耳后發際入路完全腔鏡下頜下腺切除術的臨床分析?
何佳潞,陳塑,楊帆,王曉毅,張壯,李春潔,李龍江,朱桂全
610041 成都,口腔疾病防治全國重點實驗室, 國家口腔醫學中心, 國家口腔疾病臨床醫學研究中心, 四川大學華西口腔醫院 頭頸腫瘤外科
下頜下腺是三大唾液腺之一,位于下頜骨下緣、二腹肌前腹與后腹圍成的下頜下三角內[1]。常見的下頜下腺疾病包括涎石病、炎癥、腫瘤等,其中良性腫瘤更為常見,如多形性腺瘤[2]。下頜下腺切除術是治療下頜下腺腫瘤、慢性阻塞性下頜下腺炎等疾病的主要術式。常規下頜下腺切除多采用頸側入路的開放手術,手術簡單易行、術野開闊[3]。這種開放術式不可避免會遺留較為明顯的面頸部瘢痕,甚至形成瘢痕增生,影響患者生活質量。尤其是對于年輕女性,術后美觀效果正逐漸成為患者越來越關注的內容[4]。因此,如何在徹底切除病變的同時提高美觀效果成為了頭頸外科醫生常常考慮的問題。
除了常規頸側入路外,陸續出現了多種改善美觀效果的術式,如經口入路下頜下腺切除、經頦下舌骨水平入路或耳后發際入路的下頜下腺切除術等[5-7]。與口外入路對比,口內入路雖然不會在體表留下明顯瘢痕,但術野不佳,出血、血腫、感染風險較大,也可能存在舌神經麻痹和由瘢痕攣縮引起的舌運動受限等并發癥。此外,在慢性阻塞性下頜下腺炎時,腺體與周圍組織嚴重粘連,很難從口內進行分離,最終可能會轉為常規開放手術[8]。
近30 年來,以腔鏡為代表的微創外科在我國得到了迅速發展。腔鏡的局部放大與照明功能使重要解剖結構更加可視化,從而提高了手術精確度并減少手術創傷,提高了手術美觀效果[9]。但由于下頜下區解剖的復雜性及術式局限,腔鏡下頜下腺切除術仍處于探索階段。本研究旨在評估耳后發際入路單孔免充氣完全腔鏡下頜下腺切除術的可行性、安全性與美觀效果。
1 資料與方法
1.1 患者資料
研究納入了2021 年4 月9 日至2022 年12 月2 日期間在四川大學華西口腔醫院頭頸腫瘤外科接受耳后發際入路單孔免充氣完全腔鏡下頜下腺切除的46 例患者。納入標準:(1)在研究期間,經影像學檢查或細針穿刺活檢診斷為下頜下腺腫瘤性病變或慢性阻塞性下頜下腺炎,有下頜下腺切除指征者;(2)對于術后美觀效果有較高要求者;(3)無頸部既往手術史、放療史等;(4)術前無面神經功能障礙者;(5)自愿簽署知情同意書,同意提供研究需要的資料,并能完成隨訪者。 排除標準:(1)影像學或病理報告提示高轉移潛能的惡性腫瘤(如低分化粘液表皮樣癌,導管癌者);(2)既往頸部手術史;(3)既往放療史;(4)復發性腫瘤;(5)術前存在面神經麻痹。該手術獲得四川大學華西口腔醫院臨床技術管理委員會授權(編號:WCHS-APP-2020-0015),并通過四川大學華西口腔醫院倫理委員會審查(編號:WCHSIRB-D-2020-311-R1)。
1.2 手術方法
1.2.1 術前準備與切口設計 所有患者術前均完善CT 和下頜下腺超聲檢查,明確病變大小范圍及與周圍組織的關系,排除手術禁忌癥和全身麻醉禁忌證。沿耳后發際線備皮,經鼻氣管插管全身麻醉,患者取仰臥位,為了使下頜角不影響器械進入或操作過程,應墊肩使頭后仰并向健側偏斜約75°,神經監測儀放置在口輪匝肌和胸骨體對應部位,當探頭觸及神經時肌肉電信號發生變化(圖1A、B)。標記切口與下頜下腺體表投影位置(圖1C),為使術后瘢痕隱蔽,切口設計在發際線處。切口長度約5 cm,避免“筷子效應”(多器械間相互干擾的現象)[10],常規消毒鋪巾后做手術切口。配合甲狀腺拉鉤,用電刀切開皮膚及皮下組織(圖1D)。

圖1 術前準備與切口設計Figure 1.Preoperative Preparation and Incision Design
1.2.2 建腔過程 按照術前標記的切口切開皮膚與皮下組織后,使用牽開器(外科牽開器,成都五義)提拉皮瓣,沿胸鎖乳突肌淺面用高頻電刀分離肌肉與皮下脂肪間隙后置入腔鏡器械(直徑5 mm 槍式器械,康基)與超聲刀(5 mm×36 cm,銳奇),于鼻內鏡(0°,4 mm,Storz)下擴大手術操作空間。耳大神經是頸叢皮神經的最大分支,為了減少術后耳廓區麻木,使用超聲刀分離胸鎖乳突肌前界時必須特別注意識別保護耳大神經(圖2A)和頸外靜脈[11],也應盡可能減少對胸鎖乳突肌的損傷,避免術后運動障礙。建腔過程中在腮腺下極附近可以看到淋巴結(圖2B),有助于術中空間定位。最后,沿頸闊肌深面分離,直至達到下頜下腺前緣。建腔時應注意使手術腔保持恒定寬度,窄腔隙易形成錐體結構,影響后續手術視野,而寬腔會增加手術創傷,可能延長患者康復時間。
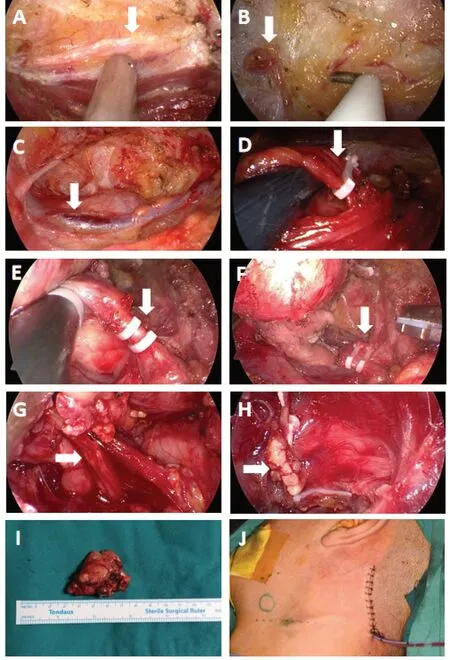
圖2 術中圖像Figure 2.Intraoperative Images
1.2.3 下頜下腺的定位 面靜脈與下頜下腺解剖關系密切,走行于頸闊肌深面和頰肌、咬肌的淺面,穿過頸深筋膜淺層后,向后下斜行穿過下頜下腺淺表層,因此常以面靜脈為參考來定位下頜下腺(圖2C)。在面靜脈表面筋膜做鈍性分離時注意操作輕柔,避免損傷面靜脈,隨后可見下頜下腺的深層包膜。
1.2.4 暴露下頜下腺后下緣 使用血管夾夾閉面靜脈(圖2D),其近心端用超聲刀凝斷。下頜下腺的后下邊界被膜致密,界限清晰,無重要解剖結構,可在附近進行銳性和鈍性分離,直至能看到底部的二腹肌后腹,應注意保護二腹肌及鄰近結締組織。
1.2.5 暴露下頜下腺上緣 下頜下腺上緣存在一些重要的解剖結構,如面神經下頜緣支,分離時需加以辨別、保護。當我們的探頭觸及神經時,在神經監測儀上可以觀察到肌肉電信號變化,同時出現提示音。注意不要將超聲刀加熱部位靠近神經。在處理好重要血管神經后,分離下頜下腺上緣余留的結締組織。
1.2.6 暴露下頜下腺深面 由后向前將下頜下腺抬起,使其深面暴露。分離筋膜組織時,可以看到腺體深面最重要的結構:面動脈。先將面靜脈周圍組織完全分離,充分暴露面動脈后用血管夾夾閉,將其近心端凝斷(圖2E、F)。
1.2.7 暴露下頜下腺前表面 下頜下腺前份可見下頜舌骨肌覆蓋,輕輕牽開下頜舌骨肌,暴露深面的舌神經和下頜下腺導管。隨后夾閉、切斷下頜下腺導管(圖2G、H),防止術后涎瘺。過程中注意保護舌神經。之后從下頜舌骨肌淺面至深面緩慢分離剩余組織,將腺體完整切除(圖2I)。使用大量生理鹽水沖洗術腔,徹底止血,然后使用神經監測儀探頭檢查是否有面神經損傷。仔細檢查術腔和周圍結構后,縫合關閉切口并放置負壓引流管(圖2J),加壓包扎。
1.3 觀察指標
觀察指標包括納入患者的性別、年齡、病理診斷、手術時間、切口長度、術中出血量、術后并發癥(如血腫、神經損傷、瘢痕增生、傷口感染等)、住院時間、患者對術后美觀效果的滿意度等。采用11 點數字刻度法[12]來評估術后滿意度,即患者根據對術后瘢痕的滿意程度進行評分,分值范圍為0~10 分,將其分為“非常滿意”(9~10 分)、“滿意”(7~8 分)、“一般”(5~6 分)、“不滿意”(3~4 分)、“非常不滿意”(0~2 分)。
1.4 術后隨訪
納入研究的所有患者定期于門診復查(術后1周、1 月、3 月、6 月、1 年、2 年進行隨訪),檢查耳后發際切口的愈合情況,記錄有無瘢痕增生、血腫形成及傷口感染等并發癥,并行影像學檢查如下頜下腺彩超,檢查有無復發征象。
1.5 統計學方法
采用SPSS 26.0 版進行數據分析。連續變量采用均數±標準差(±s)表示,分類變量采用頻數和百分比表示。
2 結 果
46 例患者平均年齡(31.3±11.7)歲,男女比例為8∶15。46 例手術均順利完成,無中轉開放手術。病例中多形性腺瘤占比最高,共25 例(54.3%),慢性阻塞性頜下腺炎16 例(34.8%),腺樣囊性癌3 例(6.5%),其它2 例(4.3%)。切口長度為4~6 cm,平均(4.7±0.4)cm。手術時間70~215 min,平均(110.5±29.2) min。術中出血5~25 mL,平均(13.6±5.8) mL。住院時間4~11 d,平均(6.8±1.8)d。隨訪時間4~24 個月,平均(12.7±5.5)月。有1 例患者出現瘢痕增生,其余均未出現明顯術后并發癥(如血腫、傷口感染、纖維化、神經損傷、脫發等),均未出現復發(表1)。由于手術切口位于耳后發際線處,術后瘢痕位置隱蔽(圖3),患者對術后美觀效果滿意度較高,平均評分為(8.9±1.2)分(表2)。此外,我們發現隨著手術例數增加,經驗不斷積累,手術時間呈縮短趨勢(圖4)。
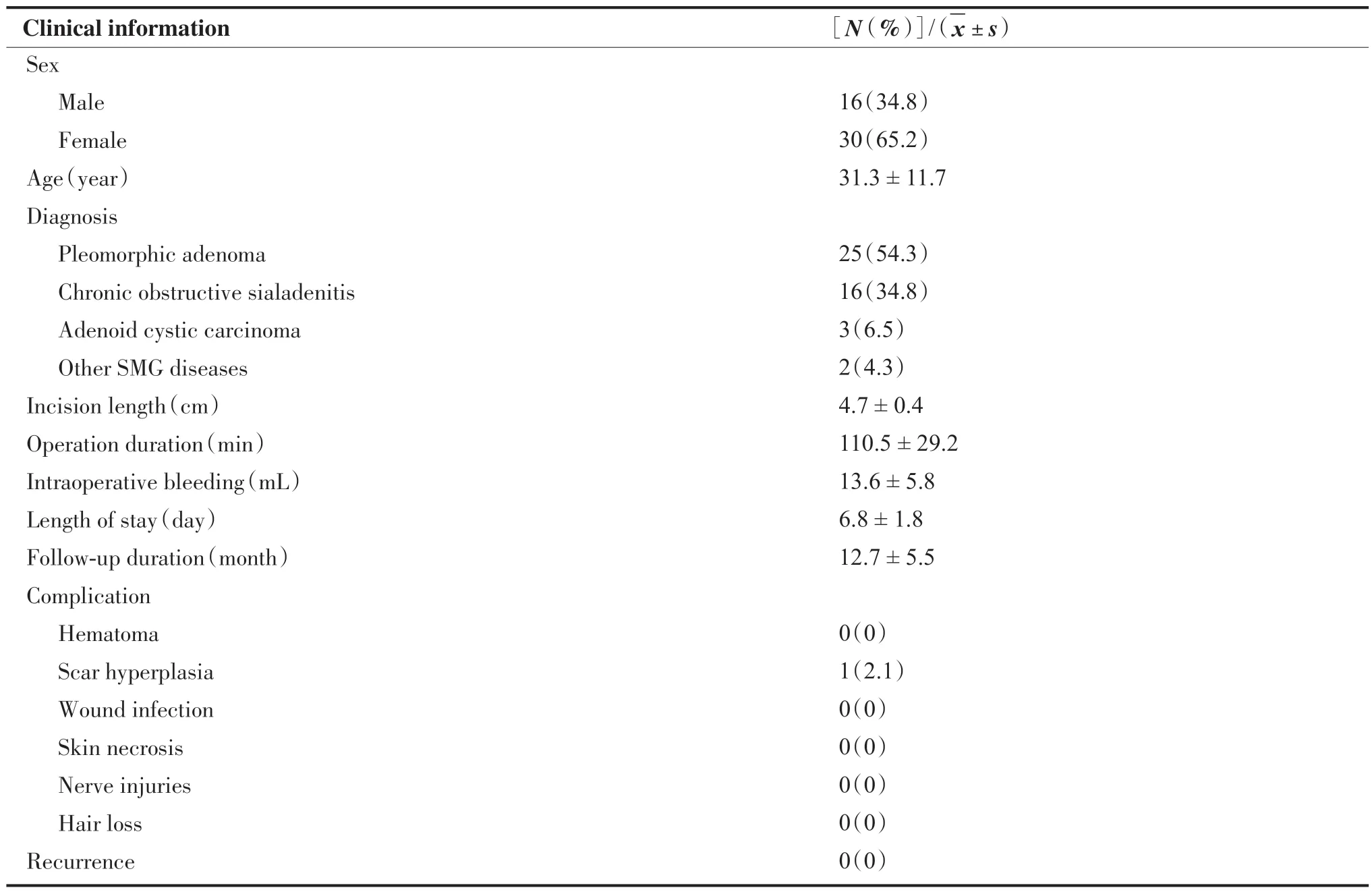
表1 患者臨床信息分析Table 1.Clinical Information of Patients

表2 患者對術后美觀效果的滿意度統計Table 2.Patients’ Satisfaction to Postoperative Cosmetic Results
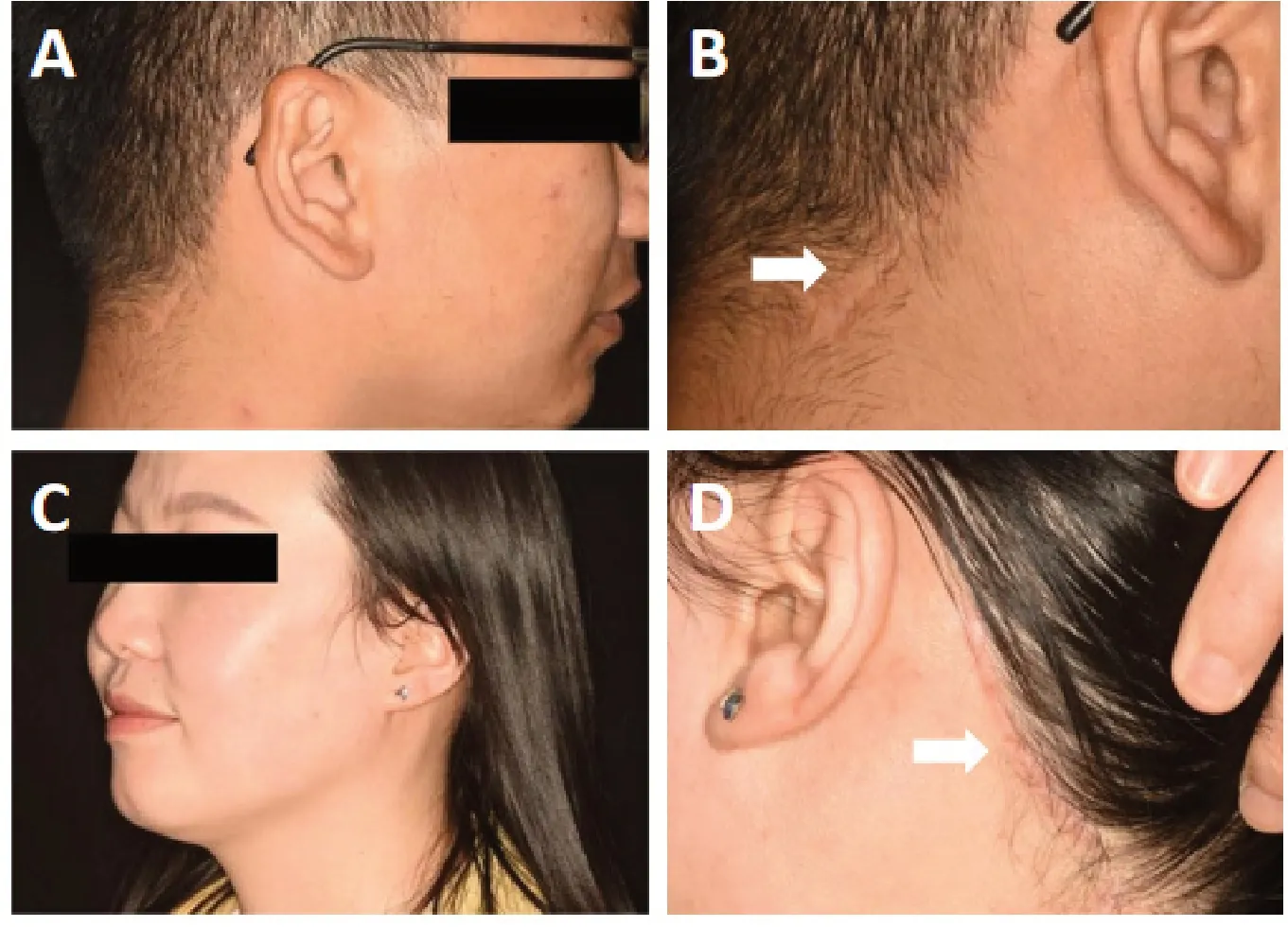
圖3 術后美觀效果Figure 3.Postoperative Cosmetic Results
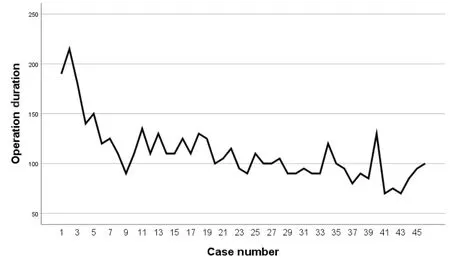
圖4 手術時間學習曲線Figure 4.Learning Curve of Operation Duration
3 討 論
目前,對于下頜下腺切除術臨床上采用最廣泛的仍是頸側開放入路,但會遺留明顯的頸部瘢痕,美觀效果不佳。近年來,經口內入路切除下頜下腺的報道逐漸增多,雖然切口隱蔽,實現了體表無瘢痕,但切口位于有菌口腔環境,感染概率增加,并存在瘢痕攣縮、舌體運動受限等并發癥[13]。有學者嘗試經發際線或耳后入路的開放術式[14],但存在手術視野狹窄、入路較長的局限。Terris 等[15]提出了機器人系統輔助切除下頜下腺的可行性,可實現術野三維放大和遠程操作,提高了手術精度。Yang 團隊[16]將達芬奇機器人系統應用于臨床,在其輔助下順利完成發際線入路的下頜下腺切除術,并證明其安全可行,然而高昂的手術成本、技術敏感性等限制了機器人技術在臨床的廣泛應用[17]。同時,機器人輔助的下頜下腺切除術的切口較長,建腔范圍大,因而創傷較大。
近年來,人們越來越關注術后的美觀效果與生活質量。以腔鏡技術為主流的微創外科迅速發展,腔鏡最初僅用于軀體的自然腔道如胸腔、腹腔、盆腔等,在口腔頜面外科領域的起步相對落后,尚未得到廣泛的臨床應用[18]。隨著技術進步與器械的更新完善,使得完全腔鏡下的下頜下腺切除術成為可能[19]。2002 年,Monfared 團隊[20]經3 個頸部小切口,在腔鏡輔助下成功完成了豬的12 例下頜下腺切除術,證明此術式的可行性;2006 年,Meningaud 等[21]首次經改良頸部短切口采用腔鏡技術切除下頜下腺,6 例手術均順利完成,隨之逐漸出現多種腔鏡技術結合美觀入路的術式,如經口、鎖骨周、胸壁、腋下、耳后入路等[22-24]。我們的耳后發際入路免充氣完全腔鏡的下頜下腺切除術具有幾個明顯優勢:(1)瘢痕隱藏在發際線后方,術后美觀效果好;(2)提供清晰的局部放大視野和照明效果,精確識別并保留病灶包膜,防止腫瘤破裂;(3)減少出血與組織創傷,有效保護重要解剖結構;(4)使用免充氣完全腔鏡,避免了在建腔時或術中發生CO2注入相關并發癥,如皮下氣腫、高碳酸血癥、CO2栓塞、氣胸等[25];(5)術中使用神經監測儀,可以識別和保護神經;(6)與復雜的機器人系統相比操作更簡便,易于臨床推廣。但這項技術目前仍處于探索階段,存在局限主要為手術時間比開放術式長,是因為手術團隊需要時間適應新的設備與技術,以及缺乏觸覺反饋,在未來有望通過結合虛擬手術培訓手段,使更多的外科醫生熟悉手術流程,突破技術瓶頸,縮短學習曲線[26]。此外,相比于常規開放術式,于腔鏡下切除下頜下腺時更應該控制術中出血,避免出現術野模糊,而超聲刀的使用可以有效減少術中出血,并減少對重要結構的損傷[27]。
對于腔鏡下經發際入路切除下頜下腺的適應癥,目前仍存在爭議。有學者認為,該技術適用于下頜下腺良性腫瘤、部分涎石癥或涎腺炎病例,然而對于嚴重的下頜下腺炎癥、大體積腫瘤或惡性病變,尤其是需行根治性頸淋巴清掃術的病例,采用腔鏡輔助或非腔鏡的耳后發際入路切除下頜下腺需要慎重,應首先保證完整切除病變,不可為了追求更好的美觀效果而影響腫瘤精準切除[21,28]。當然,經耳后發際入路單切口完全腔鏡下也可以完成頸淋巴清掃術,但需要大量的手術病例的積累方可進行術式的拓展[29]。Roh 等[30]認為當術中冰凍活檢診斷為惡性腫瘤或發現頸部淋巴結轉移時,可將發際切口延長至下頸部,轉為開放入路。在我們的研究中,多形性腺瘤患者最多,共25 例(54.3%),慢性阻塞性下頜下腺炎16 例(34.8%),腺樣囊性癌3 例(6.5%),46 例手術均順利完成,未中轉常規開放術式。腺樣囊性癌無需行預防性頸淋巴清掃,因此對于N0分期的病例,完整切除下頜下腺和腫瘤,行術后補充放療即可。
本報道存在一定局限,如納入研究的患者數量相對少,因為下頜下腺腫瘤發病率相對較低,且完全腔鏡輔助下切除下頜下腺的術式仍處于起步階段,在臨床上尚未得到廣泛推廣;另外,患者隨訪時間相對較短,無法確定是否存在腫瘤復發以及其他遠期并發癥,有文獻報道多形性腺瘤可能于初次手術后3~9 年復發[28]。我們的所有患者將繼續定期隨訪,未來更大樣本量的隨機性、前瞻性對照研究是必要的,以進一步探索該術式的臨床療效與安全性。
4 結 論
本文首次報道了一種完全腔鏡下的下頜下腺切除術,手術采用耳后發際入路,單孔免充氣的建腔方式。這是一種安全可行的術式,瘢痕位置隱蔽,患者美觀滿意度高,且術中出血少,無需注入氣體就可以完整切除下頜下腺,沒有發生傳統入路常見的術后并發癥。我們相信通過手術經驗積累和腔鏡器械與技術的不斷改進,手術時間會進一步縮短,該術式具有臨床推廣價值。
作者聲明:本文全部作者對于研究和撰寫的論文出現的不端行為承擔相應責任;并承諾論文中涉及的原始圖片、數據資料等已按照有關規定保存,可接受核查。
學術不端:本文在初審、返修及出版前均通過中國知網(CNKI)科技期刊學術不端文獻檢測系統的學術不端檢測。
同行評議:經同行專家雙盲外審,達到刊發要求。
利益沖突:所有作者均聲明不存在利益沖突。
文章版權:本文出版前已與全體作者簽署了論文授權書等協議。

