嚴重創傷患者大量輸血時血漿與紅細胞輸注比例探討
堵敏霞 上官志敏 韋俐 屈晨虹
每年全世界有超過百萬人由于嚴重創傷而死亡[1]。40%的創傷患者因出血無法控制而死亡[2]。早期大量輸血是提高嚴重創傷患者生存率的必要手段, 選擇合適的血漿與紅細胞輸注比例對提高嚴重創傷患者生存率會產生重要影響[3]。目前為止, 大量輸血時血漿與紅細胞輸注比例尚無定論, 這也給臨床輸血帶來一定的困難。因此, 本研究主要探討不同血漿與紅細胞輸注比例對患者凝血功能的影響, 為臨床輸血提供依據。
1 資料與方法
1.1 一般資料 回顧性分析2013 年6 月~2020 年12 月本院收治的135 例嚴重創傷需大量輸血患者,其中男98 例, 女37 例;年齡8~83 歲, 平均年齡46.33 歲;車禍傷103 例, 高處墜落傷16 例, 重物砸傷9 例, 刀刺傷4 例, 機器絞傷2 例, 泥土塌方1 例。按照入院24 h 內輸入血漿和紅細胞的比例分為低比例組(65 例, 血漿∶紅細胞=1∶2~1∶1)和高比例組(70 例,血漿∶紅細胞>1∶1)。兩組患者入院時年齡、體溫、脈搏頻率、呼吸頻率、收縮壓、舒張壓、急性生理和慢性健康狀況評估量表Ⅱ(APACHEⅡ)評分、格拉斯哥昏迷評分法(GCS)評分等一般資料比較差異無統計學意義(P>0.05), 具有可比性。見表1。
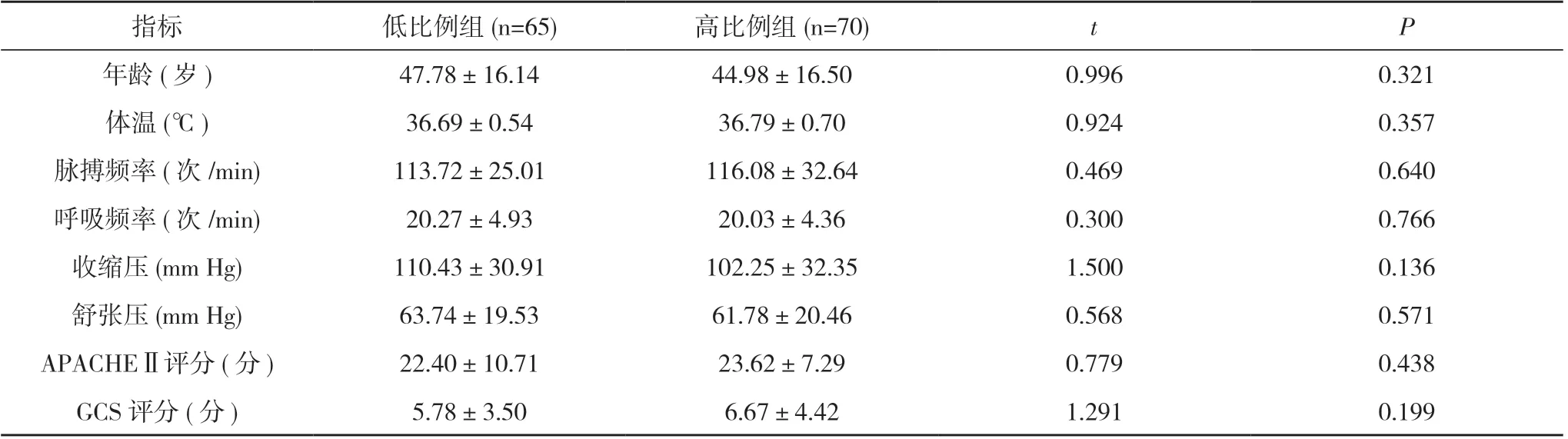
表1 兩組一般資料比較( x-±s)
1.2 納入及排除標準 納入標準:患者在入院后24 h 內輸入懸浮紅細胞≥10 U。排除標準:術前使用抗凝藥物患者;有血液病史患者;有肝硬化、慢性腎功能不全等內科疾病導致凝血功能障礙患者;惡性腫瘤患者。
1.3 方法 兩組患者入院后均給予輸血治療, 低比例組患者血漿與紅細胞輸注比例為1∶2~1∶1, 高比例組患者血漿與紅細胞輸注比例為>1∶1。血液單位計算換算:全血200 ml 為1 U, 懸浮紅細胞200 ml 為1 U,血漿100 ml 為1 U。
1.4 觀察指標 比較兩組血常規和凝血功能指標(Hb、HCT、PLT、PT、APTT、FIB), 入院24 h 內輸血情況(入院24 h 內輸注紅細胞量、血漿量、冷沉淀量),并發癥發生情況。輸血前與輸血24 h 后檢測患者的Hb、HCT、PLT、PT、APTT、FIB 水平。并發癥包括感染、凝血功能障礙、急性腎功能不全、多臟器功能衰竭。
1.5 統計學方法 采用SPSS19.0 統計學軟件對數據進行處理。計量資料以均數±標準差( x-±s)表示,采用t 檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組血常規和凝血功能指標比較 輸血前, 兩組患者的Hb、HCT、PLT、PT、APTT、FIB 水平比較,差異無統計學意義(P>0.05)。輸血24 h 后, 兩組患者Hb、HCT、PLT、PT、APTT、FIB 水平比較, 差異無統計學意義(P>0.05)。輸血24 h 后, 低比例組和高比例組的Hb、HCT、PT、APTT 水平與本組輸血前比較差異無統計學意義(P>0.05)。輸血24 h 后, 低比例組和高比例組的PLT 均明顯低于本組輸血前, FIB 水平均明顯高于輸血前, 差異有統計學意義(P<0.05)。見表2。
表2 兩組血常規和凝血功能指標比較( ±s)

表2 兩組血常規和凝血功能指標比較( ±s)
注:與本組輸血前比較, aP<0.05
指標低比例組(n=65)高比例組(n=70)輸血前輸血24 h 后輸血前輸血24 h 后Hb(g/L)105.77±30.75104.13±32.54101.33±30.61 98.81±24.94 HCT 0.312±0.095 0.294±0.064 0.299±0.088 0.288±0.072 PLT(×109/L)167.63±99.60 79.89±44.90a142.27±99.41 66.06±52.01a PT(s)14.92±2.7515.08±5.8915.45±3.9815.84±5.56 APTT(s) 38.41±26.10 42.81±22.80 41.80±23.97 42.87±21.07 FIB(g/L) 1.72±1.05 2.27±1.45a 1.64±2.01 2.90±2.28a
2.2 兩組入院24 h 內輸血情況比較 兩組入院24 h內輸注紅細胞量、輸注冷沉淀量比較差異無統計學意義(P>0.05);高比例組入院24 h 內輸注血漿量顯著高于低比例組, 差異具有統計學意義(P<0.05)。見表3。
2.3 兩組并發癥發生情況比較 高比例組的多臟器功能衰竭發生率明顯高于低比例組, 差異有統計學意義(P<0.05);兩組的感染、凝血功能障礙、急性腎功能不全發生率比較差異無統計學意義(P>0.05)。見表4。

表4 兩組并發癥發生情況比較[n(%)]
3 討論
嚴重創傷患者在入院后, 往往伴有活動性出血,病情發展迅速, 難以控制的出血是導致嚴重創傷患者死亡的主要原因[4]。2013 年我國《嚴重創傷輸血專家共識》[5]建議患者出血總量超過自身血容量的40%,則會威脅到患者的生命, 需要立即啟動大量輸血進行救治。大量輸血指24 h 內輸注血制品總量≥患者自身的總血容量, 或3 h 內輸入血制品總量>50%患者自身的總血容量[6]。大量輸血能在短期內恢復患者血容量,提高血液攜氧能力, 改善疾病狀態。
目前已經有很多相關報道討論嚴重創傷患者大量輸血時采取何種成分輸血比例。文賢慧等[7]建議, 凝血功能異常的患者新鮮冰凍血漿與紅細胞比例為 2∶1,以改善患者的凝血功能;凝血功能正常的患者新鮮冰凍血漿與紅細胞比例為1∶1, 減少稀釋性凝血功能障礙和高血容量的發生。有meta 分析認為, 血漿∶紅細胞≥1∶2 可能降低嚴重創傷患者短期(24 h)和長期(30 d)死亡率[8]。周潔等[9]推薦普通血漿∶紅細胞≥1∶1 輸注, 有利于預防創傷性失血患者發生凝血功能障礙。2013 年國內《嚴重創傷大量輸血專家共識》中提出2 個成分輸血比例, 方案一:紅細胞∶新鮮冰凍血漿∶血小板的輸注比例為6∶4∶1;方案二:紅細胞∶新鮮冰凍血漿∶血小板的輸注比例為1∶1∶1。目前還沒有足夠證據證明哪種比例更好。以上方案或研究均使用新鮮冰凍血漿或普通冰凍血漿。黃藍生等[10]比較了新鮮冰凍血漿、普通冰凍血漿和去冷沉淀血漿, 認為三者的有效成分不相同, 不能等同使用。因本市中心血站不提供新鮮冰凍血漿, 僅提供普通冰凍血漿, 后者含有穩定的凝血因子, 能改善凝血功能,患者同時輸注冷沉淀補充FIB 和血管性血友病因子(vWF), 防止了凝血功能障礙的發生。
嚴重創傷患者因出血需要大量補充液體維持生命體征等原因導致血液稀釋, 體內凝血因子含量相對減少, 大量輸血后PT、APTT、FIB 基本維持在正常范圍。本研究結果顯示, 輸血24 h 后, 低比例組和高比例組的Hb、HCT、PT、APTT 水平與本組輸血前比較差異無統計學意義(P>0.05)。說明高比例血漿輸注不能使凝血功能糾正地更好, 高比例血漿輸注相對低比例輸注不存在很大的優勢, 只需適當提高血漿輸注量, 過多輸注沒有必要, 血漿∶紅細胞>1∶1 在一定程度上會增加患者對血漿蛋白的過敏風險, 且高比例血漿會稀釋紅細胞, 造成稀釋性的貧血。
文獻顯示[11], 嚴重創傷后, 體內免疫細胞激活,炎癥因子釋放, 加上庫血中細胞代謝產生的細胞毒性因子和炎癥介質會影響臟器功能。本次調查結果顯示,高比例組的多臟器功能衰竭發生率明顯高于低比例組,差異有統計學意義(P<0.05), 應與此原因有關, 但患者創傷程度也是其重要的影響因素。
我國《大量輸血指導方案(推薦稿)》[12]指出,24~72 h 血漿的輸注量不宜超過紅細胞的輸注量, 也就是血漿∶紅細胞=1∶1(或2)。在本次調查中, 血漿和紅細胞的使用比例與指導方案相符。
總之, 在搶救嚴重創傷患者大量輸血時, 推薦血漿與紅細胞輸注比例為1∶2~1∶1, 沒有必要過于抬高血漿的比例。

