應用腹腔鏡下直腸側方膜解剖完整全直腸系膜切除根治術治療直腸癌的臨床效果
李冬盛 朱宏亮 易偉 謝先強 李季陽
【摘要】 目的 探討應用腹腔鏡下直腸側方膜解剖完整全直腸系膜切除根治術治療中下段直腸癌的臨床效果。方法 選取2019年3月—2021年9月中國人民解放軍聯勤保障部隊第九八醫院收治的60例男性中下段直腸癌(rectal cancer,RC)患者作為研究對象,隨機將患者分為A組和B組,各30例。A組采用腹腔鏡下直腸側方膜解剖完整全直腸系膜切除根治術(total mesorectal excision,TME),B組采用常規腹腔鏡全直腸系膜切除根治術,對比2組術中外科指標、術后恢復指標、尿動力指標水平及并發癥發生率。結果 A組手術時間、術中出血量低于B組,自由尿流率、排尿量高于B組(P<0.05);A組術后住院時間、排氣和恢復進食時間、第1天盆腔引流量、拔除盆腔引流管時間和術后尿管拔除時間均短于B組,殘尿量低于B組(P<0.05);2組排尿障礙及勃起功能障礙發生率比較,差異無統計學意義(P>0.05)。結論 腹腔鏡下直腸側方膜解剖完整全直腸系膜切除術對RC患者的治療效果顯著,可加快患者康復速度,促進患者生活質量改善,值得臨床借鑒。
【關鍵詞】 直腸癌;腹腔鏡;直腸側方膜解剖完整;全直腸系膜切除根治術
Clinical effect of complete total mesorectal excision with lateral rectal membrane anatomy under laparoscopy for rectal cancer
Li Dongsheng,Zhu Hongliang,Yi Wei,Xie Xianqiang,Li Jiyang. The No.908 Hospital of Joint Logistics Support Force of the Chinese People's Liberation Army,Nanchang,Jiangxi 330000
【Abstract】 Objective To investigate the clinical effect of laparoscopic complete total mesorectal excision with lateral rectal membrane anatomy for middle and lower rectal cancer. Methods A total of 60 male patients with middle and lower rectal cancer(rectal cancer,RC)who were treated in the no.908 hospital of joint logistics support force of the chinese people's liberation army from March 2019 to September 2021 were selected and randomly divided into group A and group B,30 cases in each group.Group A underwent laparoscopic rectal lateral membrane dissection and complete total mesorectal excision(total mesorectal excision,TME). Radical surgery,group B underwent conventional laparoscopic total mesorectal excision radical surgery. The operation time,intraoperative blood loss,number of lymph nodes obtained,hospitalization time,exhausting and eating recovery time,pelvic drainage volume on the first day,time of pelvic drainage tube removal and postoperative urinary catheter removal time were compared between the two groups. Flow rate, urine output,residual urine volume, and postoperative complications. Results The average operation time and intraoperative blood loss of group A were lower than those of group B,while the free urine flow rate and voided volume were higher than those of group B(P<0.05). The pelvic drainage volume on the first day,the time of removing the pelvic drainage tube and the postoperative urinary catheter removal time were all shorter than those in group B,and the residual urine volume was lower than that in group B(P<0.05). There was no significant difference between group A and group B in the IPSS and IIEF-5 (P>0.05). Conclusion Laparoscopic total rectal and mesenteric resection with complete anatomy of the lateral rectum membrane has a significant therapeutic effect on patients with RC,and can promote the recovery of patients,which is worthy of clinical reference.
【Key Words】 Rectal cancer; Iaparoscopy; Anatomically intact lateral membrane of the rectum; Total mesorectal excision radical operation
中圖分類號:R574.63? ? ? ? 文獻標識碼:A? ? ? ? 文章編號:1672-1721(2023)34-0049-04
DOI:10.19435/j.1672-1721.2023.34.016
直腸癌屬于臨床常見消化系統腫瘤之一,常發于男性群體,是惡變程度極高的消化道腫瘤[1]。其發病率在男性癌癥中位居第4位,約占全部惡性腫瘤的15%。手術是目前臨床治療直腸癌的主要方式,包括根治性手術和姑息性手術。既往多行開腹切除根治術,隨著醫療技術的發展,腹腔鏡下直腸癌根治手術已成為臨床直腸癌手術的主流術式,取得了較為滿意的治療效果。全直腸系膜切除根治術(TME)屬于根治性手術常用術式之一,能夠大規模清掃淋巴結、擴大切除范圍,具有遠處轉移風險小、復發率低、生存時間長等優勢[2]。臨床實踐證實,中下段直腸系膜因被盆叢神經包繞,術中操作不當容易引起盆叢神經損傷,嚴重影響患者排尿、勃起和射精功能[3]。直腸側方膜解剖是一種新型的直腸系膜游離入路方式,該入路方式能夠完整地保護盆叢神經,減少術中損傷及術后盆叢神經并發癥的發生,對于提高TME手術質量有明顯幫助[4-5]。本研究選擇60例中下段RC患者為研究對象,旨在為臨床治療提供參考,現報告如下。
1 資料與方法
1.1 一般資料 選取2019年3月—2021年9月中國人民解放軍聯勤保障部隊第九八醫院收治的60例男性中下段直腸癌患者作為研究對象,隨機將患者分為A組和B組,各30例。A組年齡40~64歲,平均年齡(52.15±2.02)歲;發病至確診時間10~60 d,平均時間(22.00±2.02)d。B組年齡40~65歲,平均年齡(51.44±2.11)歲;發病至確診時間12~58 d,平均時間(23.00±2.02)d。2組基線資料比較,差異無統計學意義(P>0.05),有可比性。本研究已通過醫院醫學倫理委員會批準。
納入標準:符合《NCCN 結腸癌指南(2020年版)》[6]中關于診斷、分期和治療方案推薦標準,手術指征和操作方法標準參考《腹腔鏡結直腸癌根治手術操作指南(2018年版)》[7];術前病理明確診斷為直腸癌,具有腹腔鏡手術指征;腫瘤下緣距齒狀線2~5 cm;無凝血功能障礙;能耐受手術;患者及其家屬對本研究知情同意,并簽署知情同意書;接受隨訪。
排除標準:合并腫瘤誘發梗阻、穿孔行急診手術者;經術前檢查或術中探查見腫瘤已廣泛侵犯直腸周圍組織器官或存在遠處轉移者;排尿功能、性功能障礙者;糖尿病患者;術前已行輔助放療、化療治療者。
1.2 方法 B組采用常規腹腔鏡全直腸系膜切除根治術。手術體位取截石位,適量墊高患者骶尾部,予以人工氣腹壓力,超聲刀游離直腸系膜、乙狀結腸系膜,從乙狀結腸右側腹膜切入,切開右側腹膜至返折處,切開乙狀結腸系膜,分離出腸系膜下動脈及靜脈,距腸系膜下動脈根部1.0 cm處結扎并切斷血管,注意保護呈銀白色的腹主動脈神經叢及上腹下神經叢,切除周圍淋巴結締組織,分離腹膜時盡量保留疏松結締組織。顯露左側輸尿管,切開乙狀結腸左側腹膜,完整分開腸系膜與腹膜,術中切除鄧氏筋膜,于骶前間隙游離直腸,注意直腸前壁與精囊游離分離,銳性分離下腹神經和骶前血管前方,切斷尾骨韌帶及側面腹膜,直達盆底,低位直腸腫瘤的骶前分離應至尾骨尖部,保持結腸切緣距離腫瘤至少10 cm、直腸遠切端至少2 cm。置入吻合器底釘座,重建消化道,避免吻合后張力過大,檢查密閉性,放置引流管,確認無誤后關腹術畢。
A組采用腹腔鏡下直腸側方膜解剖完整全直腸系膜切除根治術。手術體位取截石位,適量墊高患者骶尾部,予以人工氣腹壓力,在腹膜返折最低處切開腹膜,助手往膀胱方向適當牽拉以保持張力,用電鉤小心分離,進入鄧氏筋膜后葉與直腸間的間隙,沿該層面往下分離至需要切除的直腸的相應水平。完整保留鄧氏筋膜前、后葉,分離過程中避免過度牽拉。采用膜解剖技術分離直腸側間隙和直腸后方間隙,再分離直腸前方間隙,橫斷鄧氏筋膜前葉后,找到直腸前側方間隙,切斷直腸骶骨筋膜,以此為導向將整個側方間隙完全分離至盆底。最后在腫瘤遠端切斷腸管,保持結腸切緣距離腫瘤至少10 cm、直腸遠切端至少2 cm。置入吻合器底釘座,重建消化道,避免吻合后張力過大,檢查密閉性,放置引流管,確認無誤后關腹術畢。
2組術后均予以補液,抗感染,化療,糾正貧血,維持水解質平衡等治療。
1.3 觀察指標 (1)術中外科指標。記錄2組手術時間、術中出血量及獲取淋巴結數目。(2)術后恢復指標。記錄2組術后住院時間、排氣和恢復進食時間、第1天盆腔引流量、術后尿管拔除時間及拔除盆腔引流管時間。(3)尿動力指標。于術后2周評價2組患者排尿量、殘尿量、自由尿流率。(4)并發癥。于術后第4周,采用國際前列腺癥狀評分表(international prostate symptom score,IPSS)評估排尿功能障礙[8]。該表包括7個項目,每項0~5分,評分0~7分代表輕度排尿功能障礙,8~19分代表中度排尿功能障礙,20~35分代表重度排尿功能障礙。采用國際勃起功能評分表(international index of erectile function-5,IIEF-5)評估勃起功能障礙[9]。該表涵蓋勃起與維持勃起自信程度、插入陰道次數、性交滿足次數等5個方面,每項0~5分。綜合得分≥22分表示勃起功能正常,12~21分表示輕度障礙,8~11分表示中度障礙,<7分表示重度障礙。射精功能評價分為Ⅰ級—Ⅲ級。射精量正常為Ⅰ級;逆行射精,存在射精功能障礙為Ⅱ級;完全無射精為Ⅲ級。
1.4 統計學方法 采用SPSS 23.0統計學軟件包處理數據,計量資料以x±s表示,行t檢驗,計數資料以百分比表示,行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
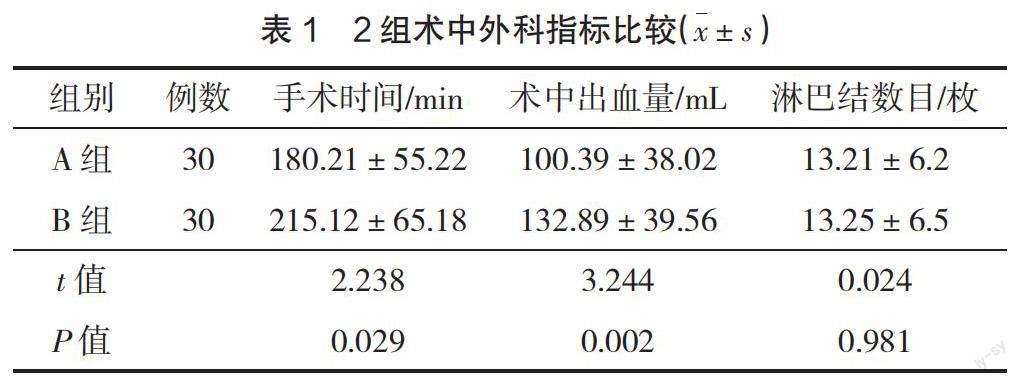
2.1 2組術中外科指標比較 A組手術時間、術中出血量低于B組(P<0.05),術中獲取淋巴結數目對比,差異無統計學意義(P>0.05),見表1。
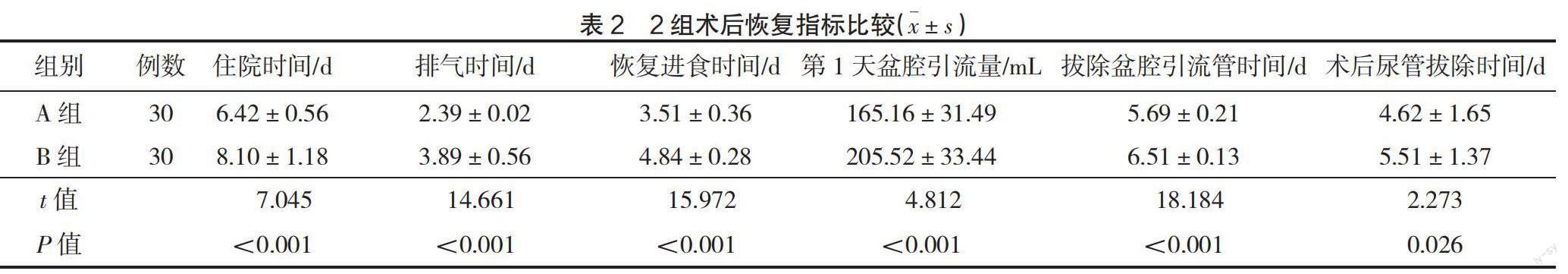
2.2 2組術后恢復指標比較 A組術后住院時間、排氣和恢復進食時間、第1天盆腔引流量、拔除盆腔引流管時間和術后尿管拔除時間均短于B組(P<0.05),見表2。
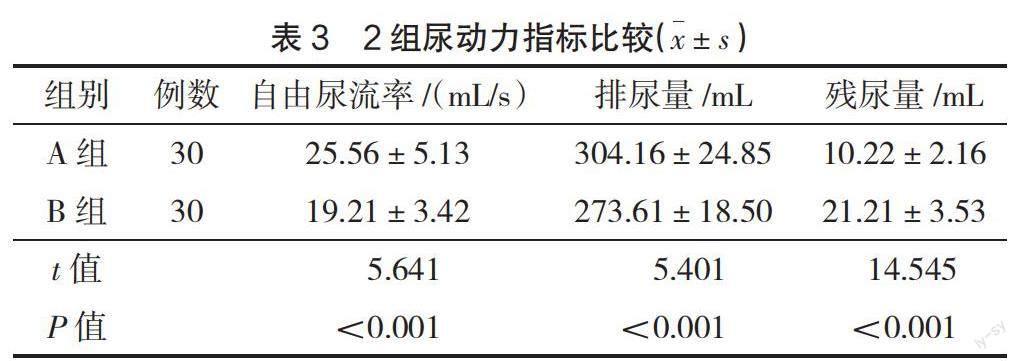
2.3 2組尿動力指標比較 術后2周,A組自由尿流率、排尿量高于B組,殘尿量低于B組(P<0.05),見表3。
2.4 2組并發癥發生率比較 2組排尿障礙及勃起功能障礙發生率比較,差異無統計學意義(P>0.05),見表4。
3 討論
直腸癌是消化道常見惡性腫瘤之一,臨床目前以手術治療為主,且TME術為主流術式,該術式在直視下進行銳性分離,以保證盆筋膜臟層的完整。盡管臨床證實其療效等同于開腹手術,但患者容易出現排尿功能障礙和勃起功能障礙[10]。隨著膜解剖理念、3D腹腔鏡的逐漸發展,TME術經過不斷改良,減少了術中對盆腔自主神經和血管神經束的損傷,發展為最為有效減少上述并發癥的治療方式。
本研究結果顯示,A組手術時間、術中出血量低于B組(P<0.05),術中獲取淋巴結數目2組比較差異無統計學意義(P>0.05)。分析原因為A組以膜解剖為標志進行分離,解剖層次清晰,各血管神經顯示清楚,按步驟程序化完成手術,故手術時間及術中出血量少于B組;2種術式在術中均高度關注淋巴結獲取的數目,避免腫瘤復發及轉移,故在淋巴結獲取數目上差異無統計學意義。A組術后住院時間、排氣和恢復進食時間、第1天盆腔引流量、拔除盆腔引流管時間和術后尿管拔除時間均短于B組(P<0.05)。分析原因可知,A組手術時間短且術中出血量少,術后不易誘發應激反應;術中對腸管的干擾較輕,故腸管炎癥水腫程度輕、滲液較少,腸管功能恢復更快,可使患者盡早下地活動,進而提前排氣和恢復進食時間,可盡早拔除導尿管;腹腔滲液少,術后盆腔引流量少,故可提前拔除盆腔引流管時間,進而縮短住院時間;術中出血量少,無貧血及營養不良等并發癥,更有利于術后相關住院指標的恢復。
文曰等[10]的研究顯示,全直腸系膜切除根治術后仍存在并發癥發生的風險,且大多數情況下其嚴重程度難以估計。其中,術后尿潴留及勃起功能障礙是全直腸系膜切除根治術術后最易忽略的并發癥。術后尿潴留多因手術時上尿管后前列腺充血水腫所致,加之大部分病人并發有前列腺增生。術后勃起功能障礙也易被忽視,大多數病人誤認為該障礙是受手術創傷大、身體狀態不佳的影響所致。關注術后尿潴留及勃起功能障礙,對改善男性患者生活質量意義重大。排尿障礙及勃起功能障礙常常是術中盆叢神經損傷而導致。A組采用腹腔鏡下直腸側方膜解剖完整全直腸系膜切除根治術,經直腸前側方間隙將整個側方間隙完全分離至盆底,有效保護盆叢和血管神經束,充分顯露了盆腔神經叢[11-12]。在腹膜反折下,鄧氏筋膜側方的前上方有間隙存在,后下方是直腸骶骨筋膜的融合區,故從上向下較從下向上更便于進行手術分離、止血等操作。盆叢以及直腸側間隙存在眾多神經和血管,間隙致密,分離較為困難,易出血。直腸側方膜解剖完整全直腸系膜切除根治術術中出血少、解剖清晰,但無法避免出現神經的輕微牽拉損傷,而該神經支配大小便意及陰莖勃起功能。B組術式解剖層析欠清晰,神經顯露不充分,術中神經無法得到有效保護,損傷風險明顯增加,繼而易出現膀胱括約肌、逼尿肌收縮及勃起射精功能障礙,故并發排尿障礙及勃起功能障礙例數多于A組。
綜上所述,腹腔鏡下直腸側方膜解剖完整全直腸系膜切除根治術可促進直腸癌患者康復,降低男性患者術后排尿障礙及勃起功能障礙發生率,值得臨床推廣應用。
參考文獻
[1] 張鍵,駱成玉,季曉昕,等.腹腔鏡與開腹低位直腸癌全直腸系膜切除術的前瞻性隨機對照研究[J].中國微創外科雜志,2012,12(1):27-29.
[2] 王海全,張林.直腸癌根治術性功能保護研究進展[J].中國現代普通外科進展,2014,17(3):210-212,233.
[3] 何超雄,吳慕冰,計勇.腹腔鏡直腸癌根治術中保留前列腺支神經對男性性功能及排尿功能的影響[J].中國臨床新醫學,2018,11(10):1014-1017.
[4] 趙偉偉,孫清森,孟小晶.腹腔鏡輔助經肛全直腸系膜切除術后患者排便及排尿功能的影響因素分析[J].腹腔鏡外科雜志,2021,26(4):272-276.
[5] COSTA P,CARDOSO J M,LOURO H,et al.Impact on sexual? function of surgical treatment in rectal cancer[J].Int Braz J?Urol,2018,44(1):141-149.
[6] BENSON A B,VENOOK A P,AL-HAWARY M M,et al. NCCN guidelines insights:rectal cancer,version 6.2020[J].J Natl Compr Canc Netw,2020,18(7):806-815.
[7] 中華醫學會外科學分會腹腔鏡與內鏡外科學組,中華醫學會外科學分會結直腸外科學組,中國醫師協會外科醫師分會結直腸外科醫師委員會,等.腹腔鏡結直腸癌根治術操作指南(2018版)[J].中華消化外科雜志,2018,17(9):877-885.
[8] ROSEN R C,RILEY A,WAGNER G,et a1.The interational index of erectile function(IIEF):a multidimensional scale for assessment of erectile dysfunction[J].Urology,1997,49(6):822-830.
[9] 季新榮,陳小建,單海峰.腹腔鏡結直腸癌根治術對結直腸癌患者尿動力學指標及性功能的影響[J].海南醫學,2017,28(23):3840-3843.
[10] 文曰,印義瓊,廖婧,等.直腸癌根治術后并發癥的研究進展[J].醫學綜述,2021,27(2):293-297.
[11] 池畔,王梟杰.直腸側方膜解剖完整對盆叢神經保護的意義[J].中華胃腸外科雜志,2021,24(4):297-300.
[12] 劉海龍,李阿健,王文超,等.基于膜解剖的低位直腸癌側方淋巴結“兩間隙”清掃術安全性研究[J].中國實用外科雜志,2020,40(8):950-956.
(收稿日期:2023-09-26)

