身體質(zhì)量指數(shù)聯(lián)合三酰甘油與高密度脂蛋白膽固醇比值預(yù)測(cè)2型糖尿病風(fēng)險(xiǎn)
雷慶華,李軍華,霍燕飛,郭子靜,李霞,李宗虎
作者單位:邯鄲市中心醫(yī)院體檢中心,河北 邯鄲056000
近年來,2 型糖尿病(type 2 diabetes mellitus,T2DM)的發(fā)病率在全球范圍內(nèi)穩(wěn)步上升,中國(guó)人口眾多,是T2DM的大國(guó),2017年的糖尿病患病達(dá)到了11.2%,并且90%是T2DM[1]。與非T2DM 病人相比,T2DM 病人發(fā)生心腦血管事件、眼底疾病、糖尿病腎病和外周血管疾病的風(fēng)險(xiǎn)及病死率更高[2]。先前的臨床試驗(yàn)已經(jīng)證明,個(gè)體化干預(yù)可有效減少或延緩高危人群中T2DM 的發(fā)病[3]。因此,識(shí)別T2DM 風(fēng)險(xiǎn)較高的人群,給予早期干預(yù),可以降低醫(yī)療成本,提高生活質(zhì)量。因此,需要一種新穎、準(zhǔn)確且簡(jiǎn)單的預(yù)測(cè)指標(biāo)來識(shí)別T2DM的高危人群。
機(jī)體的β 細(xì)胞功能障礙和胰島素抵抗(insulin resistance,IR)均與T2DM 的發(fā)病有直接關(guān)系。此外,已有研究表明,血脂異常,例如三酰甘油(triglyceride,TG)升高或高密度脂蛋白膽固醇(high density lipoprotein cholesterol,HDL-C)水平低都能導(dǎo)致血糖異常[4]。高甘油三酯血癥可導(dǎo)致IR 和隨后的惡性循環(huán)后果,其中代償性高胰島素血癥和IR 可進(jìn)一步加劇高甘油三酯血癥[5]。另一方面,一些臨床觀察表明,HDL-C 與糖尿病風(fēng)險(xiǎn)呈負(fù)相關(guān)[6]。目前有研究使用三酰甘油與高密度脂蛋白膽固醇(TG∕HDLC)的比值來預(yù)測(cè)T2DM 的發(fā)生,我們?cè)谂R床工作中發(fā)現(xiàn),身體質(zhì)量指數(shù)(body mass index,BMI)會(huì)影響TG∕HDL-C 與T2DM 的關(guān)系。所以本研究分析BMI聯(lián)合TG∕HDL-C對(duì)T2DM的預(yù)測(cè)作用。
1 資料與方法
1.1 一般資料選取瑞慈醫(yī)療集團(tuán)2010—2016 年體檢人群的體檢數(shù)據(jù)庫(kù)[7],所有納入研究的人群至少兩次隨訪,且隨訪間隔大于2 年。排除基線時(shí)有缺失值、基線時(shí)診斷為糖尿病、隨訪時(shí)未確定是否患有糖尿病的參與者。最后,共納入研究對(duì)象13 685 例。糖尿病診斷標(biāo)準(zhǔn)參見《中國(guó)2 型糖尿病防治指南(2020年版)》[1]。根據(jù)該診斷標(biāo)準(zhǔn),隨訪結(jié)束時(shí)共有315 例診斷為T2DM。病人或其近親屬知情同意,本研究符合《世界醫(yī)學(xué)協(xié)會(huì)赫爾辛基宣言》相關(guān)要求。。
1.2 方法我們記錄如下信息:年齡、性別、BMI、TG、HDL-C、血壓、天冬氨酸轉(zhuǎn)氨酶(AST)、丙氨酸轉(zhuǎn)氨酶(ALT)、血尿素氮(blood urea nitrogen,BUN)、肌酐(creatinine, Cr)、總膽固醇(total cholesterol,TC)、低密度脂蛋白膽固醇(low-density lipoprotein cholesterol,LDL-C)、空 腹 血 糖(fasting blood glucose,F(xiàn)PG)、吸煙史、飲酒史、T2DM家族史和隨訪結(jié)果(是否患T2DM)。以BMI=24 kg∕m2作為分界點(diǎn),將所有納入研究的人群分為兩個(gè)亞組:BMI<24 kg∕m2亞組和BMI≥24 kg∕m2亞組。其中BMI<24 kg∕m2亞組共有8 238例,96例研究對(duì)象在隨訪結(jié)束時(shí)患T2DM;BMI≥24 kg∕m2亞組共有5 447 例,219 例研究對(duì)象隨訪結(jié)束時(shí)患T2DM。根據(jù)TG∕HDL-C 的五分位數(shù)將研究人群分為五組,即Q1、Q2、Q3、Q4 和Q5 組。研究的終點(diǎn)定義如下:在隨訪期間,研究對(duì)象診斷為T2DM或截至隨訪結(jié)束時(shí)未出現(xiàn)終點(diǎn)事件。T2DM 事件的診斷標(biāo)準(zhǔn)參見《中國(guó)2型糖尿病防治指南》[1]。
1.3 統(tǒng)計(jì)學(xué)方法應(yīng)用R 軟件(4.1.0 版本)進(jìn)行統(tǒng)計(jì)分析。數(shù)據(jù)分為定量數(shù)據(jù)和定性數(shù)據(jù),正態(tài)分布的定量數(shù)據(jù)用±s來表示,非正態(tài)分布計(jì)量資料采用中位數(shù)(第25、75百分位數(shù))即M(P25,P75)表示,定性數(shù)據(jù)用例(%)表示。分別用單因素方差分析、Kruskal-Wallis 秩和檢驗(yàn)、Pearsonχ2檢驗(yàn)來分析每組間的差異是否有統(tǒng)計(jì)學(xué)意義。Cox 比例風(fēng)險(xiǎn)模型用于研究不同亞組間TG∕HDL-C 對(duì)T2DM 發(fā)生風(fēng)險(xiǎn)的影響,TG∕HDL-C 分別以連續(xù)變量和分組變量?jī)煞N形式代入模型。所有模型都分為不調(diào)整任何因素(原始模型),調(diào)整性別、年齡(模型Ⅰ)和調(diào)整性別、年齡、收縮壓、谷丙轉(zhuǎn)氨酶和肌酐(模型Ⅱ)共計(jì)3 個(gè)模型。繪制Kaplan-Meier 生存曲線以計(jì)算不同亞組間累積T2DM 發(fā)病率,并且通過限制性立方樣條模型評(píng)估不同亞組間TG∕HDL-C 與T2DM 發(fā)病率之間非線性關(guān)系。
2 結(jié)果
2.1 一般資料比較在最終納入研究的13 685 例受試者中,至隨訪結(jié)束共有315 例(2.3%)診斷為T2DM。如表1 所示,在這13 685 例受試者中,男性7 396 例(54.0%),女性6 289 例(46.0%),年齡44.06 歲,TG∕HDL-C 為1.06。根據(jù)TG∕HDL-C 的 五分位數(shù),將研究人群分為五組:Q1 組,TG∕HDL-C為0.37±0.07(n=2 737),Q2 組,TG∕HDL-C 為0.58±0.06(n=2 735),Q3 組 的TG∕HDL-C 為0.82±0.08(n=2 736),Q4 組 的TG∕HDL-C 為1.20±0.15(n=2 740),Q5 組 的TG∕HDL-C 為2.35±1.01(n=2 737)。見表1。

表1 糖尿病13 685例一般資料比較
2.2 BMI<24 kg/m2 亞 組中TG 與HDL-C 比 值 與T2DM 發(fā)病率之間的關(guān)系在BMI<24 kg∕m2的人群中,TG 與HDL-C 比值,與T2DM 發(fā)病率之間的關(guān)系見表2。在未調(diào)整任何變量的模型中,T2DM 發(fā)病率隨著TG 與HDL-C 比值的升高而顯著增加[HR=1.67;95%CI:(1.48,1.89);P<0.01]。將TG∕HDL-C分成五組,以第一組為參照,隨著組別的升高,T2DM 發(fā)生的風(fēng)險(xiǎn)呈上升趨勢(shì)(趨勢(shì)P<0.01)。原始模型未調(diào)整任何混雜因素,模型Ⅰ調(diào)整了性別和年齡,模型Ⅱ在模型Ⅰ的基礎(chǔ)上調(diào)整了收縮壓、谷丙轉(zhuǎn)氨酶和肌酐,3個(gè)模型的結(jié)果類似。見表2。
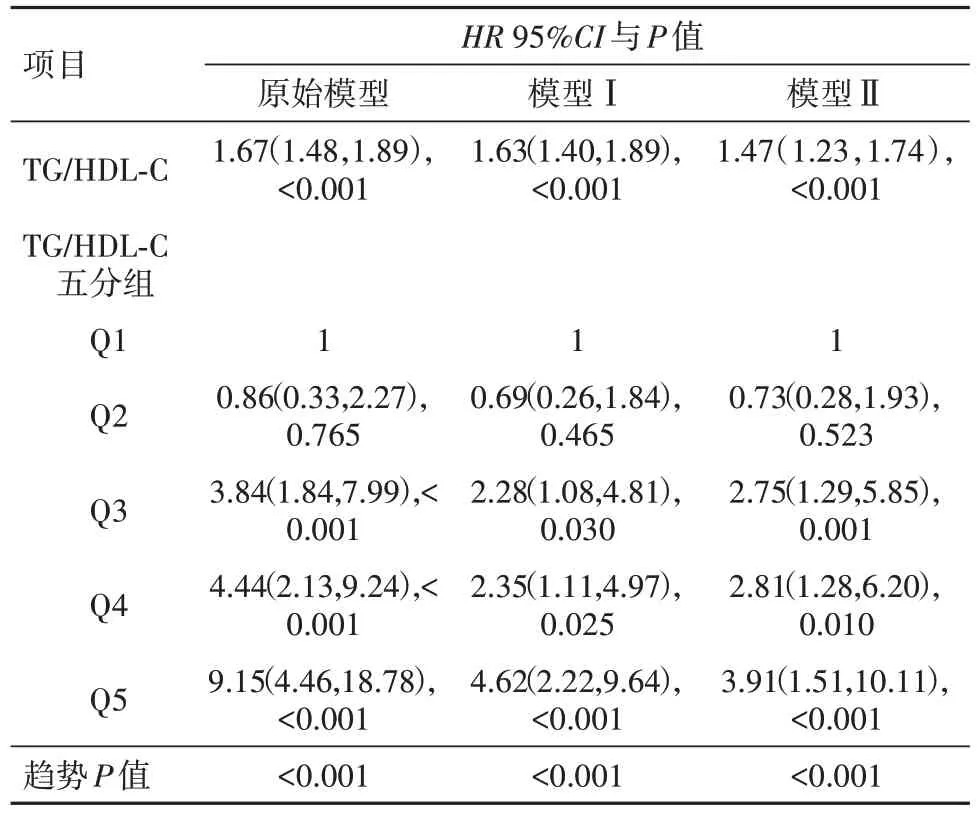
表2 BMI<24 kg∕m2亞組8 238例TG∕HDL-C與T2DM發(fā)病風(fēng)險(xiǎn)的關(guān)系
2.3 BMI≥24 kg/m2 亞 組中TG 與HDL-C 比值 與T2DM 發(fā)病率之間的關(guān)系在BMI≥24 kg∕m2的人群中,TG 與HDL-C 比值,與T2DM 發(fā)病率之間的關(guān)系見表3。在未調(diào)整任何變量的模型中,T2DM 發(fā)病率隨著TG 與HDL-C 比值的升高而顯著增加[HR=1.84;95%CI:(1.07,1.31);P<0.01]。將TG∕HDL-C分成五組,以第一組為參照,隨著組別的升高,T2DM 發(fā)生的風(fēng)險(xiǎn)呈上升趨勢(shì)(趨勢(shì)P<0.01)。原始模型未調(diào)整任何混雜因素,模型Ⅰ調(diào)整了性別和年齡,模型Ⅱ在模型Ⅰ的基礎(chǔ)上調(diào)整了收縮壓、谷丙轉(zhuǎn)氨酶和肌酐,在后兩個(gè)模型中,隨著TG∕HDL-C 的增加,T2DM發(fā)病率差異無統(tǒng)計(jì)學(xué)意義。見表3。

表3 BMI≥24 kg∕m2亞組5 447例TG∕HDL-C與T2DM發(fā)病風(fēng)險(xiǎn)的關(guān)系
2.4 兩亞組的交互作用根據(jù)BMI=24 kg∕m2的切點(diǎn)值,將BMI 分為兩個(gè)亞組,TG∕HDL-C 與BMI 的交互作用P<0.01。
2.5 兩亞組T2DM 患病率比較在隨訪期間共有315 例(2.3%)研究對(duì)象患T2DM。Q1、Q2、Q3、Q4 和Q5 的T2DM 分別為0.6%(n=17),1.0%(n=27),2.0%(n=55),3.3%(n=90)和4.6%(n=126)。隨著時(shí)間延長(zhǎng),BMI<24 kg∕m2和BMI≥24 kg∕m2的亞組患T2DM的人數(shù)均增加,且Q1、Q2、Q3、Q4 和Q5 五組中T2DM的患病人數(shù)增加均差異有統(tǒng)計(jì)學(xué)意義(分別為P<0.001和P=0.013)。見圖1。

圖1 非糖尿病體檢人群患2型糖尿病的風(fēng)險(xiǎn):1A為BMI<24kg/m2組;1B為BMI≥24kg/m 2組圖2非糖尿病體檢人群TG/HDL-C與T2DM發(fā)病率的曲線關(guān)系:2A為BMI<24kg/m 2組8238例;2B為BMI≥24 kg/m 2組5 447例
2.6 TG/HDL-C 與T2DM 發(fā)病率的曲線關(guān)系我們通過使用限制性立方樣條分析評(píng)估了TG∕HDL-C與T2DM 發(fā)病率之間的非線性特征。在對(duì)性別、年齡、收縮壓、谷丙轉(zhuǎn)氨酶和肌酐進(jìn)行調(diào)整后,我們可以看到:隨著TG∕HDL-C 的升高,T2DM 發(fā)病的風(fēng)險(xiǎn)逐漸升高并呈現(xiàn)曲線相關(guān)性(BMI<24 kg∕m2亞組增長(zhǎng)稍快,BMI≥24 kg∕m2亞組增長(zhǎng)較慢)。見圖2。
2.7 兩個(gè)亞組中ROC 曲線我們繪制了兩個(gè)亞組中,以TG∕HDL-C 分別預(yù)測(cè)3 年和5 年T2DM 發(fā)病的ROC 曲線、截?cái)嘀担˙MI<24 kg∕m2:3 年為0.72、0.90;5 年為0.77、0.71。BMI≥24 kg∕m2:3 年為0.55、1.08;5年為0.57、1.05)。
3 討論
TG∕HDL-C 在預(yù)測(cè)T2DM 發(fā)病率方面顯示出相當(dāng)大的敏感性和特異性[8]。本研究將研究人群根據(jù)BMI 分為兩組,探討B(tài)MI 聯(lián)合TG∕HDL-C 預(yù)測(cè)T2DM發(fā)病風(fēng)險(xiǎn),結(jié)果發(fā)現(xiàn):兩組人群中,隨著TG∕HDL-C的增加,T2DM 發(fā)病風(fēng)險(xiǎn)均呈非線性增加,這一變化在BMI<24 kg∕m2的人群中更顯著。
血脂異常對(duì)T2DM 發(fā)展的影響已在之前的研究中得到充分證實(shí)。已經(jīng)發(fā)現(xiàn) TG∕HDL-C 比值是胰島素抵抗和β 細(xì)胞功能障礙的潛在預(yù)測(cè)標(biāo)志物[9]。最新研究表明,葡萄糖穩(wěn)態(tài)與脂質(zhì)代謝密切相關(guān)。較高的TG∕HDL-C、TG 和較低的HDL-C 可加速T2DM的發(fā)展和進(jìn)展[10]。在沒有診斷出T2DM 的健康個(gè)體中,胰腺脂質(zhì)含量沉積增加可能導(dǎo)致β 細(xì)胞功能障礙增強(qiáng)[11]。胰腺三酰甘油儲(chǔ)存的減少可能有助于T2DM 中β 細(xì)胞功能和胰島素敏感性的正常化。高脂血癥通過誘導(dǎo)胰腺β 細(xì)胞凋亡、下調(diào)胰島素的生物合成和分泌以及糖代謝異常來促進(jìn)T2DM 的發(fā)展。這些結(jié)果與脂肪酸代謝異常有關(guān),包括脂質(zhì)沉積、內(nèi)質(zhì)網(wǎng)應(yīng)激、炎癥反應(yīng)、氧化應(yīng)激和胰島素信號(hào)傳導(dǎo)缺陷,最終導(dǎo)致β 細(xì)胞損傷和凋亡[12]。相反,HDL-C 已被證明是一種潛在的抗糖尿病因子,可改善胰島素抵抗和β 細(xì)胞功能障礙[13]。另一方面,在胰島素抵抗或高胰島素血癥的T2DM 病人中,過量的胰島素分泌可以調(diào)節(jié)脂蛋白脂肪酶和載脂蛋白的產(chǎn)生以及膽固醇酯轉(zhuǎn)移蛋白的功能,從而進(jìn)一步促進(jìn)糖尿病血脂異常的進(jìn)展[14]。因此,IR、β 細(xì)胞功能障礙、TG 和HDL-C 的惡性循環(huán)可顯著增加T2DM發(fā)病和進(jìn)展的風(fēng)險(xiǎn)。
高的BMI 是眾所周知的IR 風(fēng)險(xiǎn)因素[15],而IR是T2DM 發(fā)生發(fā)展過程中關(guān)鍵的一環(huán)[16]。不同BMI的人脂肪的含量是不同的,脂肪組織的特點(diǎn)是乳糜微粒的清除減少和胰島素介導(dǎo)的脂解抑制受損,這可能導(dǎo)致IR[17]。因此,身體脂肪的含量和IR之間存在直接聯(lián)系,而IR 則直接影響了T2DM 的發(fā)生和疾病進(jìn)程。本研究就是探討不同的BMI 狀態(tài)下,TG∕HDL-C 和T2DM 的關(guān)系。結(jié)果顯示在BMI<24 kg∕m2的亞組中,隨著TG∕HDL-C 增加或組別的升高,T2DM 的發(fā)病風(fēng)險(xiǎn)均增加,在BMI≥24 kg∕m2的亞組中,在未調(diào)整任何混雜因素的情況下,TG∕HDL-C 每升高一個(gè)單位,T2DM 的發(fā)病風(fēng)險(xiǎn)變?yōu)樵瓉淼?.84倍。但在調(diào)整潛在的混雜因素后,隨著TG∕HDL-C的升高,T2DM 的發(fā)病風(fēng)險(xiǎn)的增加無統(tǒng)計(jì)學(xué)意義。既往文獻(xiàn)也報(bào)道了不同的BMI 人群中,TG∕HDL-C與T2DM 發(fā)病風(fēng)險(xiǎn)的不同[8,18]。但是對(duì)其中的機(jī)制并未進(jìn)行更多的探討,我們分析可能在高BMI 的人群中,IR較嚴(yán)重,故血脂水平的變化對(duì)T2DM的發(fā)病風(fēng)險(xiǎn)影響相對(duì)較小。
我們進(jìn)一步使用非限制性立方樣條模型探討了不同的BMI 分組下TG∕HDL-C 與T2DM 發(fā)病風(fēng)險(xiǎn)的非線性相關(guān)性。我們發(fā)現(xiàn)在兩個(gè)亞組中,隨著TG∕HDL-C 的增加,T2DM 發(fā)病風(fēng)險(xiǎn)均升高,并且升高的速度是非線性的,先快后慢。在BMI<24 kg∕m2的亞組中,T2DM 發(fā)病風(fēng)險(xiǎn)增加得較快,在BMI≥24 kg∕m2亞組中,增加得較慢。先前的研究表明,一些預(yù)測(cè)因子的異常,包括血壓、體重指數(shù)、三酰甘油、高密度脂蛋白膽固醇、低密度脂蛋白膽固醇和空腹血糖,不僅與T2DM 獨(dú)立相關(guān),還與其他疾病如心血管疾病、腦血管疾病、心力衰竭和與這些疾病相關(guān)的病死率增加有關(guān)[19]。我們繪制了在BMI<24 kg∕m2和BMI≥24 kg∕m2兩個(gè)亞組中,以TG∕HDL-C 分別預(yù)測(cè)3 年和5 年T2DM 發(fā)病的ROC 曲線,結(jié)果發(fā)現(xiàn)在BMI<24 kg∕m2亞組中,ROC 曲線下面積均高于0.70,尤其在5年的ROC曲線中,曲線下面積達(dá)到了0.77,提示在該亞組中TG∕HDL-C 對(duì)T2DM 的發(fā)病有很強(qiáng)的預(yù)測(cè)作用。但是在BMI≥24 kg∕m2的亞組中,ROC曲線下面積均低于0.60,提示在該亞組中TG∕HDL-C與T2DM 的發(fā)病風(fēng)險(xiǎn)關(guān)聯(lián)較弱。我們?cè)谂R床工作中很容易獲得病人的血脂,在BMI<24 kg∕m2的人群中,要關(guān)注這些病人的TG∕HDL-C,因?yàn)檫@部分人群有較高的患T2DM的風(fēng)險(xiǎn)。
總之,TG∕HDL-C 的升高對(duì)T2DM 患病具有一定的預(yù)測(cè)價(jià)值,尤其在BMI<24 kg∕m2的人群中。本研究是回顧性研究,病人沒有口服葡萄糖耐量試驗(yàn),所以可能會(huì)造成T2DM 的漏診此外,隨訪期間,TG和HDL-C 缺失比較嚴(yán)重,所以我們沒有分析TG∕HDL-C 的動(dòng)態(tài)變化與T2DM 的關(guān)系。我們使用的是公共數(shù)據(jù)庫(kù),里面沒有腰圍、臀圍等數(shù)據(jù),所以我們分析的指標(biāo)有一定局限性,下一步我們將進(jìn)一步完善相關(guān)數(shù)據(jù),加強(qiáng)前瞻性隨訪,以驗(yàn)證結(jié)果。
(本文圖1,2見插圖1-1)

