LISA技術治療超低出生體質量兒呼吸窘迫綜合征28例
趙明明,劉玉娟,李忠良,劉小娜
作者單位:1濰坊醫學院兒科學教研室,山東 濰坊261031;2濰坊市婦幼保健院新生兒科,山東 濰坊261021
呼吸窘迫綜合征(respiratory distress syndrome,RDS)是由于肺表面活性物質(pulmonary surfactant,PS)缺乏引起的以呼吸窘迫進行性加重為主要臨床表現的新生兒危重癥。55%的極低出生體質量兒接受PS 治療[1]。目前應用最廣泛的是氣管插管-注入PS-拔管給予經鼻持續氣道正壓通氣(intubationsurfactant-extubation,INSURE)技術,通過加壓通氣促進PS在肺內分布。然而隨著臨床研究不斷進步,INSURE 技術的不足也受到關注。氣管插管過程對聲帶、氣道所造成的損傷,PS 應用中的加壓通氣過程所導致的早產兒肺損傷,以及鎮靜藥物帶來的心動過緩及潛在神經毒性作用不容忽視[2-3],特別是對極不成熟早產兒而言[4-5]。近年來,經微管氣管內注入肺表面活性物質(less invasive surfactant administration,LISA)技術成為關注焦點。一項系統綜述和薈萃分析結果表明,與INSURE技術比較,LISA技術顯著降低早期nCPAP失敗的風險[RR=0.71,95%CI:(0.53,0.96)][6],并且在減少72 h機械通氣率及支氣管肺發育不良并發癥發生率方面具有優勢[7]。本研究意在探討在超低出生體質量RDS 病兒中應用LISA技術其療效及對相關并發癥的影響,以尋找更具有優勢的PS給藥方式。
1 資料與方法
1.1 一般資料采取前瞻性研究方法,選取濰坊市婦幼保健院NICU 在2019 年7 月至2021 年4 月收治的超低出生體質量RDS 病兒為研究對象。納入標準:(1)出生體質量(BW)<1 000 g,存在自主呼吸,生后立即給予nCPAP;(2)符合《實用新生兒學(第五版)》RDS 診斷標準[8],具有RDS 臨床表現及胸部X 線征象;(3)nCPAP 通氣壓力≥6 cmH2O,吸入氧濃度(fractionalconcentration of inspired O2,FiO2)>30%,病情仍加重者;(4)PS 給藥前未行氣管插管操作;同時滿足以上四條標準者納入研究。排除標準:(1)存在嚴重呼吸、循環或其他系統疾病或畸形,需要持續機械通氣者;(2)出生后即需要氣管內插管機械通氣者;(3)因自動出院或轉院致使病例資料缺失者;以上三條符合其一排除研究。本研究經濰坊市婦幼保健院醫學倫理委員會批準(批號:濰坊婦幼科研批第99 號),入組病兒監護人均簽署知情同意書。采用隨機數字表法將納入病兒分為LISA組及INSURE組。
1.2 研究方法
1.2.1 常規治療 所有病兒入院后均予清理呼吸道,維持水電解質及酸堿平衡,櫞酸咖啡因預防中樞性呼吸暫停等對癥支持治療。病兒生后6 h 內確診RDS,并給予氣管內注入豬肺磷脂注射液(PS,商品名固爾蘇,規格3 mL∶240 mg),劑量200 mg∕kg,給藥6 h 內不給予拍背及氣管內操作。選取具有豐富臨床經驗及插管經驗的醫師進行以上操作。給藥過程監測生命體征及血氣分析,持續監測經皮血氧飽和度。
1.2.2 LISA 組 采用LISA 技術。選用1.67 mm、PE材質的LISA 導管(華潤雙鶴藥業股份有限公司,型號CRPS-101),持續nCPAP 呼吸支持。直視喉鏡下暴露聲門,將LISA 導管經口置入氣管位置為聲門下0.5~2.0 cm,后退出喉鏡,閉合口腔并固定導管,連接注射器緩慢注入PS(120~300 s 內),利用病兒自主呼吸促進PS 肺內分布。隨后根據病兒經皮血氧飽和度(spotoxygensaturation,SpO2)及時調整FiO2。
1.2.3 INSURE 組 采用INSURE 技術。氣管導管型號根據病兒體質量及胎齡進行選擇。暫停nCPAP 輔助呼吸,喉鏡下氣管插管,深度(cm)=體質量(kg)+6 成功后固定,經氣管導管滴注PS,應用后加壓通氣約1 min 促進其肺內分布。拔出氣管導管,重新予nCPAP輔助呼吸。
1.2.4 重復應用PS 及機械通氣指征 重復應用PS指征:存在RDS 病情進展的證據,且排除其他問題,可重復應用PS。機械通氣指征:①nCPAP 治療時,PEEP≥6 cmH2O,FiO2>0.4,SpO2<0.85;②嚴重代謝性酸 中 毒(pH<7.2)或 呼 吸 性 酸 中 毒(PaCO2>65 mmHg);③呼吸暫停>3次∕小時或24 h內發作>6次;④呼吸窘迫進行性加重,需進行新生兒復蘇。存在以上情況之一,考慮給予機械通氣。
1.2.5 觀察指標 觀察至病兒出院。比較兩組病兒給藥過程中心動過緩(<100 次∕分)、SpO2(<85%)下降情況以及是否存在PS 反流,給藥前及給藥后1h FiO2、PEEP,動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(arterial partial pressure of CO2,PaCO2),PS 重復應用率,72 h內機械通氣率,住院期間無創正壓通氣時間及總用氧時間,早產兒視網膜病(retinopathy of prematurity,ROP)、支氣管肺發育不良(bronchopulmonary dysplasia,BPD)及有血流動力學意義的動脈導管未閉(hemodynamic significant patent ductus arteriosus,hsPDA)發生率,肺氣漏、腦室旁白質軟化(periventricular leukomalacia,PVL)、腦室內出血(intraventricular hemorrhage,IVH)≥Ⅲ度發生率,矯正胎齡36 周病死率。IVH 在生后3 d 內行床旁顱腦B超診斷,分度標準[8]:Ⅰ度:出血局限于生發基質;Ⅱ度:血液在側腦室內占據容積≤50%;Ⅲ度:血液在腦室內占據容積>50%;Ⅳ度:在出血同側的側腦室旁發生出血性腦梗死;PVL 在生后4 周內行顱腦超聲結合頭顱磁共振診斷;BPD 及ROP 在生后4 周診斷[9]。
1.3 統計學方法采用SPSS 23.0 對所得數據進行統計學分析。首先對計量資料進行正態性檢驗,無創正壓通氣時間及總用氧時間不符合正態分布計量資料采用中位數(第25、75 百分位數)、即M(P25,P75)表示,組間比較采用秩和檢驗;其余計量資料均符合正態分布,采用±s表示,組間比較采用兩獨立樣本t檢驗。計數資料采用例(%)表示,最小期望值(T)≥5 時,采用Pearsonχ2檢驗;1≤T<5,采用連續性修正χ2檢驗;T<1,采用Fisher 確切概率法。P<0.05為差異有統計學意義。
2 結果
2.1 兩組病兒一般資料比較本研究期間最終58例RDS 病兒納入研究,其中LISA 組28 例,胎齡范圍25+2~30+3周,出生體質量范圍770~996 g,INSURE 組30 例,胎齡范圍25+2~29+2周,出生體質量范圍750~990 克。兩組病兒性別、胎齡、出生體質量、分娩方式、Apgar 評分、產前糖皮質激素使用等方面比較差異無統計學意義(P>0.05)。見表1。
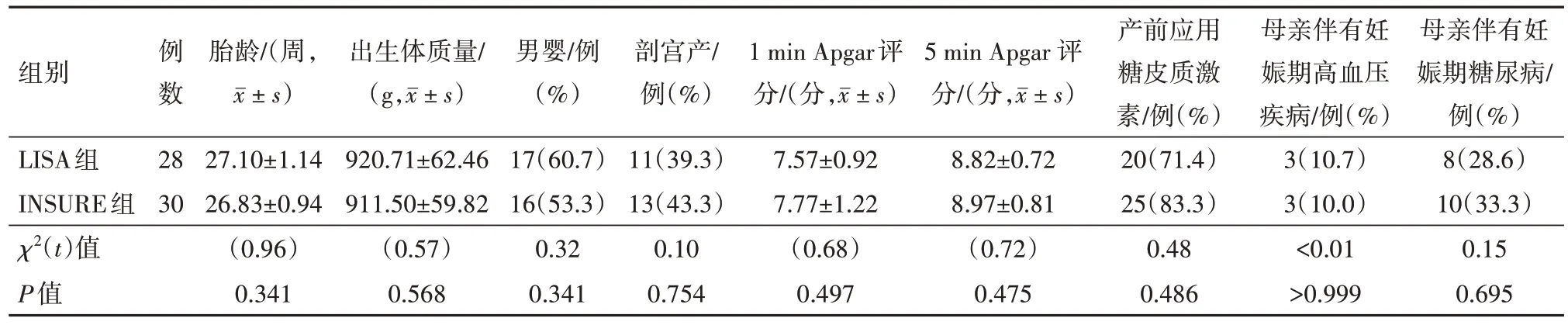
表1 呼吸窘迫綜合征病兒58例一般資料比較
2.2 兩組病兒用藥過程及用藥效果指標觀察比較與INSURE 組病兒相比,LISA 組病兒在PS 過程中心動過緩及SpO2下降發生率、PS反流發生率差異無統計學意義(P>0.05)。比較兩組病兒72 h內機械通氣比例,LISA 組病兒明顯低于INSURE 組(P<0.05)。LISA 組病兒住院期間無創通氣時間及總用氧時間與INSURE 組病兒相比均降低(P<0.05),見表2。比較兩組病兒給藥效果,兩組病兒在給予PS1h后PaO2均呈上升趨勢,PaCO2均逐漸下降,與同組病兒給予PS 治療前相比,差異無統計學意義(P<0.05)。與INSURE 相比,LISA 組病兒在給藥1 h 后FiO2、PEEP、PaCO2變化方面差異無統計學意義(P>0.05);比較兩組病兒給藥1 h 后PaO2,LISA 組提升更為顯著(P<0.05),見表3。
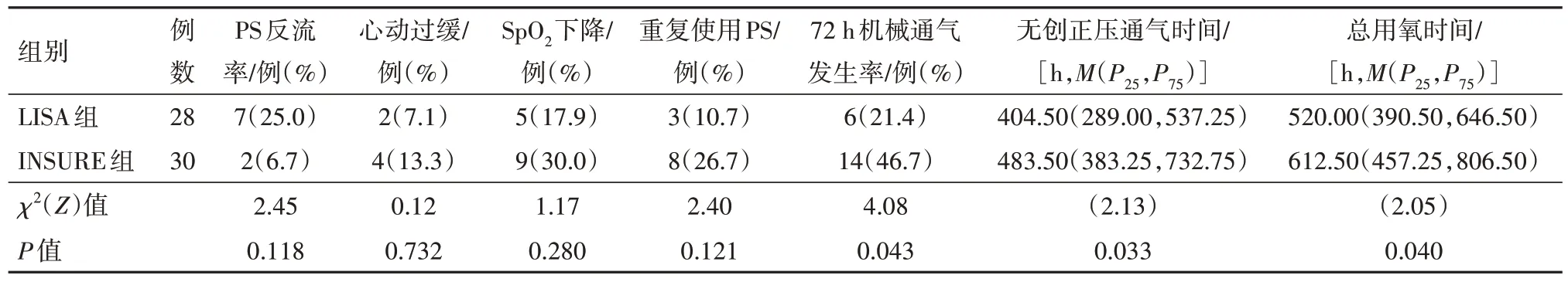
表2 呼吸窘迫綜合征病兒58例用藥過程及用藥效果指標觀察比較
表3 呼吸窘迫綜合征病兒58例PS用藥效果比較∕ ± s
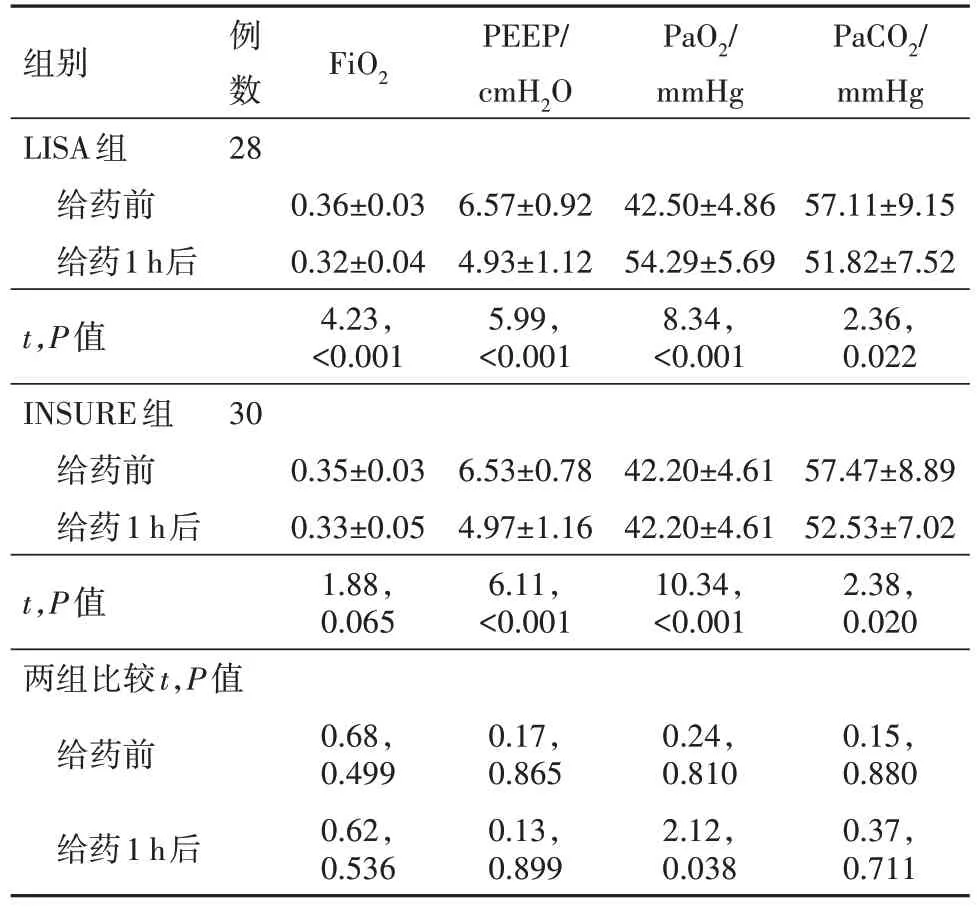
表3 呼吸窘迫綜合征病兒58例PS用藥效果比較∕ ± s
注:LISA為經微管氣管內注入肺表面活性物質,INSURE為氣管插管-注入PS-拔管給予經鼻持續氣道正壓通氣,FiO2為吸入氧濃度,PEEP 為呼吸末正壓,PaO2為動脈氧分壓,PaCO2為動脈二氧化碳分壓。
組別LISA組給藥前例數28 FiO2 PEEP∕cmH2O PaO2∕mmHg PaCO2∕mmHg給藥1 h后t,P值INSURE組給藥前給藥1 h后t,P值兩組比較t,P值給藥前0.36±0.03 0.32±0.04 4.23,<0.001 6.57±0.92 4.93±1.12 5.99,<0.001 42.50±4.86 54.29±5.69 8.34,<0.001 57.11±9.15 51.82±7.52 2.36,0.022 30 0.35±0.03 0.33±0.05 1.88,0.065 6.53±0.78 4.97±1.16 6.11,<0.001 42.20±4.61 42.20±4.61 10.34,<0.001 57.47±8.89 52.53±7.02 2.38,0.020 0.15,0.880 0.37,0.711給藥1 h后0.68,0.499 0.62,0.536 0.17,0.865 0.13,0.899 0.24,0.810 2.12,0.038
2.3 兩組病兒并發癥發生率及矯正胎齡36 周病死率比較LISA組病兒BPD、hsPDA發生率較INSURE組低(P<0.05)而LISA 組病兒中、重度BPD 發生率與INSURE 組相比,差異無統計學意義(P>0.05);兩組病兒PVL、IVH、ROP 發生率差異無統計學意義(P>0.05)。LISA 組病兒3 例死亡,INSURE 組病兒5 例死亡,差異無統計學意義(P>0.05)。見表4。
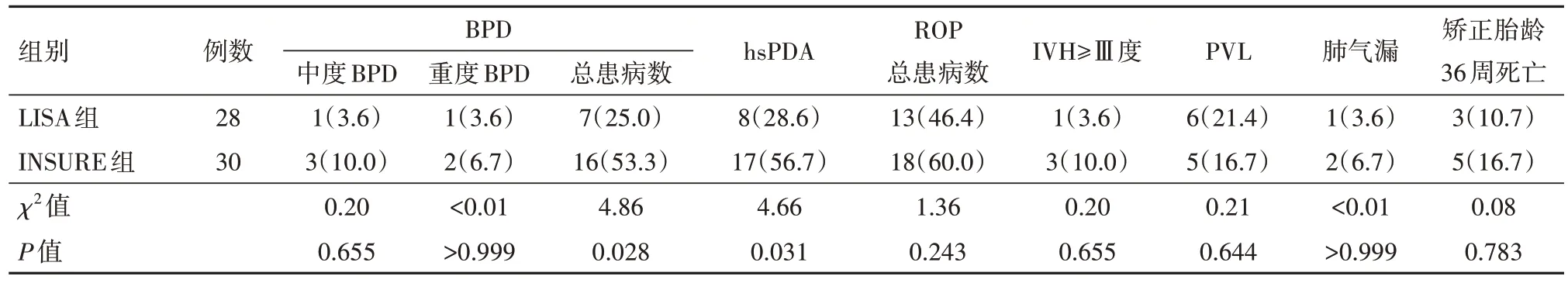
表4 RDS病兒58例并發癥發生率及矯正胎齡36周病死率比較∕例(%)
3 討論
外源性PS的替代治療是RDS的經典治療方案,能有效改善肺順應性及氧合,降低RDS 新生兒的病死率[10]。近年來,PS 的給藥方式逐漸革新[11]。目前應用較為廣泛的是INSURE 技術,該技術可以有效降低RDS 病兒對機械通氣及氧的需求。但經過大量的臨床實踐與分析發現,INSURE 技術因PS 應用而行氣管插管操作,可引起聲帶、氣道及喉頭水腫等損傷[12],造成嚴重的疼痛應激反應[13]。近年來,隨著肺保護策略的提出,RDS 病兒的治療趨向于采用損傷性更小的操作方法[14],LISA 技術聯合nCPAP逐漸受到認可[15]。2019 年歐洲RDS 指南提出,對于有自主呼吸并接受nCPAP治療需PS治療的早產兒,擁有LISA 技術應用經驗的臨床醫生優先選用LISA方法[1]。有研究表明,LISA 技術在自主呼吸下給藥更有利于PS 在肺內彌散及肺順應性的改善[16]。對于LISA 技術是否需要術前鎮靜,目前仍存在爭論。有研究證明,小劑量的麻醉藥物可以減少疼痛應激反應導致的神經系統疾病風險,但也有學者認為,麻醉藥物會抑制病兒自主呼吸,增加機械通氣發生率,并對病兒循環及呼吸功能產生干擾[13]。本研究中,兩組病兒均未使用術前鎮靜。
本研究結果顯示,PS 應用過程中,兩組病兒心動過緩及血氧飽和度下降發生率差異無統計學意義,這表明LISA技術在無須脫離nCPAP及無需正壓通氣的情況下,可以有效維持用藥過程中病兒生命體征,具有安全可行性。本研究中,LISA 技術給藥過程中雖PS 反流發生率較INSURE 組高,但差異無統計學意義,且并未增加重復使用PS率。本研究結果顯示,LISA 組72 h 內病兒機械通氣率及住院期間總用氧時間較INSURE 組降低,差異有統計學意義,這與Langhammer等[7]研究的一項納入了296例超低出生體質量RDS 病兒的多中心橫斷面觀察性研究中所得結果一致。本研究中顯示LISA 組病兒無創正壓通氣時間少于INSURE 組,且差異有統計學意義,這與劉慧強等[17]開展的一項納入了92 例胎齡≤30 周RDS 病兒的多中心臨床隨機對照研究結果不同,仍需大樣本隨機對照試驗進一步明確結論。本研究結果顯示,LISA 組及INSURE 組病兒在給予PS 1 h 后PaO2均呈上升趨勢,PaCO2均逐漸下降,與同組病兒給予PS治療前相比,差異有統計學意義。這表明兩種給藥方式均可以有效提高病兒氧合情況,快速改善病兒肺通氣。與INSURE 組相比,LISA 組病兒在給予PS 1 h 后PaO2上升幅度更高,差異有統計學意義。這表明,與INSURE 技術相比,在兩組病兒FiO2、PEEP 變化相對一致的情況下,LISA 技術可以更為快速的改善病兒氧合,提高病兒PaO2。原因可能與LISA 技術給藥過程中全程不中斷nCPAP 輔助呼吸,操作過程中對未成熟肺造成的損傷減小,并且通過自主呼吸促進PS 的分布有關。較于傳統的INSURE 技術,LISA 技術可避免氣管插管及加壓通氣導致的氣管及肺損傷,從而降低RDS 早產兒機械通氣使用率及用氧時間。同時,機械通氣及用氧時間的減少可降低超低出生體質量兒ROP 發生率,改善超低出生體質量RDS 病兒預后。有研究表明,INSURE 技術應用中所需的氣管插管及正壓通氣過程,可造成病兒氧合、血壓等出現異常波動,從而增加發生早產兒視網膜病及腦損傷等并發癥的風險[18]。而本研究中,與INSURE組病兒相比,LISA組病兒ROP、IVH、PVL 發生率無顯著降低,與2016 年Aldana-Aguirre 等[19]一項納入了6 個隨機對照試驗,共895例早產RDS病兒的系統回顧及薈萃分析中所得結果一致。LISA 組病兒有血流動力意義的PDA及BPD 發生率低于INSURE 組(P<0.05),此結果與Han等[20]進行的一項多中心隨機對照研究亞組(<30周)結果部分一致;對于超低出生體質量兒而言,hsPDA發生率的降低意味著在病兒關鍵的生理過渡階段,病兒將受到更小的血流動力學干擾,減少了左向右的分流及增加肺血流造成的肺損傷,成為早產兒BPD 發生率降低的原因之一,同時,LISA 組病兒更少暴露于高氧環境,也可以解釋BPD 發生率的顯著降低。而LISA組病兒中、重度BPD的發生率與INSURE 組病兒相比,差異無統計學意義;病兒矯正胎齡36周病死率比較差異無統計學意義。
綜上所述,LISA 技術可以有效降低超低出生體質量兒RDS 的72 h 內機械通氣使用率、住院期間無創正壓通氣時間及總用氧時間、BPD 及hsPDA 的發生率,并且沒有增加RDS 病兒近期并發癥的風險,是一種安全有效的PS 應用新方式。然而本研究為小樣本研究,其結論及效果仍需大樣本多中心隨機對照試驗進一步驗證。

