慢性足底筋膜炎患者下肢動態穩定性及各關節肌力狀況特征分析
包士雷,王彤,劉守國
足底筋膜炎(plantar fasciitis, PF)為足部常見疾患,主要癥狀是足跟部疼痛和行走困難,尤以清晨或長時間非負重活動(如坐、躺)后起站步行時為重,發病率約10%[1]。當PF發展為慢性疾病時,往往會對患者日常生活產生較大影響[2]。PF發生的相關因素眾多,包括過度活動、肥胖、年齡、長時間站立、高弓足或扁平足導致的踝關節背伸受限及腘繩肌緊張等[3]。相關研究還發現臀部肌肉在下肢生物力學的改變中起著至關重要的作用[4-5],可導致足底筋膜負荷增加。將髖周軟組織處理納入足底筋膜炎的治療中,也獲得了滿意的療效[6-7]。由此推斷,在PF的診治過程中,近端關節周圍肌群功能狀況同樣需要引起我們的關注。進一步評估慢性PF患者下肢的整體狀況,能夠為患者更加精準、高效的康復治療方案提供依據。慢性PF患者患側肢體與健側肢體相比其動態穩定性、下肢各關節周圍肌群功能狀況如何,目前未見報道。本研究擬觀察單側 PF患者雙側下肢髖膝踝周圍肌群肌力、下肢動態穩定性狀況,并探究這些指標在健患側之間的差異性,為PF患者今后的康復治療提供更全面的理論依據。
1 資料與方法
1.1 一般資料 收集2020年1月~2022年11月于江蘇省人民醫院康復醫學中心門診就診的慢性PF患者58例。納入標準:符合PF的臨床診斷標準[9];年齡>18周歲;足跟疼痛癥狀明顯(“第1步”數字疼痛評分>3分),且病程超過3個月;單側足發病;自愿參與試驗并簽署知情同意書。排除標準:合并其他不穩定癥狀,如出血性疾病、妊娠期婦女等;伴有其他下肢肌骨系統疾患及神經系統疾患;治療前2周進行過封閉等其他物理及藥物治療;雙側足發病;不能配合測評者。其中,男29例,女29例;左側損傷35例,右側損傷23例;年齡(50.88±12.05)歲;身高(166.95±8.94)cm;體重(72.60±11.97)kg,BMI(25.88±2.43),病程(6.72±5.09)月。所有研究參與者都提供書面知情同意,以保護受試者的權利。
1.2 評估標準 對于符合條件的入組受試者,按順序進行如下評估。
1.2.1 下肢各關節周圍肌群肌力評估[10]采用microFET2型徒手測力儀,測量雙側髖、膝、踝關節周圍肌群等長收縮峰力值,并用其衡量下肢各關節周圍肌群肌力狀況。受試者擺位于評估標準體位,體位的選擇順序應盡量減少參與者體位來回變化。測試者放置手持式測力儀于受試者相應位置,并囑其抗阻完成最大自主等長收縮,測試者用力與之對抗,維持5s。期間注意避免骨盆及軀干各種代償。每組肌力測試重復3次,每次測試間隔30s,取3次平均值。
1.2.2 下肢Y平衡測試(Y-balance test, YBT)[11]單側下肢動態穩定性采用Y平衡測試組件進行測量。受試者測試側單足站于 Y-balance test 測試板上,大腳趾緊貼紅線,足跟與二、三腳趾間隙形成的軸線位于測試板中間,雙手置于髂嵴上,游離腿盡量向3個方向伸出,順序為:正前-斜內后-斜外后,正式測試前每個方向進行3次練習,再行3次正式測試,每一測試間歇10s。測試人員讀取并記錄刻度尺上的數值作為每一方向的伸夠距離。測量股骨大轉子頂點到地面的垂直距離作為下肢長度。根據測試結果計算受試者的 Y-balance test 標準化指數,計算方法為:受試者3個方向夠伸距離之和÷(下肢長×3)。

2 結果
2.1 慢性PF患者健、患側下肢各關節周圍肌群等長收縮峰力值及下肢YBT值比較 患側下肢的髖伸展肌群、髖外展肌群、伸膝肌群等長收縮峰力值及YBT值均較健側顯著下降(P<0.05),而髖屈曲肌群、髖內收肌群、髖內旋肌群、髖外旋肌群、膝屈曲肌群、踝跖屈肌群、踝背屈肌群等長收縮峰力值差異無統計學意義。見表1。
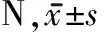
表1 慢性PF患者健、患側下肢肌群等長收縮峰力值及下肢YBT值比較
2.2 慢性PF患者患側各關節周圍肌群等長收縮峰力值與YBT值的相關性 患側YBT值與髖伸展肌群、髖外展肌群、髖外旋肌群、伸膝肌群及踝跖屈肌群等長收縮峰力值呈正相關(均P<0.05);與髖屈肌群、髖內收肌群、髖內旋肌群、膝屈曲肌群、踝背伸肌群等長收縮峰力值無相關性。見表2。

表2 慢性PF患者患側下肢肌群峰力值與YBT值的相關性
3 討論
長久以來,我們將足底筋膜炎歸因于局部生物力學缺陷,認為負重時足部過度旋前增加了足底筋膜的應力水平,并最終引發癥狀[12]。然而,諸多研究發現過度旋前的人并不比沒有過度旋前的人更容易受傷[13-15]。這說明足底筋膜炎的發生不能簡單歸因于各種原因造成的足底局部生物力學缺陷。本研究中患側髖伸展肌群、髖外展肌群、伸膝肌群等長收縮峰力值相較健側均顯著下降,說明患側下肢近端關節周圍肌肉確實存在一定程度的功能異常;患側下肢YBT值較健側顯著降低,表明患側下肢動態穩定性出現明顯下降;患側下肢YBT值與髖伸展肌群、髖外展肌群、髖外旋肌群、伸膝肌群及踝跖屈肌群等長收縮峰力值呈正相關,說明下肢動態穩定性的下降與下肢關節周圍肌肉功能狀態存在較大關系。
近端關節與足踝部位在運動生物力學層面的關系,已有諸多報道。研究發現,髖外展肌在行走和踝關節穩定性等下肢生物力學中發揮重要作用[16],包括步行中降低前足足底峰值壓力。同時,臀中肌、臀小肌和闊筋膜張肌無力可加速下肢內旋[17],這些肌肉無力會抑制其輔助下肢負荷反應的能力,從而導致更大的沖擊力傳遞到足部的支撐結構上[18],增加了足底筋膜的異常應力。此外,股四頭肌和腘繩肌的協同收縮為膝關節的內外翻力矩提供支持[19],而膝關節的內翻、外翻力矩分別會影響足的旋后和旋前[20],其無力也可能會增加足底筋膜應力[21]。鑒于這些肌肉在穩定足弓和下肢姿勢控制中的重要作用,與單獨局部治療相比,納入針對近端關節周圍失能肌肉治療的整體方案會更大程度地改善慢性PF患者的疼痛及功能[22]。
本研究中患側踝跖屈和背屈肌群等長收縮峰力值相較健側沒有顯著性差異。說明患側踝跖屈肌和背屈肌功能并未出現明顯下降。近來有研究報道PF的發生與踝關節活動受限無直接關系[23]。然而,也有研究認為踝跖屈肌可防止足底筋膜的過度負荷并維持縱弓[24],跖屈肌無力會增加足底筋膜負荷,從而引發足底疼痛癥狀。鑒于徒手測力儀在大關節周圍肌力測定中具有更高的準確性[25],足底筋膜炎患者跖屈肌和背屈肌力的實際情況有待更大樣本,更精確地評估手段加以進一步論證。
下肢YBT可評估單側下肢動態神經肌肉控制能力,已被廣泛應用于損傷風險識別、重返運動能力測試和治療前后效果評估等方面。其優勢在于它要求受試者在穩定極限下進行動態神經肌肉控制,這可能有助于識別和放大細微的缺陷和不對稱[26]。現有研究證實,髖、膝、踝周圍肌群肌力及關節活動度與下肢YBT相關[27-28]。結合本研究結果,髖外展及伸展肌群、髖外旋肌群、伸膝肌群及踝跖屈肌群肌力大小與下肢Y平衡測試結果呈正相關。說明患側下肢動態穩定性下降不僅僅受足踝局部疼痛癥狀影響,也與下肢整體功能狀況具有較大關系。Hansberger等[29]通過手法調節過度刺激的自主神經系統,緩解了足底筋膜炎患者疼痛癥狀,實現了對下肢運動功能的改善。這也從側面驗證了足底筋膜炎的治療不應局限在癥狀局部。
需要注意的是,患側下肢整體功能下降與足底筋膜炎癥狀之間的關系解釋可能是多樣的。慢性PF患者究竟是由于疼痛導致的前足足底峰值壓力降低,影響下肢整體穩定性,使得近端關節周圍肌肉代償機制增加,過度緊張、勞損而導致肌肉疲勞、無力及神經肌肉控制甚至中樞調節機制改變[30];還是由于各種原因造成的近端關節肌肉功能障礙,引起下肢整體穩定性下降,踝關節代償機制增加,足底筋膜異常拉伸,從而出現足底癥狀?后續將進一步觀察近端關節周圍肌群功能減退與足底筋膜炎之間的因果關系。但是,無論兩者關系如何,慢性足底筋膜炎患者下肢整體功能減退應該引起我們的重視,并將其納入整體治療方案。
本研究還存在一定的局限性。未能完成對下肢各關節靈活性的評估,關節靈活性可以從另一層面反應各關節的功能狀態。此外,表面肌電、等速肌力測定以及三維步態分析將會更加清晰地展現相關部位運動生物力學變化特征,我們將在后續研究中進一步深入。
綜上所述,本研究提供的證據表明,慢性PF患者患側存在遠隔部位的功能障礙,主要表現為髖伸展肌群、髖外展肌群、膝伸展肌群肌力的下降,并進一步影響了患側動態穩定性,出現穩定性障礙。因此,我們認為下肢整體功能需納入慢性足底筋膜炎的評估與治療。

