滋清湯治療黃體功能不足所致月經先期臨床觀察
繆 醇 趙 蕾 曹亞芳 魏智慧 季成瓊
黃體功能不足(Luteal phase defect,LPD),指月經周期中有卵泡發育及排卵,但黃體期孕酮(P)分泌不足,或黃體過早衰退,導致子宮內膜分泌反應不良和黃體期縮短[1]。黃體功能不足臨床表現多樣,以月經周期縮短、經期延長、不孕及反復流產為主要表現,是育齡期女性的常見病、多發病,發病率為4%~6%,在反復流產的病因中占25%~40%[2],在臨床上應當引起重視。滋清湯為國家級名老中醫、四川省首屆十大名中醫王成榮據數十年臨床經驗,結合時代、川蜀地域特點而自擬的經驗方。該方由清代婦科醫家傅青主調經名方清經散化裁而來,臨床應用10余年,收效甚佳,為挖掘名醫經驗及推廣名醫經驗方,選取四川省第二中醫醫院2021年6月—2022年12月60例黃體功能不足所致月經先期患者進行臨床療效及安全性研究,報道如下。
1 資料與方法
1.1 一般資料60例均來自四川省第二中醫醫院婦科門診,采用隨機、陽性藥物平行對照設計,分為2組。治療組30例,已婚21例,未婚9例;年齡19~41歲,平均(30.04±5.23)歲;病程最短3個月,最長6年,平均(4.33±1.44)年;身高 154~169 cm;體質量41~71 kg;婚后1年未孕3例,曾做子宮內膜活檢4例,病理診斷為分泌反應不良、子宮內膜增殖期改變。對照組30例,已婚24例,未婚6例;年齡21~40歲,平均(31.91±5.01)歲;病程最短4個月,最長7年,平均(6.41±1.74)年;身高151~172 cm;體質量42~73 kg;婚后2年未孕2例,曾做子宮內膜活檢3例,病理診斷為子宮內膜增殖期改變、分泌反應不良。2組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準參照中華人民共和國衛生部2002年頒布的《中藥新藥臨床研究指導原則(試行)》[3]、《中醫婦產科學》[4]、異常子宮出血相關診斷與治療指南[5,6]有關內容擬定:①月經周期縮短(不足21 d),或伴經量異常及流產史;②基礎體溫呈雙相;高溫相短于11 d,或高溫相評分(五十嵐正雄法HPS評分)<5;體溫上升緩慢(>2 d),上升幅度<0.3 ℃,并持續2個周期以上者;③孕酮均值<15 ng/ml;④子宮內膜病檢提示分泌反應不良。以上①、②均具備,且具有③、④中的任意1項,結合臨床表現,即可診斷。
1.3 納入標準符合西醫黃體功能不足、中醫疾病及證候診斷標準;年齡18~49歲;停用性激素類藥物3個月以上;自愿參加研究、簽署知情同意書。
1.4 排除標準妊娠或異位妊娠者;由生殖器官腫瘤、急性炎癥、器質性病變引起者;宮內節育器者;凝血功能異常者;3個月內使用激素類藥物者;合并有甲狀腺功能異常、高泌乳素血癥者。
1.5 治療方法治療組予滋清湯(顆粒劑),藥物組成:生地黃20 g,女貞子20 g,菟絲子20 g,補骨脂 20 g,牡丹皮15 g,黃柏15 g,茺蔚子10 g。每日1劑,開水沖100 ml,每日3次,自月經周期第 5天開始連續服用12劑,1個月經周期為1個療程,連續3個療程。對照組予地屈孕酮片(廠家:AbbottBiologicals B.V注冊號:H20170221),每日2次(間隔12 h),每次10 mg,自基礎體溫上升第1天起服,連用10 d(月經來潮停用),1個月經周期為1個療程,連續3個療程。
1.6 觀察指標2組治療前后月經周期天數、基礎體溫高溫相維持天數、HPS評分、中醫證候積分、子宮內膜厚度、黃體期中孕酮(基礎體溫上升第7天P值)情況;觀察2組治療結束3個月后的月經周期提前天數、基礎體溫高溫相維持天數、HPS評分情況。
1.7 療效判定標準痊愈:月經周期恢復正常;基礎體溫高溫相天數≥11 d;血清孕酮值正常范圍;HPS評分9~10分,各癥狀消失。顯效:月經周期恢復正常;基礎體溫高溫相天數9~10 d;血清孕酮值10~15 ng/ml;HPS評分7~8分;各癥狀明顯好轉。有效:月經周期較治療前改善,但仍小于21 d;基礎體溫高溫相天數較前有所延長;血清孕酮值較前提高,但仍低于10 ng/ml;HPS評分5~6分;各癥狀有所減輕。無效:月經周期無改善;基礎體溫高溫相天數無明顯變化;血清孕酮值無明顯提高;HPS 評分<5分;各癥狀無改善。總有效率=(痊愈+顯效+有效)例數/總例數×100%。
1.8 統計學方法數據分析采用SPSS 20.0統計軟件。計量資料進行正態性檢驗和方差齊性檢驗,滿足要求者兩樣本均數比較用t檢驗、自身前后比較用配對t檢驗,數據用均數±標準差描述;不符合正態或方差不齊用秩和檢驗,數據用中位數(四分位數間距)描述;計數資料采用卡方檢驗;等級資料采用秩和檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 2組患者臨床療效比較治療組痊愈率、顯效率及總有效率均高于對照組(P<0.05),治療組臨床療效優于對照組。見表1。
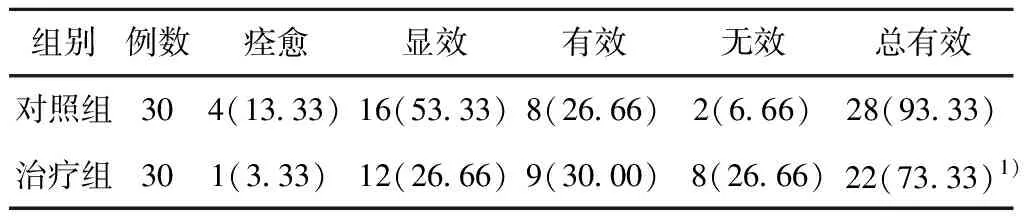
表1 2組患者臨床療效比較 (例,%)
2.2 2組患者黃體中期孕酮值 中醫癥狀積分及HPS評分比較2組治療后中醫癥狀積分均降低(P<0.05),黃體中期孕酮值、HPS評分均升高(P<0.05);治療后,治療組中醫癥狀積分低于對照組(P<0.05);治療后,治療組黃體中期孕酮值、HPS評分高于對照組(P<0.05)。見表2。
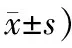
表2 2組患者黃體中期孕酮值 中醫癥狀積分及HPS評分比較 (例,
2.3 2組患者基礎體溫高溫相時間比較2組治療后基礎體溫高溫相時間均延長(P<0.05),且治療后,治療組基礎體溫高溫相時間長于對照組治療后(P<0.05)。見表3。
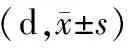
表3 2組患者基礎體溫高溫相時間比較
2.4 2組患者月經提前天數比較治療后,2組月經提前天數均縮短(P<0.05),且治療組比對照組提前天數更少,差異有統計學意義(P<0.05)。見表4。
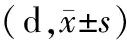
表4 2組患者月經提前天數比較
3 討論
黃體功能不足主要因卵泡發育不良,排卵后黃體功能欠佳,不能維持子宮內膜穩定;或子宮內膜修復不良,出現月經周期提前、經期延長、經間期出血[7]。若病情輕或病程短可通過調整作息、飲食、情緒、體質量等而自愈。西藥治療一般結合年齡、生育、避孕等需求,口服激素藥物以止血調周、口服促排藥物以調經助孕、或口服止血藥以對癥治療[8]。西醫治療存在停藥后癥狀易復發、可能誘發乳腺、生殖器官惡性病變及血栓等風險,多數患者對激素治療難以接受[9]。
中醫藥對月經病的論治積淀了豐富的臨證經驗,對調整女性生殖內分泌具有獨特優勢,療效確切[10]。中醫古籍無“黃體功能不足”病名,根據臨床癥狀,將其歸屬于“月經先期、經水不及期、經早、崩漏”等范疇,指月經周期提前7 d以上,甚至10余日一行,連續2個周期以上者。歷代醫家認為此病的病因病機主要為氣虛和血熱。《婦人大全良方·調經門》曰:“過于陽則前期而來”;《傅青主女科·調經》曰:“先期而來多者,火熱而水有余也”;《景岳全書·婦人規》曰:“若脈證無火, 而經早不及期者,乃心脾氣虛,不能固攝而然”。素體虛弱、勞倦思慮過度使脾氣不足、中氣虛弱;年少腎氣未充、絕經前腎氣漸虛、房勞多產、或久病傷腎致腎氣虧虛,均可使統攝無權,沖任不固,不能制約經血,使月經先期而至;過食辛辣燥火、感受熱邪,熱擾胞宮、久病陰虧、情志內傷,肝氣郁結化火等均可使熱擾沖任,傷及胞宮,血海不寧,亦可使月經先期而至[11]。
王成榮研究員是“四川省首屆十大名中醫”“十一五”國家科技支撐計劃、“名老中醫臨證經驗、學術思想傳承研究”的研究對象。王成榮研究員診治婦科病的思辨特點、學術思想和臨床經驗,獨具特色而自成一家;其自擬方藥簡而主次分明,用藥不偏、常規劑量、以廉代昂,易于驗之臨床[12,13]。王老認為:月經的潮止與沖任的通盛虛衰有著極為密切的關系。“沖為血海”,月經血海周期性盈虛消長乃沖任經氣推動使然,經氣起伏及月經周期重陰轉陽之變化常界于經間期,故經前沖氣偏旺,本屬自然[13]。但因嗜食辛燥,或感受熱邪;素體陰虛,或失血傷陰,或房勞多產耗傷精血,以致陰液虧損、虛熱內生、情志內傷、肝氣郁結、郁久化熱等外感、內生熱邪,導致沖氣過旺化熱、熱邪破血妄行,可見月經先期。 但不論虛熱、實熱均需清熱,熱迫血行則需涼血,故以滋陰清熱涼血為治法以標本兼顧。自擬經驗方滋清湯,方中以生地黃為君藥,甘寒質潤,入腎經以清熱涼血養陰;女貞子補肝腎益精血、涼血,二者不僅滋腎陰壯水以制火以治本,并可清肝熱涼血以治標;菟絲子入腎經,補益肝腎,平補陰陽;補骨脂溫腎助陽,滋腎陰中加以補腎陽,乃本“陽生陰長”“陰中求陽”之經義,女貞子、菟絲子、補骨脂三者補腎以調沖,共為臣藥,同時菟絲子、補骨脂連同生地黃使補益肝腎、滋養腎陰的功效得以增強;牡丹皮清肝涼血,黃柏清瀉腎火,與生地黃合用以增強止血涼血之效;茺蔚子清肝調經,三者共為佐藥降偏旺之沖氣[14]。臨證中若兼血瘀,經血夾血凝塊或小血渣,或伴隨經行腹痛,塊下痛減,可酌加枳殼、川牛膝、桃仁以行氣活血化瘀;若兼肝郁,伴隨經前煩躁、乳房脹痛、經潮緩解,可酌加絲瓜絡通絡活血、延胡索活血行氣止痛;若平素脾胃氣虛,服藥后出現胃痛、惡心嘔吐,可酌加姜半夏降逆止嘔;海螵蛸以收斂止血、制酸止痛。
觀察結果表明,治療組總有效率高于對照組;2組治療后月經提前天數明顯降低、基礎體溫高溫相時間均延長,且治療后治療組基礎體溫高溫相時間長于對照組;治療后治療組中醫癥狀積分低于對照組;治療后治療組黃體中期孕酮值、HPS 評分高于對照組。說明滋清湯治療黃體功能不足所致的月經先期療效確切,臨床用藥安全有效,值得推廣。

