全程化個性化康復護理在心肌梗死行PCI患者中的應用
陳 凡,鄭 玲,黃麗云
(陸軍第七十三集團軍醫院 福建廈門361001)
心肌梗死是冠狀粥樣硬化性心血管疾病中的一種,據統計,我國2019年以來,疾病年發生率約為50萬例,預計在15年內可增長至7500萬例[1]。其并發的心力衰竭、心律失常等并發癥,可提高患者病死率,為延長患者生存周期,及時有效的治療干預措施至關重要[2]。經皮冠狀動脈介入治療(PCI)于2013年治療量已達45.45萬例,同期增長約66.5%,雖可促使冠狀動脈血液正常循環,改善心臟功能,但術后仍存在再狹窄、心絞痛等心臟不良事件[3]。因此,聯合采取高效率、系統全面的康復護理干預十分必要。以往常規康復護理過程中,護理人員單純遵循傳統刻板、籠統的護理流程,忽視了連續性、全程化護理干預在加速患者機體預后康復中的重要性[4]。全程化個性化康復護理干預源于19世紀中期,由美國提出的以時間為縱軸,以患者機體康復需求為實際開展內容的護理干預,在緩解腦卒中患者負性情緒、降低并發癥發生率中發揮了積極作用[5]。2019年5月1日~2022年3月31日,我們對接收的64例心肌梗死行PCI術后患者采取全程化個性化康復護理,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 將我院同期接收的128例心肌梗死行PCI術后患者作為研究對象。納入標準:①參考《急性ST段抬高型心肌梗死診斷和治療指南(2019)》,經由心電圖、心臟灌注掃描、心臟標志物等檢查,符合心肌梗死診斷標準者[6];②年齡>18歲者;③Killipp心功能分級在Ⅰ~Ⅱ級者;④首次發病,PCI適應證者;⑤臨床資料無殘缺,簽署知情同意書者。排除標準:①合并風濕性關節炎、心肌炎者;②合并凝血功能異常、內分泌或神經系統疾病者;③近6個月內曾有胸腔、顱腦等大型手術既往史者;④近3個月內曾有糖皮質激素類、抗生素類藥物服用史者;⑤嚴重聽力、認知障礙者。采用隨機數字表法將患者分為對照組和實驗組各64例。實驗組男39例、女25例,年齡(66.39±3.45)歲;Killipp心功能分級:Ⅰ級37例,Ⅱ級27例;疾病類型:ST段抬高型35例,非ST段抬高型29例;合并疾病:是29例,否35例。對照組男38例、女26例,年齡(66.42±3.36)歲;Killipp心功能分級:Ⅰ級36例,Ⅱ級28例;疾病類型:ST段抬高型34例,非ST段抬高型30例;合并疾病:是30例,否34例。兩組性別、年齡等一般資料比較差異無統計學意義(P>0.05)。本研究獲得醫院醫學倫理委員會審批。
1.2 方法 組建康復護理小組:主要包括心血管內科總住院醫師1名、護士長1名、科室責任護士3名、心理科醫師和心臟康復治療師各1名。在開展康復護理干預前,由護士長擔任組織者與監督者的身份,對小組護理人員進行心肌梗死發生發展、危害性、PCI原理、目的、操作流程、護理注意事項等相關專業理論知識的集中培訓,總住院醫師承擔指導者,時間為5~7 d,培訓結束后經由考核,成績合格者可參與患者的臨床護理。護理人員根據患者實施護理干預的不同,將其進行不同居住病室的劃分,同時,囑患者及家屬切勿對康復護理內容進行探討與研究。
1.2.1 對照組 實施常規康復護理干預,干預周期為15 d。①護理評估:護理人員結合患者檢驗結果、病情狀況、心理狀態等對其進行全面評價,并根據患者機體康復需求,制訂科學合理的康復護理干預計劃。②疾病知識:護理人員采取面對面口頭教育形式,將心肌梗死疾病發生原因、臨床癥狀表現、治療干預措施、并發癥、行PCI的意義及注意事項等相關知識對患者及家屬進行告知講解,著重強調術后心臟康復訓練的重要性,及時對患者進行答疑解惑。③心理護理:護理人員在心理科醫生的協助下,以較為熱情、積極的態度主動與患者進行交流溝通,鼓勵、引導患者將自身不安因素及不良體驗進行傾訴,護理人員從旁給予支持安慰,協助患者宣泄負性情緒,糾正患者思想上的偏差。同時,列舉主治醫師心肌梗死PCI手術治療成功案例,邀請術后康復效果較好的患者進行現身說法。④康復活動:術后囑患者需進行絕對臥床休息,護理人員動態監測患者心動圖、血壓、呼吸等指標變化情況。護理人員聯合心臟康復治療師,指導患者早期進行床上被動、主動膝關節屈曲、肘關節外展內旋等四肢屈軀體康復活動,2次/d,每次10~15 min。護理人員協助患者每隔2 h進行1次體位變換、床上坐起、腕踝關節抗阻等康復活動,每次訓練時間為10~15 min,2次/d。隨著四肢功能水平的逐漸恢復,鼓勵患者進行床邊坐立、扶墻緩慢行走、散步、太極拳等康復鍛煉,3次/d,每次15~20 min。
1.2.2 實驗組 在常規康復護理干預基礎上實施全程化個性化康復護理,干預周期為15 d。①術前:入院第1天,護理人員將心肌梗死及PCI等相關專業知識,以現代信息化互聯網技術手段,對患者及家屬進行詳細講解。術前40~60 min,對患者進行心理放松與疏導。②術后1 d:護理人員協助指導患者進行被動、主動康復訓練。③術后2 d:鼓勵并協助患者進行床上坐起、關節抗阻訓練,進行日常自我進餐、洗漱等日常生活技能訓練。④術后3 d:患者在家屬或護理人員的陪同下,進行床邊坐立3~5 min,無不適或頭暈等反應,進行床邊站立、行走。⑤術后4 d:協助患者病室內扶墻緩慢行走50~150 m。⑥術后5 d:指導患者于病室平坦筆直的走廊緩慢行走200~300 m。⑦術后6 d:鼓勵患者進行上下爬樓梯訓練。⑧術后7 d:告知患者在家屬的陪同下,至室外進行適量的太極拳、散步等有氧運動。以上康復活動,2~3次/d,運動時間控制在10~15 min。在行走過程中,至少有1名家屬或護理人員陪同,避免發生跌倒等不良事件。
1.3 觀察指標 ①希望水平:責任護士于干預前、干預15 d后,借助于1991年編制,中國醫學科大學學者趙海平翻譯修訂的Herth 希望量表(HHI),主要包括采取積極行動(P)、面對未來與現實積極態度(T)及與他人保持親密關系(I)3個維度,共12個條目,每個條目得分為4分,總分為0~48分,分值與希望水平呈正相關。量表Cronbach′s α為0.85~0.91[7]。②心功能:責任護士于干預前、干預15 d后,通過超聲心動圖監測對患者包括左室舒張末期內徑(LVEDD)、左室射血分數(LVEF)進行觀察。③運動耐力水平:參考6分鐘步行距離(6MWD)觀察患者運動耐力情況,重度:<150m、中度:150~450m、輕度:>450m,行走距離越遠說明運動耐力水平越高。量表Cronbach′s α為0.87[8]。④心臟不良事件:責任護士于干預15 d后,觀察患者心絞痛、心律失常、冠狀動脈再狹窄及心力衰竭等事件發生情況。

2 結果
2.1 兩組干預前后HHI評分比較 見表1。
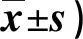
表1 兩組干預前后HHI評分比較(分,
2.2 兩組干預前后心功能及運動耐力水平比較 見表2。

表2 兩組干預前后心功能及運動耐力水平比較
2.3 兩組心臟不良事件發生情況比較 見表3。
3 討論
心肌梗死是指血管腔內血栓栓子脫落,致使冠狀動脈血管發生狹窄阻塞,從而導致心臟局部組織發生持續性缺血缺氧的心血管系統疾病[9]。該病具有起病急、病程發展速度快及病死率偏高等特點,臨床常表現為心前區壓榨性疼痛、呼吸困難、意識模糊等癥狀,對患者生命健康構成嚴重威脅[10]。臨床常采用PCI將發生堵塞與狹窄的血管進行疏通再造,保證心肌供血量[11]。盡管手術臨床療效較確切,但術后仍存在各類心血管不良事件及再復發等危險因素,強化患者術后康復護理干預,成為護理人員工作重點[12]。
本研究結果顯示,干預后,實驗組HHI各維度評分及總分均高于對照組(P<0.01)。護理人員借助互聯網先進技術手段,于患者入院初期將疾病與手術相關專業知識,以較為直觀、鮮明的形式加以講解告知,提升患者對疾病知識的認知,糾正患者認知上的偏差,激發患者自身的主觀能動性及求生欲,提高患者臨床治療護理的依從性及配合度,有利于心臟康復護理工作的順利開展[13-14]。本研究結果顯示,干預后,實驗組心功能及運動耐力水平均高于對照組(P<0.05)。究其原因:術后由護理人員指導協助患者,進行早期床上被動、主動康復活動訓練,通過進行適當合理體位調換,四肢關節、軀體等肌肉活動,以提高患者血液中纖溶酶物質活性,加強冠狀動脈血管腔灌注量,協助側支循環系統的重建,避免管腔內壁中血栓的形成,促使患者心室射血量增加與心功能的恢復[15]。此外,本研究還發現,實驗組心臟不良事件發生率低于對照組(P<0.05)。由此可見,早期心臟功能康復訓練在促使患者心肌收縮能力及呼吸肺功能水平增強的同時,可以降低患者血脂水平及冠狀血管的阻力,提高心臟儲備能力,避免術后心律失常、再狹窄等不良事件的發生。
綜上所述,對我院接收的心肌梗死行PCI患者采取全程化個性化康復護理,能夠提升患者希望水平、改善心功能狀態,降低心臟不良事件發生率,在促進醫院、科室持續不斷發展中,起到重要借鑒作用。

