維生素D聯合右佐匹克隆治療老年慢阻肺合并睡眠障礙療效及對認知功能的保護作用研究
古力巴克然木·阿布拉 阿布都薩拉木·阿布拉 馬瑞
資料與方法
一、研究對象
選取2021年1月至2022年12月于我院就診的140例老年慢阻肺合并睡眠障礙患者作為研究對象,按照隨機數字表法隨機分為對照組和研究組,每組70例。納入標準:1)符合慢阻肺診斷標準[9]。2)匹茨堡睡眠質量指數[10]總分≥7分,診斷為睡眠障礙。3)年齡≥60歲。4)可正常溝通,自愿參與。排除標準:1)合并肺纖維化、支氣管擴張等其他呼吸系統疾病。2)合并腦血管疾病、嚴重心臟、肝臟、腎臟疾病患者。3)存在感染、中毒等致中樞神經系統損傷的病因。4)阻塞性睡眠呼吸暫停、藥物等原因導致的睡眠障礙。5)依從性差的患者。兩組資料無差異(P>0.05)(見表1)。經新疆維吾爾自治區人民醫院倫理委員會審批(KY2021052617)后,研究組開展了此項研究。

表1 兩組患者基線資料比較(n=70)
二、干預方法
患者均給予慢阻肺常規治療。對照組給予右佐匹克隆片(生產廠家:國藥準字:H20090209;規格2mg/片)2mg,睡前口服。研究組給藥方案:維生素D滴劑膠囊(生產廠家:國藥控股星鯊制藥廈門有效公司,國藥準字35021450,規格400IU/粒)800 IU,口服,1次/日;右佐匹克隆片給藥方案同對照組。兩組均連續治療3個月。
三、觀察指標
1.睡眠障礙臨床療效[11]根據患者伴隨癥狀、入睡時間及總睡眠時間情況評估睡眠障礙的臨床療效:當患者白天嗜睡、精神差等伴隨癥狀完全消失、30min內可以自然入睡且總睡眠時間較干預前延長至少2h評估為顯效;當患者伴隨癥狀較干預前明顯改善,30~45min內可以自然入睡及總睡眠時間較干預前延長1-2h評估為有效;當患者不符合上述顯效和有效的標準時評估為無效。入睡時間及總睡眠時間是通過多導睡眠分析儀監測結果判斷,入睡時間指上床開始睡覺至非快速動眼睡眠1期開始的時間。總睡眠時間指入睡至最后覺醒時間與期間覺醒時間的差值。白天嗜睡、精神差伴隨癥狀是通過患者的主觀感受判斷。治療總有效率=(顯效例數+有效例數)/總例數×100%。比較兩組患者睡眠障礙治療總有效率。 2.睡眠監測指標 治療前(患者入組時,未進行任何藥物干預前)和治療后(藥物治療3個月后),采用多導睡眠分析儀(生產廠家:上海涵飛醫療器械有限公司;型號:S-2000PSG)監測睡眠。患者在睡眠實驗室監測一夜,監測時間至少7個小時,指標主要包括總睡眠時間、覺醒時間和覺醒次數。覺醒次數統計中排除了睡眠呼吸障礙、腿動等因素導致的覺醒事件,覺醒時間主要是根據多導睡眠分析儀監測結果統計,其中除去睡眠呼吸障礙、腿動等因素導致的覺醒時間。治療前后,分別進行1次多導睡眠圖監測,比較組間上述睡眠監測指標。
3.匹茨堡睡眠質量指數(PSQI)評分 該評分總分0~21分,評分與睡眠質量負相關。分別于治療前、治療后1個月和治療后3個月時間點,比較兩組患者PSQI評分。
4.認知功能 采用簡易精神狀態量表(mini-mental state examination,MMSE)[12]和蒙特利爾認知評估量表(Montreal Cognitive Assessment,MoCA)[13]評估患者認知功能。上述兩個量表總分均為30分,評分與認知功能損害程度呈負相關。比較兩組患者治療前后MMSE評分和MoCA評分。
控制變量選擇主要參考已有的研究文獻,根據都陽等(2009)[21]、王陽(2012)[22]、王芳等(2014)[23]等的研究,將控制變量分為企業特征和所在地區特征。企業特征的控制變量選擇企業規模、企業年齡和國有資本比例,所在地區特征的控制變量選擇人均產出、第二產業增加值比重、第三產業增加值比重、人口、高校數量和高校招生規模。
5.血清神經營養因子 分別于治療前(患者入組時,未進行任何藥物干預前)和治療后(藥物治療3個月后),患者晨起后,抽取空腹靜脈血,分離血清,采用酶聯免疫吸附法檢測血清腦源性神經生長因子(brain-derived neurotrophic factor,BDNF)和神經生長因子(nerve growth factor,NGF)水平,標本均當日檢測。比較兩組患者治療前后血清BDNF和NGF水平。
四、 統計學方法
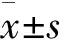
結 果
一、兩組患者睡眠障礙臨床療效比較
研究組患者睡眠障礙治療總有效率高于對照組(92.8%vs80.0%,P<0.05)(見表2)。

表2 兩組患者睡眠障礙臨床療效比較[n(%)]
二、兩組患者睡眠監測指標比較
研究組治療后總睡眠時間長于對照組,覺醒時間和覺醒次數少于對照組(P<0.05)(見表3)。

表3 兩組患者睡眠監測指標比較
三、兩組PSQI評分比較
采用重復測量資料的方差分析,結果顯示,不同時間點PSQI評分差異有統計學意義(P<0.001);研究組與對照組PSQI評分變化趨勢差異有統計學意義(P<0.001)(見表4)。

表4 兩組PSQI評分比較分,n=70)
四、兩組認知功能指標比較
對照組治療后MMSE評分和MoCA評分與治療前相比無統計學差異(P>0.05)。研究組治療后MMSE評分和MoCA評分與治療前相比增加(P<0.05)。研究組患者治療后MMSE評分和MoCA評分高于對照組(P<0.05)(見表5)。

表5 兩組認知功能指標比較分,n=70)
五、兩組神經營養因子水平比較
對照組治療后BDNF、NGF水平與治療前相比無統計學差異(P>0.05)。研究組治療后BDNF、NGF水平與治療前相比增加(P<0.05)。研究組治療后BDNF、NGF水平高于對照組(P<0.05)(見表6)。

表6 兩組患者血清神經營養因子水平比較
討 論

認知功能損害是慢阻肺常見的繼發性損害,也是容易忽視的一個健康問題。慢阻肺患者的認知功能損害會導致其推理能力和記憶能力受損,從而影響日常活動,自理能力和自我管理能力降低,在降低生活質量的同時,還會影響患者的遠期療效[26]。因此,有必要重視和保護慢阻肺合并睡眠障礙患者的認知功能。本研究中,單用右佐匹克隆組患者治療后反映認知功能的MMSE評分、MoCA評分和神經營養因子BDNF、NGF水平較治療前無明顯變化,而聯合維生素D組患者治療后MMSE評分、MoCA評分和神經營養因子BDNF、NGF水平較治療前及單用右佐匹克隆組相比均升高,表明維生素D能夠在一定程度上保護患者的認知功能和提高神經營養因子水平。分析原因,維生素D缺乏參與了認知功能損害過程,而補充維生素D可以從多個方面改善患者的認知功能:1)COPD患者發生認知功能障礙與炎癥反應、氧化應激等因素有關[27]。維生素D水平與體內炎癥反應具有相關性,補充維生素D能夠調節機體炎癥反應,糾正促炎因子與抗炎因子失衡狀態[28]。維生素D與氧化應激密切相關,維生素D水平與還原型谷胱甘肽、超氧化物歧化酶等氧化劑和自由基清除劑水平呈正相關[29],補充維生素D能夠減輕氧化應激。2)海馬神經元損害是認知功能損害發生的一個重要原因。神經元的存活必須要依靠神經營養因子來維持,海馬神經元發揮作用過程中對老化及病理性退變非常敏感,促進神經營養因子合成及釋放具有保護海馬神經元作用[30]。BDNF、NGF是重要的神經營養因子,本研究結果顯示,補充維生素D能夠提高二者的水平,在一定程度上能夠解釋補充維生素D減輕患者認知功能損害的原因。3)神經細胞內鈣離子超載會損傷神經元,維生素D能夠調節鈣磷代謝,避免神經細胞內鈣離子超載[31]。4)睡眠障礙會影響機體的記憶力和反應力,造成一定的認知功能損害[32]。本研究結果顯示,補充維生素D能夠更有效改善患者的睡眠障礙狀況,由此可減輕睡眠障礙造成的認知功能損害。
綜上所述,維生素D聯合右佐匹克隆治療老年慢阻肺合并睡眠障礙臨床療效良好,對認知功能具有一定程度的保護作用。

