淋巴細胞與肺癌患者重度免疫檢查點抑制劑相關肺炎的相關性研究
王志勇 李悅文 張瑩松 宋婷婷 付菱 李仕娟 朱曉麗 莊莉
免疫檢查點抑制劑相關肺炎(immune checkpoint inhibitor associated pneumonia ,CIP)是由免疫檢查點抑制劑(immune checkpoint inhibitors,ICIs)引起的一系列免疫相關不良反應(immune-related adverse events,irAEs)中臨床、影像和病理表現各異的肺損傷,是引起 ICIs相關死亡的重要原因之一。肺癌患者所有級別CIP發生率是其它腫瘤的1.658倍,3-4級CIP發生率是其它腫瘤的2.299倍,其中3-4級CIP是患者治療中斷或死亡的主要原因[1]。有研究表明,淋巴細胞絕對計數(absolute lymphocyte count ,ALC)和其他檢測指標(嗜酸性粒細胞絕對計數(absolute eosinophil count ,AEC)、中性粒細胞/淋巴細胞比值 (neutrophil to lymphocyte ratio,NLR)、淋巴細胞/單核細胞比值(lymphocyte to monocyte ratio ,LMR)與irAEs的發生、發展及預后相關[2-6]。但目前鮮有研究報道這些指標與重度CIP之間的關系和CIP患者預后之間的關系,因此,本研究旨在探討ALC及其他指標與肺癌患者重度CIP發生的關系及CIP患者預后的關系。
資料與方法
一、一般資料
選取 2019年1月1日至2022年6月1日昆明醫科大學第二、三附屬醫院收治入院并符合納入排除標準的64例CIP患者。納入標準:(1)至少使用過一劑ICIs治療的 ⅢB~Ⅳ期的肺癌患者。(2)CIP患者符合國家綜合癌癥網絡,美國臨床腫瘤學會和歐洲腫瘤內科學會指南的診斷標準[7-9]。將CIP定義為ICIs治療過程中突發咳嗽、呼吸困難或喘息的臨床癥狀和胸部影像學檢查新發的不可解釋的間質或者炎性改變,并排除了其他病因。對于考慮診斷CIP的患者,進行痰培養、支氣管肺泡灌洗液培養和實驗室檢查(常規血液檢查、降鈣素原、C-反應蛋白、腫瘤標志物、動脈血氣分析、D-二聚體和心房腦鈉肽等),排除其他肺部疾病(例如肺部感染和腫瘤進展)。對于既往進行過放療的患者,通過影像學評估排除放射性肺炎可能。CIP治愈定義為臨床癥狀和胸部影像學改變消失,CIP改善定義為臨床癥狀和胸部影像學改變較CIP發生時明顯好轉,CIP進展定義為患者經類固醇治療或其它藥物治療后,沒有好轉且臨床癥狀和胸部影像學改變較CIP發生時加重。排除標準:(1)臨床資料不完整。(2)合并兩種及以上原發腫瘤的患者。(3)存在明確活動性感染的患者。(4)存在明確寄生蟲感染的患者。本研究獲得昆明醫科大學第三附屬醫院倫理學委員會批準同意(KYLX2022205)。
二、病例分組和隨訪
根據患者CIP的嚴重程度分為輕度CIP組和重度CIP組;CIP的嚴重程度根據不良事件的共同毒性標準(CTCAE版本4.03)進行分級,輕度 CIP 被定義為 1-2 級肺炎,重度 CIP 定義為 3-5 級肺炎。末次隨訪日期為 2023年 3 月 4 日。 總生存期定義為自患者首次確診CIP日期至患者死亡或隨訪截止日期之間的時間間隔。
三、研究指標
收集患者性別、年齡、美國東部腫瘤協作組評分(ECOG )、吸煙情況、預先存在的肺部基礎疾病、組織學類型、放射治療管理、病理分期、治療數據和驅動基因狀態。在兩組患者CIP發生時,收集外周血數據。外周血數據包括ALC、 NLR、LMR、AEC。
四、統計學方法
結 果
一、兩組患者基礎資料對比
比較兩組患者的年齡、性別、吸煙狀態、肺部基礎疾病、組織學類型、ECOG評分、治療線數、分期、有無放療、基因突變、不同ICI藥物、ALC、NLR、LMR之間無統計學意義(P>0.05)。兩組患者臨床基礎資料中AEC差異有統計學意義(P<0.05)(表1)。
表1 兩組患者基礎資料對比
二、患者的臨床特征及CIP發生時間
本研究中共入組了989名使用ICI治療的晚期肺癌患者,CIP的發病率為6.47%,重度CIP的發病率為2.43%,肺癌患者第一劑ICIs治療與CIP發生之間的中位發病時間為2.04(4.23,6.96)個月,CIP發生中位ICIs治療周期為4.00 (2.00,5.75)個周期(表2)。
表2 CIP患者臨床特征
三、重度CIP單因素和多因素Logistic回歸分析結果
隨訪期間,在所有發生CIP的患者中,重度CIP的發生率為37.5%。以CIP發生時數據中位數進行賦值,CIP發生時,單因素Logistic回歸分析中ALC、LMR、NLR、AEC與重度CIP發生相關(P<0.10),多因素Logistic回歸分析中ALC是重度CIP發生的獨立危險因素,差異有統計學意義(P<0.05)(見表3,4)。

表3 變量賦值

表4 重度CIP患者 Logistic回歸分析
四、外周血化驗指標與CIP患者的預后之間關系
CIP患者的總體中位OS為12.7個月(95%CI:10.7~14.68),一年生存率為41.18%。CIP發生時,ALC>0.91×109/L中位OS為31.37個月(95%CI:7.462~55.278),ALC≤0.91×109/L中位OS為7.10個月(95%CI:0.001~14.673),差異有統計學意義(Log-Rankχ2=8.505,P=0.004)。CIP發生時,患者其它外周血指標與CIP患者OS之間關系,差異均無統計學意義(P均>0.05)(圖1)。
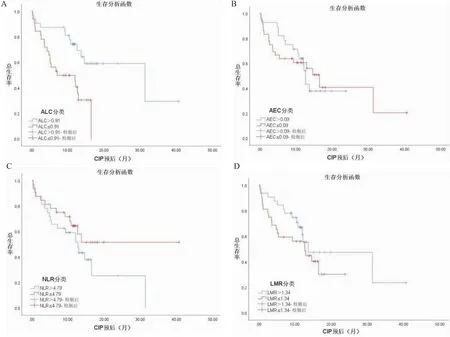
圖1 不同亞組患者生存曲線
五、CIP患者預后單因素和多因素Cox回歸分析結果
CIP發生時,單因素Cox回歸分析中CIP等級、ALC、治療線數與CIP預后相關(P<0.10)。多因素Cox回歸分析中CIP等級是CIP患者預后的獨立影響因素,差異有統計學意義(P<0.05)(表5,6)。
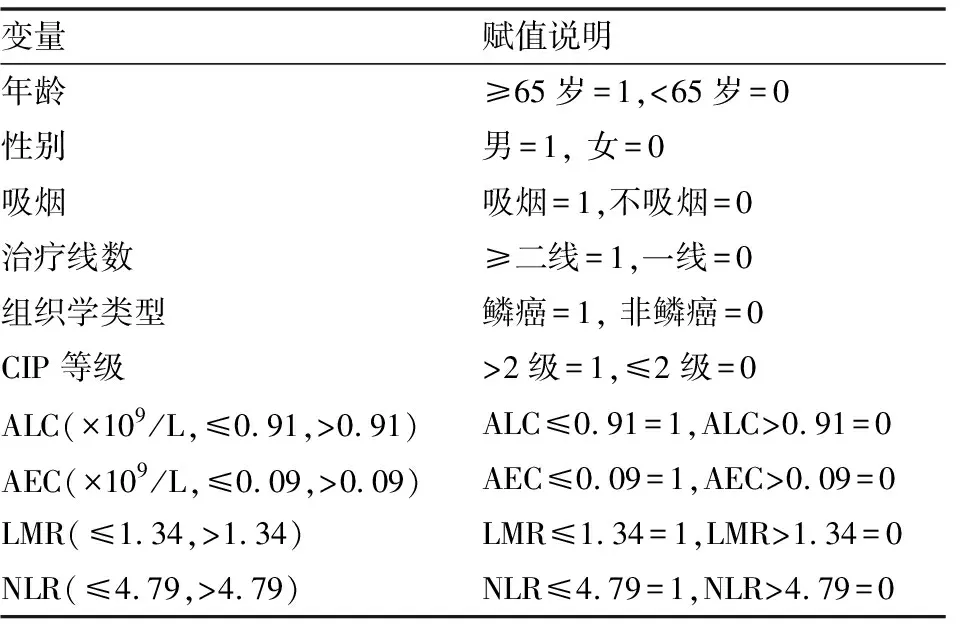
表5 變量賦值
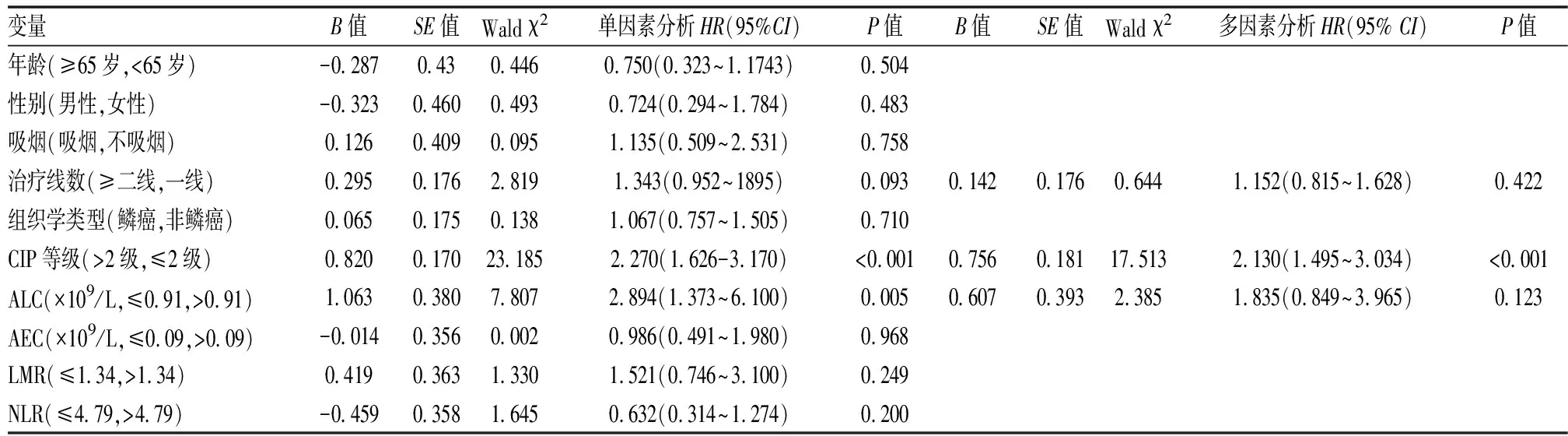
表6 CIP患者預后Cox回歸分析
討 論
ICIs的臨床應用極大地改善了肺癌患者的預后。隨著ICIs用藥方案的多樣化和適應證的不斷增加,未來CIP的發生率也可能會進一步上升。目前CIP作為一種機制不明確的、缺乏特異診斷的 irAE,很大程度的影響了肺癌患者的ICIs治療獲益,其中重度CIP更是患者ICIs治療中斷或死亡的主要原因。因此,探索重度CIP的發生危險因素及CIP患者預后影響因素變得尤為重要。
我們發現CIP發生時,低水平ALC是重度CIP的發生的相關因素,低水平ALC患者總體預后不佳。既往有回顧性研究表明,ALC與嚴重irAEs的發生相關,低水平ALC患者的ICIs治療效果更差,與本研究結果一致[10,11]。ICIs治療可以恢復并增強T細胞的抗腫瘤活性,這些重新激活T細胞可能參與了CIP的發生[12]。T細胞是淋巴細胞的主要成分,外周血T細胞變化與淋巴細胞變化關系密切[13]。有研究表明,CIP患者肺組織活檢中存在著高度增殖的CD8+T細胞浸潤增加,CIP患者的支氣管肺泡灌洗液(bronchoalveolar lavage fluid, BALF)中,以CD4+T 細胞為主淋巴細胞增多[14,15];對比其它類型的間質性肺病的組織活檢和BALF并未發現這一現象[16]。這些研究表明,ICIs治療后過度激活的T細胞在CIP患者的肺組織中大量浸潤,過度激活的免疫反應可能引起正常肺組織的損害,從而導致了CIP的發生。CIP發生時,外周血低水平ALC,可能是由于血液中大量ALC被轉運并浸潤在肺炎病灶,從而導致循環池中ALC降低,特別是在重癥患者中,表現為外周血低水平ALC[17]。ALC一定程度上反應了機體的免疫系統功能水平,免疫系統對腫瘤細胞有殺傷作用,高水平的ALC與腫瘤進展呈負相關,且ALC水平越高的患者預后越好[18]。
本研究結果顯示,重度CIP是CIP患者預后不佳的相關因素,這與其它回顧性研究結果一致,其它研究中CIP被認為是ICIs治療所導致的一種嚴重并發癥,相對于其它irAEs來說,預后不佳,死亡率較高,重度CIP的患者相對輕度CIP的患者預后更差[19]。重度CIP患者呼吸系統癥狀重,嚴重影響了患者呼吸功能,而CIP呼吸系統癥狀進展迅速,易導致患者呼吸衰竭,此外,臨床工作中CIP又是一種排他性診斷,全身類固醇激素治療不及時,延誤了重度CIP患者的最佳治療時機,最后多種因素的疊加,導致了重度CIP患者預后不佳。
綜上所述,CIP發生時,低水平ALC是重度CIP的獨立相關因素,低水平ALC的患者OS較高水平ALC的患者明顯較差,重度CIP是CIP患者預后不佳的獨立危險因素。本研究仍存在局限性,本研究雖然是多中心回顧性研究,但入組患者例數仍較少,未來需要進行大樣本、多中心性研究來進一步證實。

