基于山東省皮膚病專科聯盟早期診斷麻風三例
趙 晴 槐鵬程 初同勝 薛曉彤 曹 珊 孫樂樂 周桂芝 劉 紅 張福仁
1山東第一醫科大學附屬皮膚病醫院,山東濟南,250022;2山東省皮膚病性病防治研究所,山東濟南,250022
臨床資料患者1,男,57歲。因“周身發疹2個月”于2021年9月6日就診于我院。患者2個月前注射新冠病毒疫苗第一針,5天后左側腰部出現皮損,漸泛發全身。至社區門診就診,未明確診斷,給予清熱解毒湯藥、頭孢類抗生素治療無效;隨后至當地中心醫院風濕免疫科及皮膚科就診,診斷不明,給予頭孢類抗生素、氯雷他定治療,無效;隨后至市皮防院就診,診斷不明,給予中藥治療,無效,建議轉診至我院。患者既往體健,無系統疾病史。皮膚科檢查:頭面部、軀干、四肢見大小不一的暗紅色斑塊(圖1a~1d)。初步考慮“麻風、藥物不良反應”,給予患者血常規、肝腎功、組織病理等檢查。實驗室檢查示谷丙轉氨酶181 U/L,谷草轉氨酶77 U/L。組織病理示(左上肢):表皮萎縮,真皮血管、神經、附件周圍上皮細胞肉芽腫,散在多核巨細胞;皮小神經粗大、束膜增厚,部分結構破壞;部分立毛肌被破壞,淋巴細胞量中等,部分圍繞肉芽腫分布;抗酸染色示抗酸菌1+,系桿狀菌;免疫組化S100示皮小神經破壞;考慮界限類偏結核樣型麻風,浸潤中度(圖1e~1h)。皮損組織麻風分枝桿菌qPCR陽性。詳詢患者病史,患者10余年前左側腰部出現暗紅色斑塊,無不適感,未就診,2個月前皮損加重并泛發全身;體格檢查:左側耳大神經及腓總神經粗大,皮損處感覺減退;超聲檢查示左側腓總神經炎改變。診斷為界限類偏結核樣型麻風并Ⅰ型麻風反應。給予利福平600 mg每月1次、氯苯吩嗪300 mg每月1次及50 mg每天1次、氨苯砜100 mg每天1次、醋酸潑尼松40 mg每天1次、復方甘草酸苷片50 mg每天3次治療,目前皮損已消退。
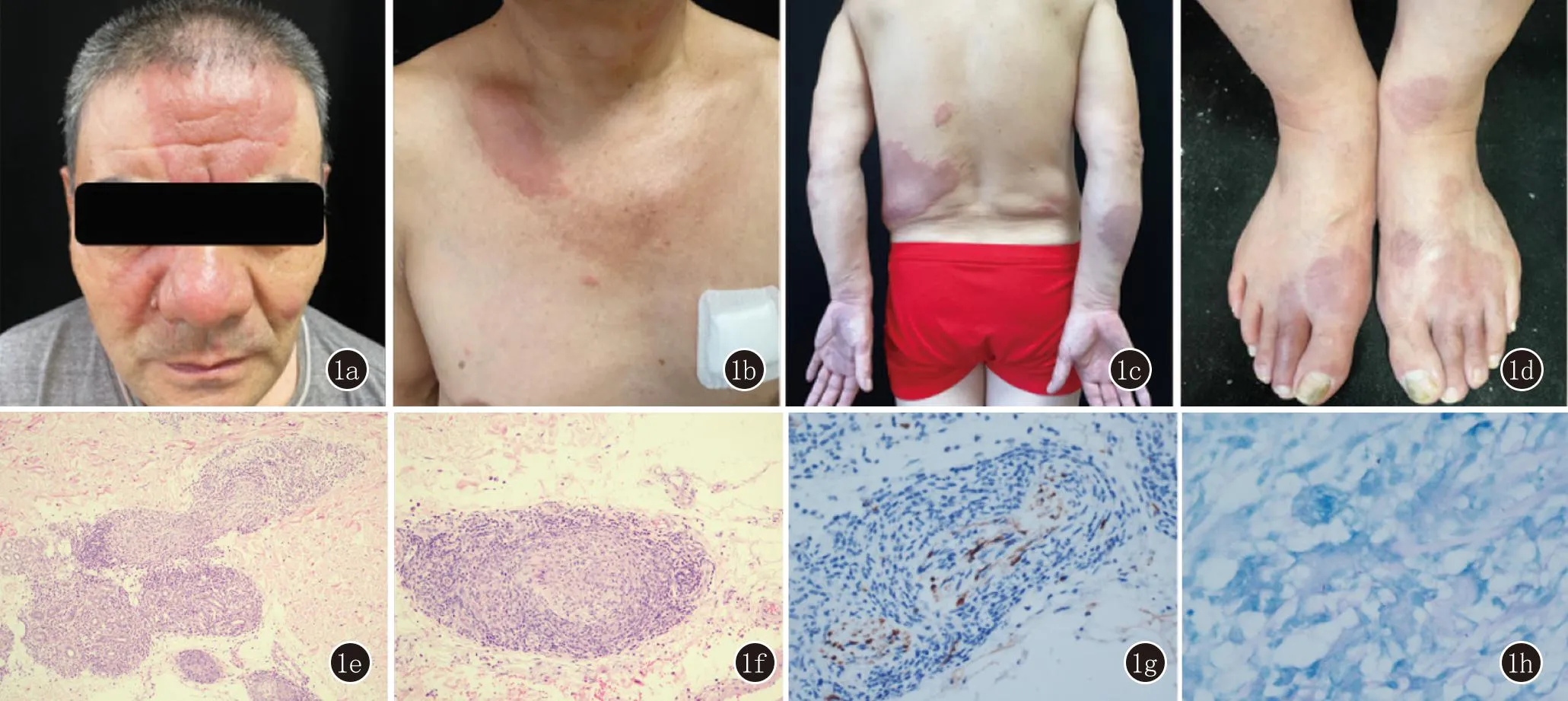
圖1 1a~1d:頭面部、軀干、四肢見大小不一的暗紅色斑塊;1e~1f:真皮血管、神經、附件周圍上皮樣細胞肉芽腫,散在多核巨細胞;皮小神經粗大、束膜增厚,部分結構破壞;部分立毛肌被破壞;淋巴細胞量中等,部分圍繞肉芽腫分布(1e: HE,×100; 1f: HE,×200);1g:S100示皮小神經破壞(免疫組化,×100);1h:抗酸菌1+,系桿狀菌(抗酸染色,×1000)
患者2,女,54歲。因“前胸發疹伴刺痛2個月”于2021年11月8日就診于我院。患者2個月前前胸及右上臂出現皮損,伴刺痛。曾先后在當地縣醫院、縣中醫院、市人民醫院、省級某三甲醫院及省級某三甲中醫醫院按“帶狀皰疹、過敏、帶狀皰疹后遺神經痛”給予“阿昔洛韋、甲潑尼龍、中藥”等治療,患者自述在口服甲潑尼龍時,皮損減輕,疼痛消失,但停用甲潑尼龍后皮損擴大,疼痛依舊;隨后患者至另一省級某三甲醫院皮膚科,考慮“離心性環狀紅斑”,病理檢查見上皮樣細胞肉芽腫,建議患者來我院就診。患者既往體健,無系統疾病史。皮膚科檢查:胸部、右上肢可見環形紅斑(圖2a、2b);皮損處感覺減退;耳大神經、尺神經、腓總神經等均未觸及粗大。血常規、肝腎功、神經超聲檢查未見異常。組織病理:(右上肢)表皮萎縮,真皮淺深層血管、神經及附件周條索狀、斑片狀淋巴細胞組織細胞浸潤,見不典型小灶性上皮樣細胞肉芽腫,神經束內外單一核細胞浸潤;抗酸染色示抗酸菌陰性(圖2c、2d);建議進一步檢查。皮損組織麻風分枝桿菌qPCR陰性,微滴式數字PCR(ddPCR)陰性。隨后,對患者在外院的病理蠟塊提取DNA進行檢測示麻風分枝桿菌qPCR陰性,ddPCR陽性。結合患者病史、臨床表現、實驗室檢查,診斷為界限類偏結核樣型麻風并Ⅰ型麻風反應。給予利福平600 mg每月1次、氨苯砜100 mg每天1次、甲潑尼龍32 mg每天1次治療,治療1個月后,皮損基本消退。
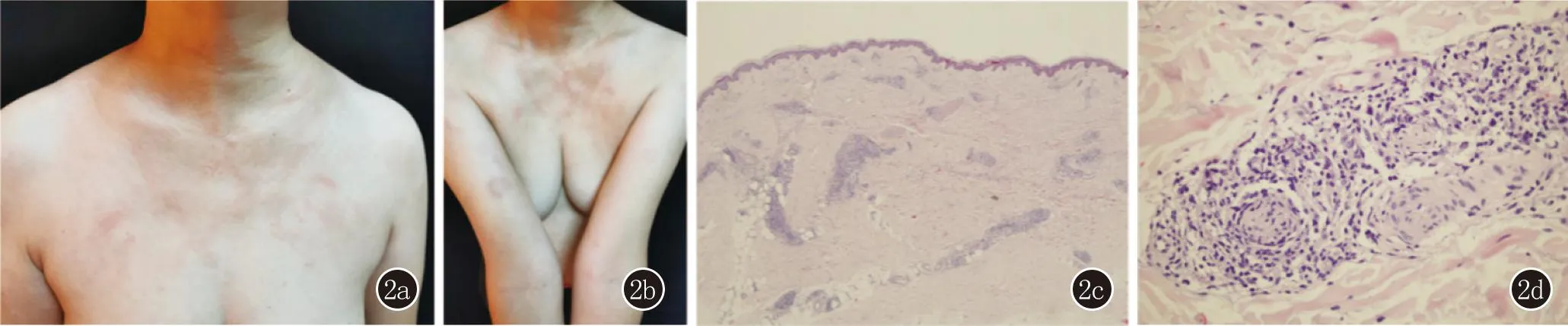
圖2 2a、2b:胸部、右上肢可見環形紅斑;2c、2d:表皮萎縮,真皮淺深層血管、神經及附件條索狀、斑片狀淋巴細胞、組織細胞浸潤,見不典型小灶性上皮樣細胞肉芽腫,神經束內外單一核細胞浸潤( 2c:HE,×100; 2d: HE,×200)
患者3,女,21歲。因“左小腿麻木2年”于2022年2月14日就診于我院。患者2年前左小腿出現感覺麻木,在當地醫院就診時建議轉診至我院。患者既往體健,無系統疾病史。其母及外祖父有“麻風”病史。皮膚科檢查:左下肢伸側及左足背可見淺色斑片,皮損處觸覺喪失(圖3a)。血常規、肝腎功能未見異常。組織病理(左小腿):表皮萎縮,真皮血管、神經和附件周圍小灶性上皮樣細胞肉芽腫和淋巴細胞浸潤,皮小神經束膜水腫增厚、有淋巴細胞浸潤;抗酸染色示抗酸菌1+,系桿狀菌;免疫組化S100示皮小神經結構尚可,束膜水腫;考慮界限類偏結核樣型麻風(圖3b~3d)。皮損組織麻風分枝桿菌qPCR陽性。診斷為界限類偏結核樣型麻風。給予利福平600 mg每月1次、氨苯砜100 mg每日1次治療,皮損基本消退,皮損內部分區域觸覺恢復。

圖3 3a:左下肢伸側及左足背可見淺色斑片;3b、3c:表皮萎縮,真皮血管、神經和附件周圍小灶性上皮樣細胞肉芽腫和淋巴細胞浸潤,皮小神經束膜水腫增厚、有淋巴細胞浸潤(3b:HE,×100;3c:HE,×200);3d:抗酸菌1+,系桿狀菌(抗酸染色,×1000)
討論麻風是由麻風分枝桿菌感染所引起的晚期可致殘、毀容的一種慢性傳染病[1],由于個體對麻風分枝桿菌的免疫反應的差異,麻風可分為多菌型麻風和少菌型麻風。上世紀50年代,麻風在我國廣泛流行。隨著世界衛生組織在全球范圍內推廣聯合化療治療麻風,我國現癥麻風患者數量大幅下降。1992年,我國以省(自治區、直轄市)為單位達到世界衛生組織“基本消滅”麻風(<1/10 000)的標準[2]。進入新世紀特別是近十年來,我國麻風進入低流行狀態,因此,傳統的麻風防治策略-人群普查、密切接觸者篩查和依靠各級專病防治機構的垂直管理體系已不再適應新時代麻風防治的要求[3]。然而,我國每年仍有近千例新發麻風患者[4],二級畸殘者占20%以上,因此,亟需探討新的防治策略。
2017年以來,我院牽頭成立了由山東省16地市97個縣區的182家綜合醫院、中醫醫院和皮防機構構成的山東省皮膚性病學專科聯盟。自2017年1月至2021年1月,在我院接診的3043例轉診的疑難皮膚病病例中,確診麻風39例,且診斷延遲期和二級畸殘比分別下降66.23個月和38.08%[3]。本文報道的其中的三例患者也均是在外院就診時由接診醫生轉診至我院,最終確診為麻風。因此,基于專病防治機構和綜合醫院皮膚科相結合的癥狀監測方案的實施是新時代早發現麻風病人的有效策略。
此外,麻風特別是少菌型麻風的診斷仍存在挑戰。目前,麻風的診斷主要依據:(1)皮損處感覺喪失;(2)周圍神經粗大;(3)組織液涂片抗酸菌陽性[5]。然而,在疾病發生的早期,皮損表現不典型,周圍神經尚未粗大,且少菌型麻風組織液涂片多為陰性,容易誤診、漏診。研究發現皮損組織病理S100示肉芽腫內破壞的神經可用于少菌型麻風的診斷[6]。隨著PCR技術的發展及對麻風分枝桿菌基因組的研究,利用PCR檢測麻風分枝桿菌DNA逐漸被用于麻風的診斷。既往研究發現,該技術的特異度為100%,在多菌型患者中的靈敏度為90%,而在少菌型患者的靈敏度較低[7]。近年來微滴式數字PCR(ddPCR)因其具有高靈敏度已被用于病原微生物感染的早期診斷,因此,我們建立了ddPCR檢測麻風分枝桿菌的平臺,對于多菌型麻風和少菌型麻風的靈敏度分別為100%、79.5%[8],從而為少菌型麻風的診斷提供了高靈敏度的檢測方法。本文報道的第一例及第三例患者皮損組織麻風分枝桿菌qPCR陽性,第二例患者皮損組織麻風分枝桿菌qPCR為陰性,ddPCR陽性,最終確診為麻風。因此,qPCR及ddPCR為麻風特別是少菌型麻風的早期病原學診斷提供幫助。
本文報道了3例基于山東省皮膚病專科聯盟轉診至我院,經qPCR及ddPCR檢測最終確診為麻風的患者。在麻風低流行時代,麻風分枝桿菌qPCR、ddPCR檢測為麻風的診斷提供了新的輔助手段,同時,基于專病防治機構和綜合醫院皮膚科相結合的癥狀監測將為消除麻風危害奠定基礎。

