循證疼痛護理對肛周膿腫術后患者疼痛、心理狀況的影響
任麗燕
(赤峰市醫院肛腸科,內蒙古 赤峰,024000)
肛周膿腫是肛腸科常見的臨床急癥,主要是由肛門隱窩腺體感染和肛門腺導管堵塞引起的,膿腫破裂后易形成肛瘺。臨床上治療肛周膿腫最有效、最常用的方法是手術治療,但由于肛管周圍神經末梢豐富,肛周膿腫患者術后疼痛的發生率幾乎為100%,大多數疼痛處于中度至重度水平[1]。術后疼痛可能會引發一系列問題,比如排便困難、尿潴留,甚至肛瘺和敗血癥,同時,手術作為一種生理應激事件,可能會誘發患者產生焦慮、抑郁等一系列不良心理狀況,不利于術后恢復[2]。常規護理雖然能有效改善患者的臨床癥狀,但對減輕患者的痛苦和改善其消極心理的作用卻微乎其微。因此,有必要尋求一種有效的疼痛護理模式,以改善肛周膿腫患者的術后疼痛和并發癥發生情況。循證疼痛護理的目的是基于循證證據對患者進行疼痛護理,并提供心理疏導,減輕患者負面情緒,使患者獲得更好的舒適度和滿意度,以改善病情[3]。本研究旨在分析循證疼痛護理對肛周膿腫術后患者疼痛、心理狀況的影響。
1 資料與方法
1.1 一般資料
選取2022年1月—2023年1月在赤峰市醫院接受肛周膿腫手術治療的90例患者為研究對象,按照隨機數表法分為研究組和對照組,各45例。對照組患者男24例,女21例;年齡25~59歲,平均年齡(36.54±6.12)歲;肛周膿腫類型:坐骨直腸間隙膿腫11例,低位肛周膿腫13例,肛門直腸后間隙膿腫16例,提肌上膿腫5例。研究組患者男28例,女17例;年齡26~60歲,平均年齡(37.66±6.90)歲;肛周膿腫類型:坐骨直腸間隙膿腫12例,低位肛周膿腫12例,肛門直腸后間隙膿腫15例,提肌上膿腫6例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。患者及家屬了解本研究情況并簽署知情同意書。本研究經赤峰市醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①符合《肛周膿腫臨床診治中國專家共識》[4]中肛周膿腫診斷標準和手術指征的患者;②18~70歲。
排除標準:①合并貧血、心力衰竭、嚴重心律失常或腦血管意外患者;②嚴重肝腎功能不全患者;③合并直腸和肛管腫瘤或炎癥性腸病患者;④患有精神疾病或者認知障礙者;⑤備孕、妊娠或哺乳期婦女。
1.3 方法
對照組使用常規護理方案。肛周疾病患者由于發病部位的特殊性,會有一定的顧慮,需要護理人員熱情、耐心地為患者診治,向患者講解相關疾病知識,幫助患者打消顧慮,樹立信心接受治療。房間保持整潔、安靜、舒適,溫度和濕度適宜。要求患者穿寬松的棉質衣服和褲子,并每天更換。囑患者便后用柔軟的衛生紙,以免摩擦傷口,加重疼痛。指導并幫助患者準備手術,包括備皮、清淡飲食和手術前一天晚上口服聚乙二醇電解質粉。給予及時用藥、體征監測、醫囑溝通、出院指導等術后常規護理措施。
研究組上述護理基礎上給予圍手術期循證疼痛護理。(1)組建循證疼痛護理團隊,循證疼痛護理團隊由肛腸科主任、經驗豐富的主治醫師和護士長組成。成員負責對護理人員進行經驗總結、文獻檢索、經驗性篩查和護理干預等方面的培訓,分析患者病情,結合臨床實際制訂疼痛預防和護理方案,更新完善方案,確保方案有效實施,提高疼痛護理質量。對護理人員的培訓需重點介紹鎮痛藥物的合理使用、鎮痛方法的多種模式以及預防傷口感染的幾項措施。(2)疼痛護理具體實施:①術后待生命體征穩定后,采用AIDET溝通模式與患者進行溝通,以建立良好的護患關系,由于患者術后疼痛與心理暗示有關,護理人員可通過音樂療法和轉移注意力的方法,消除緊張、焦慮、恐懼等負面情緒對術后疼痛的負面影響,增加治療舒適度,提高護理滿意度。并在病房向患者介紹成功案例,幫助患者樹立康復信心,增加患者之間的交流,緩解消極心理。②采用視覺模擬量表(VAS)連續評估患者的疼痛程度,以反映患者康復的各個階段。并根據患者的具體疼痛程度給予相應的護理。患者疼痛較輕時,可指導選擇屈膝側臥位或深呼吸法緩解疼痛;疼痛明顯時可告知主治醫生,嚴格按照醫囑給予鎮痛藥物。③換藥前30 min進行苦勞湯坐浴熏蒸輔助治療,以改善切口周圍皮下血液循環,促進藥物吸收。更換敷料時,應確定傷口的確切位置,用溫水將原有敷料揭去,擦干皮膚,換上新敷料,并按無菌標準進行,以防止術后感染。過程中動作一定要平穩輕柔,適當放置引流紗布,避免包扎和按壓引起的疼痛。整個換藥過程中要注意為患者創造一個私人空間。④術前術后嚴格控制飲食,嚴禁進食辛辣、生冷、油膩等食物,以免刺激胃腸道,手術前后飲食應以流質或半流質食物為主,盡量減少排便量,以減輕肛門疼痛。術后根據患者恢復情況適當調整飲食,可適當添加粗纖維、易消化的蔬菜、水果等。也可與患者溝通并根據其日常飲食偏好調整食譜,以提供更優質的護理。⑤術后護理人員應指導患者進行相應的康復訓練,包括提肛、縮肛等適度的簡單鍛煉。康復鍛煉過程中,護理人員應幫助患者保持肌肉和心理放松的狀態,逐漸增加收縮的力度,以保證傷口適應運動的強度。如果在訓練過程中感到傷口疼痛,必須立即停止,待疼痛消失后再繼續;如果疼痛長時間沒有緩解,需要檢查傷口是否有繼發性撕裂,并及時處理。⑥指導患者如廁時不要長時間蹲/坐,也不要用力過猛,以免再次撕裂傷口,加重肛周疼痛,排便后徹底清潔并保持肛門和肛周衛生,并按照醫生的指示每天1~2次坐浴,以降低感染風險并減輕疼痛。
1.4 觀察指標
①疼痛:術后6 h、24 h和72 h,采用VAS評價疼痛程度,VAS評分標準為0分表示無痛,10分表示疼痛最重,分數越高代表疼痛越嚴重。
②疼痛控制和滿意度:采用休斯頓疼痛情況調查量表(HPOI)評估患者對疼痛控制的滿意度,該量表包括疼痛期望值、疼痛經歷、疼痛對情緒影響、疼痛對身體和生活的影響、對疼痛控制教育、疼痛控制或緩解的滿意度以及總體滿意度。總共有7個項目,每個項目采用數字評分法從0~10分進行評分。前4項得分較高表明疼痛控制滿意度較低,而后5項得分較高表明疼痛控制滿意度較高。
③康復相關指標:包括創面愈合時間、水腫消失時間,以及傷口感染、尿潴留、排便困難等并發癥發生率。并發癥發生率=并發癥發生例數/總例數×100%。
④心理狀況:采用焦慮自評量表(SAS)和抑郁自評量表(SDS)對患者的心理狀態進行評分。SAS和SDS均包含20個條目,滿分均100分。SAS評分<50分為無焦慮,50~59分為輕度焦慮,60~69分為中度焦慮,>70分為重度焦慮;SDS評分<53分為無抑郁,53~62分為輕度抑郁,63~72分為中度抑郁,>72分為重度抑郁。
1.5 統計學分析
所有數據均由 SPSS 22.0統計學軟件處理,計數資料用[n(%)]表示,檢測采用χ2檢驗或Fisher精確概率法;計量資料用()表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者不同時間點VAS評分比較
兩組患者術前VAS評分比較,差異無統計學意義(P>0.05);術后6 h、24 h和72 h,研究組患者的VAS評分均顯著低于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者不同時間點VAS評分比較 (,分)
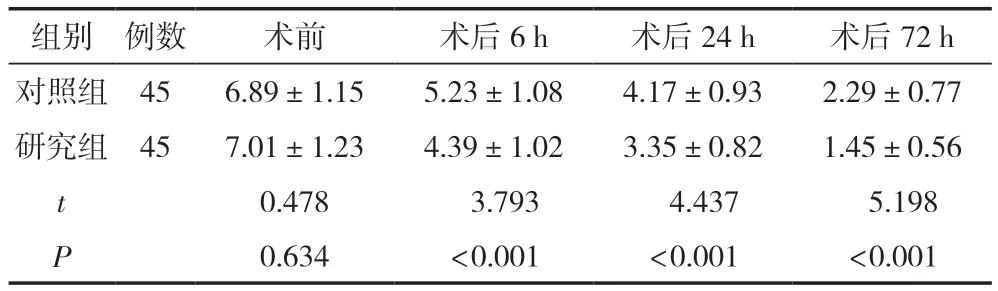
表1 兩組患者不同時間點VAS評分比較 (,分)
組別例數術前術后6 h術后24 h術后72 h對照組456.89±1.155.23±1.084.17±0.932.29±0.77研究組457.01±1.234.39±1.023.35±0.821.45±0.56 t 0.478 3.793 4.437 5.198 P 0.634<0.001<0.001<0.001
2.2 兩組患者疼痛控制滿意度比較
護理后,研究組休斯頓疼痛情況調查量表(HPOI)疼痛期望值、疼痛經歷、疼痛對情緒影響、疼痛對身體和生活的影響評分低于對照組,對疼痛控制教育、疼痛控制或緩解的滿意度以及總體滿意度高于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者疼痛控制滿意度比較 (,分)
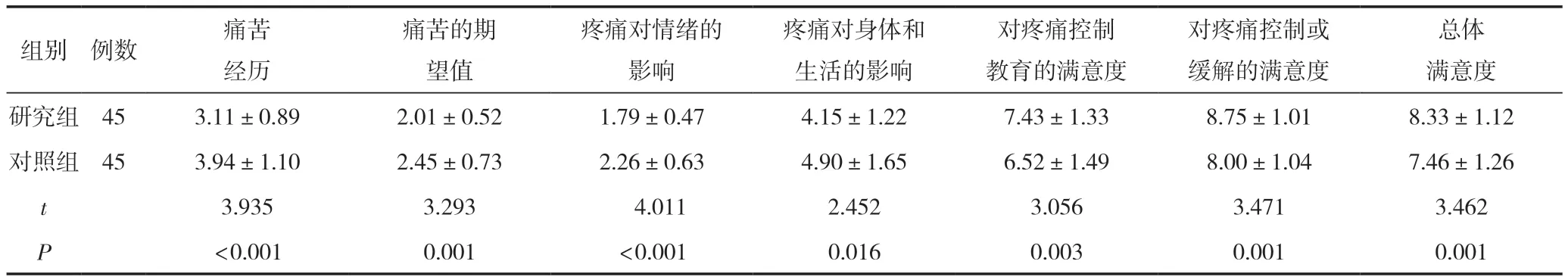
表2 兩組患者疼痛控制滿意度比較 (,分)
總體滿意度研究組453.11±0.892.01±0.521.79±0.474.15±1.227.43±1.338.75±1.018.33±1.12對照組453.94±1.102.45±0.732.26±0.634.90±1.656.52±1.498.00±1.047.46±1.26 t 3.9353.293 4.0112.4523.0563.4713.462 P<0.0010.001<0.0010.0160.0030.0010.001組別例數痛苦經歷痛苦的期望值疼痛對情緒的影響疼痛對身體和生活的影響對疼痛控制教育的滿意度對疼痛控制或緩解的滿意度
2.3 兩組患者康復相關指標比較
研究組創面愈合時間、水腫消失時間短于對照組,并發癥發生率明顯低于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組患者康復相關指標比較 [()/n(%)]
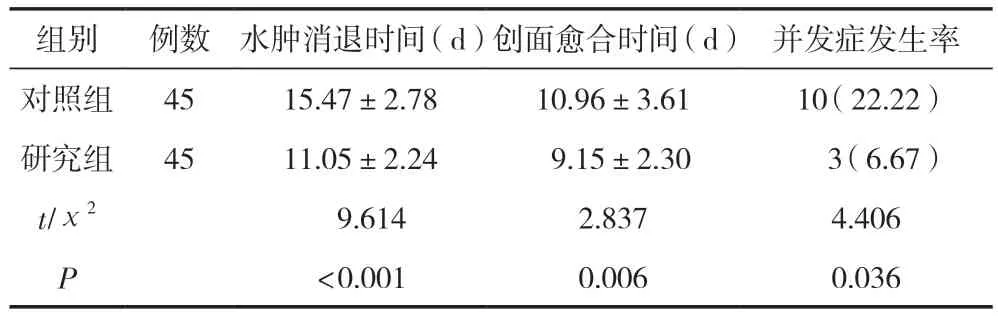
表3 兩組患者康復相關指標比較 [()/n(%)]
組別例數水腫消退時間(d)創面愈合時間(d)并發癥發生率對照組4515.47±2.7810.96±3.6110(22.22)研究組4511.05±2.24 9.15±2.30 3(6.67)t/χ2 9.6142.8374.406 P<0.0010.0060.036
2.4 兩組患者護理前后SAS和SDS評分比較
護理前,兩組患者SAS、SDS評分比較,差異無統計學意義(P>0.05);護理后,研究組SAS、SDS評分顯著低于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組患者護理前后SAS和SDS評分比較 (,分)
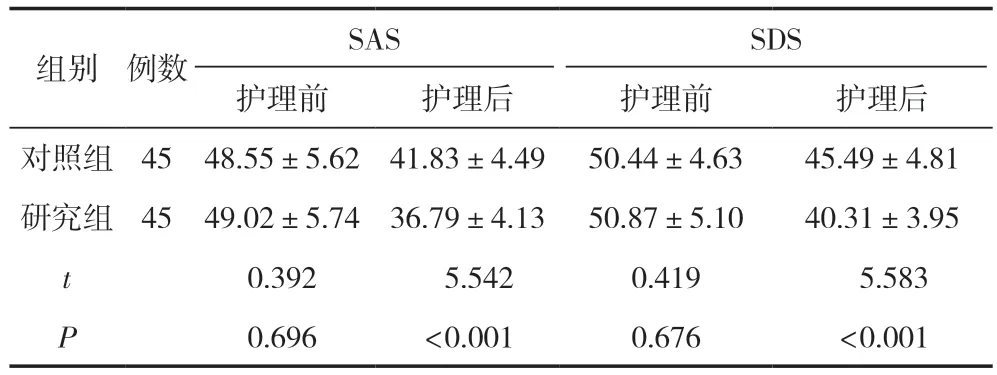
表4 兩組患者護理前后SAS和SDS評分比較 (,分)
組別例數SAS SDS護理前護理后護理前護理后對照組4548.55±5.6241.83±4.4950.44±4.6345.49±4.81研究組4549.02±5.7436.79±4.1350.87±5.1040.31±3.95 t 0.392 5.5420.419 5.583 P 0.696<0.0010.676<0.001
3 討論
肛管及其周圍結構主要由脊神經發出的陰部神經支配,對疼痛敏感。手術創傷會增加中樞和周圍神經系統的敏感性,增加致痛物質的釋放,刺激痛神經,導致嚴重的術后疼痛[5]。此外,由于肛門直腸區細菌含量高,需要經常更換敷料以防止傷口感染,從而加劇了患者的術后疼痛。術后疼痛還會導致排便不暢,影響機體神經內分泌系統,引發一系列應激反應,輕者出現便秘、排便困難,重者出現消化不良、心律失常,甚至心搏驟停。上述情景不僅會影響患者的正常生活,還會引起身心障礙,不利于患者的預后水平。
在傳統的護理模式中,護理人員只關注術后與患者切口相關的變化。而循證疼痛護理則是在基于循證證據對患者進行疼痛護理,并且在關注患者術后切口恢復情況的同時,關注患者的身心健康,從而顯著減輕疼痛,進一步提高患者的舒適度[6]。張亞娟等[7]在結合患者疼痛護理的循證證據及患者需求基礎上構建疼痛護理方案可顯著改善術后疼痛,并獲得較高認可度。本研究根據王琳等[8]研究結論與臨床經驗制訂基于循證依據的疼痛護理措施。研究結果顯示,對照組相比,研究組VAS評分明顯降低,疼痛持續時間明顯縮短,疼痛控制滿意度明顯提高,結果與上述研究一致。這說明循證疼痛護理有助于緩解術后疼痛,鼓勵和支持患者進行疼痛自我護理。分析原因,循證疼痛護理通過持續監測、及時分析、質量改進,確保疼痛護理質量,有效改善患者疼痛結局,提高患者滿意度。
肛管周圍有豐富的血管和神經。肛周膿腫患者術后易出現肛門水腫,術后傷口疼痛會導致患者因害怕排便疼痛而抑制排便意識,導致糞便長期滯留在直腸內,從而引起便秘[9]。疼痛也會刺激排尿中樞,導致尿道括約肌痙攣,抑制膀胱逼尿肌活動,導致排尿障礙,甚至尿潴留[10]。解決疼痛最有效的護理方法是針對某種疾病制訂疼痛護理計劃。神經外科術后循證疼痛護理和腫瘤科疼痛護理方案的制訂和實施均取得了良好的疼痛護理效果[11-12]。本研究結果顯示,實施循證疼痛護理程序后,研究組創面愈合時間、水腫消失時間短于對照組,并發癥發生率明顯低于對照組(P<0.05),這說明肛周膿腫術后循證疼痛護理也可獲得較好的臨床效果,考慮是因為循證疼痛護理方案的構建是在不斷實踐探索中逐漸形成護理流程,不僅工作內容詳盡,重點環節突出、步驟清晰,還能有效減輕患者疼痛,同時加速創面愈合時間,促進肛門功能的恢復,減少并發癥的發生。
另外,本研究結果顯示,研究組患者SAS、SDS評分明顯低于對照組,這說明循證疼痛護理的實施能夠有效緩解患者的焦慮和抑郁情緒,改善患者的心理狀態。這是因為疼痛護理可以對疼痛進行科學合理的護理,通過營造舒適的環境緩解患者的不良心理情緒,使患者保持心情舒暢,減輕負面情緒的同時,從而有效緩解術后疼痛。
綜上所述,循證疼痛護理可有效改善術后疼痛程度和負面情緒,提高疼痛控制滿意度,促進患者康復。

