羅伊適應模式護理對腸造口術后患者的影響
薛 顥,陳秀珠,唐佳菲
(上海交通大學醫學院附屬仁濟醫院 上海市200127)
腸造口是指通過手術的方式,將腸腔與腹壁相通,并在腹壁處做一開口,用于排泄糞便,目前臨床主要將其應用于結直腸癌、腸梗阻等相關疾病患者的治療[1]。近年來,腸造口術在臨床應用越來越多,多見各類直腸炎癥、胃腸腫瘤患者[2]。但由于腸造口術屬于侵入性操作,會直接改變患者的排便位置,患者自身無法有效控制排便,且對生活環境適應性較差,因此部分患者心理健康水平、自我管理及生活質量水平普遍較低。既往研究指出,科學的護理介入是改善患者預后的重要途徑之一[3-4]。目前常規護理措施雖然包括健康教育、病情監護等內容,但缺乏術后干預內容,無法全面改善社會適應性。羅伊適應模式(RAM)由美國護理理論家羅伊于1968年提出,其主張心理、生理及社會的統一性,并通過周圍環境刺激,改善其對社會環境的適應性反應,目前該模式已被廣泛應用于各類癌癥患者的臨床治療中[5]。本研究旨在分析羅伊適應模式護理對腸造口術后患者的影響。現報告如下。
1 資料與方法
1.1 臨床資料 選取2021年1月1日~12月31日我院收治的200例腸造口手術患者為研究對象。納入標準:①年齡≥18歲;②認知功能正常;③患者及家屬對本研究知情同意。排除標準:①術后出現嚴重并發癥;②合并心、肝、腎等器官功能不全;③合并其他惡性腫瘤疾病。根據入院順序分為對照組和觀察組各100例。對照組男53例、女47例,年齡(46.37±1.02)歲;疾病類型:結直腸癌39例,腸梗阻27例,其他34例;造口部位:乙狀結腸20例,回結腸39例,橫結腸41例。觀察組男50例、女50例,年齡(46.29±1.38)歲;疾病類型:結直腸癌42例,腸梗阻28例,其他30例;造口部位:乙狀結腸24例,回結腸37例,橫結腸39例。兩組性別、年齡等一般資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會批準后開展。
1.2 方法
1.2.1 對照組 給予常規術后護理。①健康教育:待患者手術結束意識恢復后,責任護士可參照健康手冊,采用一對一口頭健康教育的方式向患者及家屬講解疾病相關知識、預后治療流程、日常注意事項等內容,告知患者及家屬出血、缺血、肉芽腫等可能出現的并發癥及原因,囑家屬密切監督;禁止使用堿性肥皂或任何消毒器擦拭造口及周圍組織。②心理干預:針對存在負性情緒的患者,給予相應心理疏導,可以通過言語激勵(健康話術:“現代醫學技術發展迅速,一切都會好起來的”“我院有許多成功治療案例”等),穩定患者情緒。③術后監護:每日由責任護士對患者造口位置、造口高度、尿量、排氣以及排便情況進行觀察記錄,同時密切關注造口周圍皮膚變化,定期檢查造口周圍縫線有無脫落,每日用溫水清洗皮膚。④日常管理:定時清理造口袋內的糞便,同時進行清洗消毒處理,預防感染發生;鼓勵患者積極參與換袋過程,責任護士實時指導,待患者及家屬能夠自行更換、清理清潔后,允許其獨立完成。⑤飲食管理:鼓勵患者多飲水,每日飲水量>1000 ml,保持規律進食,要求食物充分咀嚼,放慢進食速度,禁高纖維膳食,如筍類、菌類、堅果等,合理攝入食物量,盡量減少造口排泄物。⑥出院護理:確保患者各項生命體征符合出院標準,為其辦理出院手續,同時留取電話聯系方式,間隔7 d進行1次電話隨訪,耐心解答患者疑問,囑家屬幫助患者養成定時排便的良好習慣,針對存在腹痛、腹脹、排便困難等造口狹窄征象的患者,告知其及時返院治療。觀察周期為30 d。
1.2.2 觀察組 在對照組基礎上給予羅伊適應模式護理。該組除護理流程、形式外,具體護理措施同對照組。①一級評估:通過觀察、溝通的方式,由責任護士收集患者心理狀況、自護能力、生理功能等資料。②二級評估:結合患者當前狀態,細節分析影響上述資料的相關刺激性因素,如情緒調控能力差、自護能力不足等。③診斷:根據一級、二級評估結果,明確不適行為,系統排列對患者個體影響嚴重的負面因素,以此決定護理干預措施的開展順序。④目標制訂:針對上述負面因素,制訂相應護理方案,將患者不適應反應逐漸轉變為適應性反應。⑤護理實施:a.強化自我概念。在對照組心理干預內容的基礎上增加心理暗示,可通過詢問主觀感受、共同探討術后狀態及預后流程。在保證治療措施順利開展的基礎上遵循患者主觀意愿,貫徹人性化護理原則。利用視頻、圖片等多媒體形式向患者詳細講解腸造口的優勢特點,促使其盡快適應患者角色。b.強化自護功能。鼓勵患者盡早下床活動,術后1~2 d為臥床觀察期,責任護士可在此階段向患者及家屬詳細介紹腸造口的日常護理方法。術后3 d開始,由患者獨立完成,家屬及護士從旁協助。c.心理支持。以家屬作為此項內容的實施核心,由其對患者開展健康教育,并予以相應心理支持,可以與患者談論未來規劃、其他康復病例等,增強其治療信心。另外,可以通過播放患者喜歡的音樂、電影、娛樂節目等,轉移患者注意力。⑥評價:重復上述一、二級評估,明確此過程是否達到護理目的,如若未完成,需分析護理缺陷,重新調整護理流程。觀察周期為30 d。
1.3 觀察指標
1.3.1 心理狀態 于術后1、3、7 d時,采用癥狀自評量表(SCL-90)[6]評估患者的心理狀態。SCL-90包括軀體化、強迫癥狀、人際關系敏感、抑郁、焦慮、敵對、恐怖、偏執、精神病性9個維度,共90個條目,各條目分值范圍0~5分,總分0~450分,分數越高表示負性情緒越嚴重。量表Cronbach′s α分別為0.7026~0.9221,I-CVI為0.825~0.907,S-CVI為0.938。
1.3.2 自我護理能力 于術后1 d及出院30 d時,通過留院觀察及跟蹤回訪,采用自我護理能力測定量表(ESCA)[7]評估患者的自我護理能力,該量表包括自我概念(9個條目,共45分)、知識和信息尋求(6個條目,共30分)、被動性(9個條目,共45分)、動機(11個條目,共55分)4個維度,共35個條目,各條目分值0~5分,總分0~175分,分數越高表示患者自我護理能力越好。量表Cronbach′s α為0.5571~0.9323,I-CVI為0.822~0.939,S-CVI為0.962。
1.3.3 生活質量 于術后1 d及出院30 d時,通過留院觀察及跟蹤回訪,采用造口患者生活質量問卷(COH-QOL-OQ)[8]評估患者生活質量,該量表包括生理(12個條目,共120分)、心理(12個條目,共120分)、社會(9個條目,共90分)及精神健康(10個條目,共100分)4個維度,共43個條目,各條目分值為0~10分,總分0~430分,分值越高表示患者生活質量越好。量表Cronbach′s α為0.7041~0.9238,I-CVI為0.825~0.907,S-CVI為0.938。
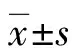
2 結果
2.1 兩組不同時間SCL-90評分比較 見表1。
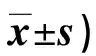
表1 兩組不同時間SCL-90評分比較(分,
2.2 兩組不同時間ESCA評分比較 見表2。
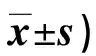
表2 兩組不同時間ESCA評分比較(分,
2.3 兩組不同時間COH-QOL-OQ評分比較 見表3。
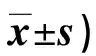
表3 兩組不同時間COH-QOL-OQ評分比較(分,
3 討論
近年來,隨著腸造口患者人數不斷攀升,改善其心理狀態、強化社會環境適應性已成為困擾臨床醫護人員的重要問題之一。經過現代臨床的不斷深入探討,目前國內外仍未發現完美的干預方法[9-10]。周莉等[11]對脊髓損傷患者采用RAM模式的前瞻性隨機試驗結果發現,觀察組患者在心理狀態、生活質量方面的效果收益優于對照組,由此可見,該模式具有一定的應用價值。通過檢索發現,鮮有研究證明該模式對改善腸造口手術患者預后情況的明確作用機制。
本研究對兩組患者采用不同的護理干預方法,結果顯示,兩組SCL-90評分呈遞減趨勢,且組間、時間點及交互作用差異均有統計學意義(P<0.05),說明不同的護理干預方法對該疾病患者的心理狀態存在影響,但觀察組術后1、3、7 d SCL-90評分低于對照組(P<0.05),與孟玉薇等[12]的研究結果一致,由此可見,RAM模式改善腸造口患者的心理狀態效果更顯著。分析原因:傳統術后護理雖能夠利用健康教育、心理干預等措施改善其心理狀態,但仍具有一定的盲目性與不確定性,缺乏護理導向,而RAM模式能夠充分利用一、二級評估,明確護理難題的輕重度,在此基礎上結合心理暗示,逐漸改變患者的主觀認知,完成角色轉換,促使其逐漸適應患者身份,強化適應性,減少無效反應;提倡家屬共同參與臨床護理,確保患者能夠同時接受家庭、臨床的雙向支持,最大限度改善其心理狀態,同時利用自護能力強化措施綜合提高患者的自我護理能力。本研究結果顯示,出院30 d,觀察組ESCA、COH-QOL-OQ評分高于對照組(P<0.05),能夠充分證實上述觀點,且與葉愛霞等[13-14]研究結果一致。RAM模式全面改善患者對心理狀態、角色功能、自理能力等方面的整體適應反應,有效降低了外界刺激產生的壓力,進而綜合提高其自護能力和生活質量。
綜上所述,羅伊適應護理模式可改善腸造口術后患者的心理狀態、自我管理能力及生活質量。但本研究仍存在一定的局限性,忽視了各地區等級制度、醫療水平的不同,因此無法明確該護理模式是否具備推廣價值。建議通過擴大研究范圍、增加資金投入等方式,完善研究方法的科學性與合理性。

