固有淋巴細胞亞群及其活化因子水平與高血壓性基底節區腦出血術后顱內感染的關系研究
朱海波, 郭 麟, 馬曉龍, 代飛彪, 唐朝亮
(1. 安徽省廬江縣人民醫院 神經外科, 安徽 合肥, 231500;2. 中國科學技術大學附屬第一醫院 麻醉科, 安徽 合肥, 230001)
手術具有創傷性,可一定程度損傷大腦生理屏障,為病原菌進入顱內提供條件,進而引發術后顱內感染[1-2]。固有淋巴細胞(ILCs)亞群又稱先天淋巴細胞,在黏膜屏障處大量表達,參與多種免疫調節反應,是免疫系統對抗病原體的第一道防線[3-4]。根據細胞因子表達譜不同, ILCs可分為ILC1、ILC2和ILC3這3大類[5], ILC1分泌干擾素-γ(IFN-γ)以應答白細胞介素(IL)-12、IL-18和IL-15, 主要針對胞內細菌與寄生蟲感染; ILC2響應IL-25、IL-33分泌2型細胞因子,如IL-5、IL-13, 可有效防御寄生蟲感染及過敏反應; ILC3響應IL-23、IL-1β產生IL-22、IL-17, 被認為是Th17的先天對應物,參與抗宿主細菌和真菌感染的過程[6-7]。目前,鮮有研究系統性分析外周血ILCs亞群及其活化因子在高血壓性基底節區腦出血患者術后顱內感染過程中的作用。本研究檢測高血壓性基底節區腦出血術后患者外周血ILCs亞群及其活化因子水平,分析各指標與術后顱內感染嚴重程度的關系及其對預后的預測價值,現報告如下。
1 資料與方法
1.1 一般資料
基于1∶1傾向評分匹配法,選取安徽省廬江縣人民醫院2019年11月—2022年11月收治的105例高血壓性基底節區腦出血術后顱內感染患者(感染組)和105例未感染患者(未感染組)作為研究對象。納入標準: ① 符合《高血壓性腦出血中國多學科診治指南》[8]中的高血壓性腦出血診斷標準,并經腦部核磁共振成像(MRI)和計算機斷層掃描(CT)檢查確診腦出血,出血位于基底節區者; ②感染組患者符合術后顱內感染診斷標準[9]; ③ 發病至入院時間<24 h者; ④ 于廬江縣人民醫院行微創血腫清除術者。排除標準: ① 存在腦卒中病史者; ② 肝、腎等重要臟器功能不全者; ③ 術前存在感染者。本研究獲得安徽省廬江縣人民醫院倫理委員會批準,且所有患者對本研究知情同意。2組患者一般資料比較,差異無統計學意義(P>0.05), 見表1。
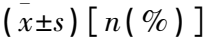
表1 感染組和未感染組患者一般資料比較
1.2 方法
1.2.1 分組方法: 依據感染程度判斷標準[10],將感染組患者分為輕度感染組33例、中度感染組50例和重度感染組22例; 依據治療后6個月格拉斯哥預后評分(GOS)[11], 將感染組患者分為預后不良組52例和預后良好組53例, GOS總分1~5分, <4分為預后不良, ≥4分為預后良好。
1.2.2 外周血ILCs亞群、IL-12、IL-33、IL-1β水平檢測: 于患者入院24 h內采集2管外周血,每管3 mL。一管利用密度梯度離心提取外周血單個核細胞(PBMC), 向陰性對照管中加入150 μL PBMC, 另取150 μL PBMC至預先加入抗體Lin-APC、CD11b-APC、CD11c-APC、FcεRIa-APC、CD123-APC、CD127(IL-7Rα)-PerCP/Cy 5.5、CD161-AF 700、CD336 (NKp44)-PE、CD117(C-kit)-BV421、CD45-FITC、CD294(CRTH2)-PE/Cy7的流式管中,用流式細胞術(南充實維儀器有限公司)檢測ILCs亞群(ILC1、ILC2、ILC3)水平。另一管離心分離取上清液,采用酶聯免疫吸附測定(ELISA)法檢測血清IL-12、IL-33、IL-1β水平。試劑盒均購于天津科維諾生物科技有限公司。
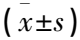
表2 感染組與未感染組外周血ILCs亞群、IL-12、IL-33和IL-1β水平比較
1.3 統計學分析
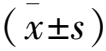
2 結 果
2.1 感染組與未感染組外周血ILCs亞群、IL-12、IL-33和IL-1β水平比較
感染組ILC2、ILC3水平低于未感染組, IL-12、IL-33、IL-1β水平高于未感染組,差異有統計學意義(P<0.05); 2組ILC1水平比較,差異無統計學意義(P>0.05), 見表2。
2.2 不同顱內感染程度患者外周血ILCs亞群、IL-12、IL-33、IL-1β水平比較
顱內感染患者的ILC2、ILC3水平隨著感染程度的增加而下降, IL-12、IL-33、IL-1β水平隨著感染程度的增加而上升,差異有統計學意義(P<0.05); 不同顱內感染程度患者的ILC1水平比較,差異無統計學意義(P>0.05), 見表3。
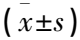
表3 不同顱內感染程度患者外周血ILCs亞群、IL-1β、IL-12和IL-33水平比較
2.3 顱內感染患者外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平與感染程度的相關性分析
Spearman相關分析結果顯示,顱內感染患者外周血ILC2、ILC3水平均與感染嚴重程度呈負相關(r=-0.721、-0.596,P<0.001), 外周血IL-12、IL-33、IL-1β水平均與感染嚴重程度呈正相關(r=0.576、0.483、0.553,P<0.001), 見圖1。
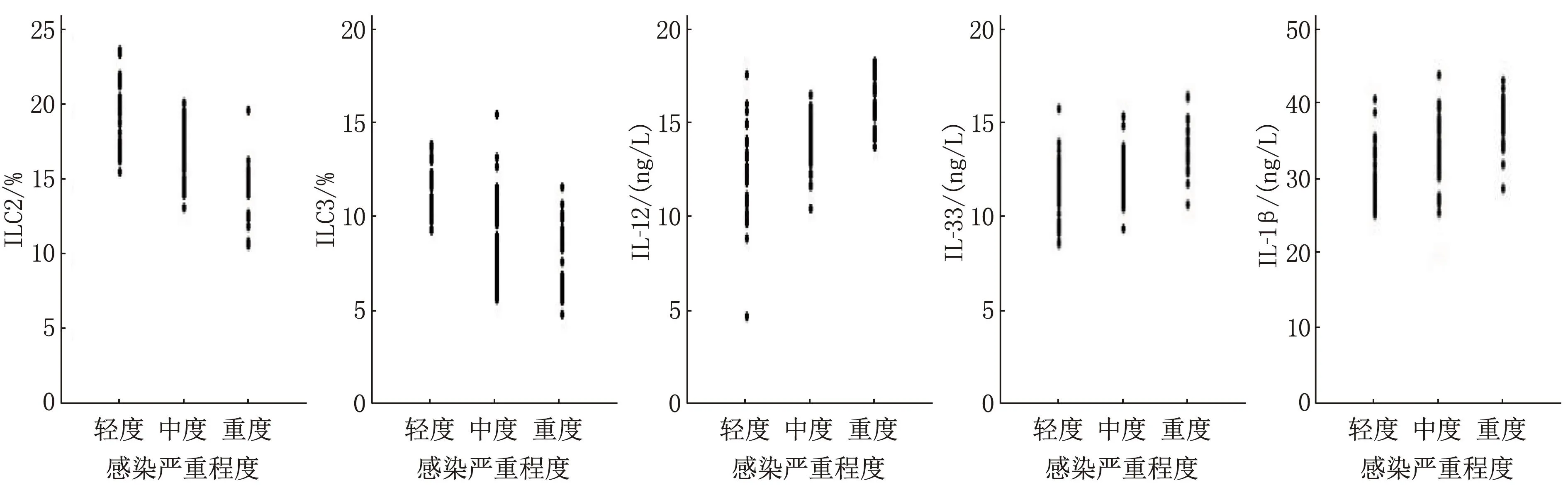
圖1 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平與感染程度的相關性分析散點圖
2.4 預后不良組與預后良好組外周血ILCs亞群、IL-12、IL-33、IL-1β水平比較
預后不良組ILC2、ILC3水平低于預后良好組, IL-12、IL-33、IL-1β水平高于預后良好組,差異有統計學意義(P<0.05); 2組ILC1水平比較,差異無統計學意義(P>0.05), 見表4。
表4 預后不良組與預后良好組外周血ILCs亞群、IL-12、IL-33、IL-1β水平比較
2.5 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平對顱內感染患者預后不良的預測價值分析
ROC曲線分析結果顯示,外周血ILC2、ILC3、IL-12、IL-33、IL-1β單獨預測患者預后不良的曲線下面積(AUC)分別為0.809、0.765、0.758、0.847、0.724, 5項指標聯合預測的AUC為0.930, 特異度為84.91%, 均大于或高于單項指標的AUC、特異度,見圖2、表5。
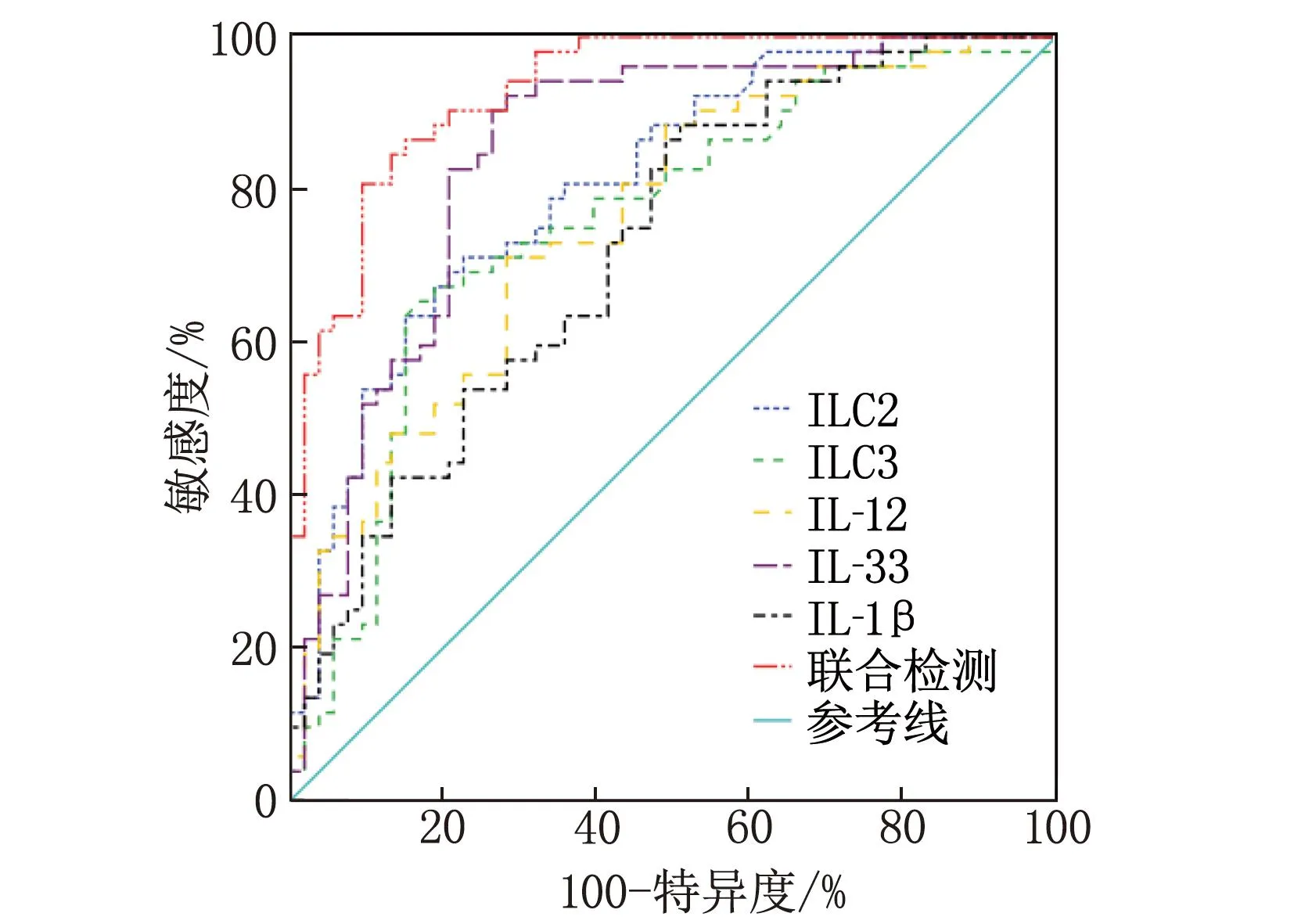
圖2 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平預測患者預后不良的ROC曲線

表5 外周血ILC2、ILC3、IL-12、IL-33、IL-1β水平對患者預后不良的預測效能
3 討 論
高血壓性腦出血是致死率和致殘率均較高的一種腦血管疾病,基底節區是常見出血部位,患者會出現意識不清、偏癱等癥狀,病情嚴重時可能存在死亡風險[12]。隨著臨床微創技術的發展,血腫微創清除術在高血壓性腦出血中應用廣泛,但術后易出現顱內感染,加重患者病情,對疾病預后產生不利影響。既往研究[13]顯示,顱內感染是高血壓性腦出血術后的一種嚴重并發癥,早期識別感染并有效干預是抑制病情惡化和改善患者預后的重要前提。傳統監測指標如體溫、血象和腦脊液指標通常在臨床癥狀明顯或炎癥反應發展到一定程度時才有異常表現,在早期識別方面缺乏一定敏感性。既往研究[14-15]顯示,黏膜免疫系統是機體抵抗病原微生物感染的第一道防線,而黏膜免疫系統除上皮細胞組織外,還包含效應細胞類的免疫細胞,其中ILCs是主要存在于黏膜中的一類效應細胞,共同參與上皮屏障的保護和修復作用。由此提示,在上皮屏障系統受到炎性攻擊時, ILCs能較快地識別并分泌各類因子進行免疫調節,其或可作為顱內感染的早期識別指標。
本研究結果顯示,與未感染組比較,感染組ILC2、ILC3水平顯著降低, IL-12、IL-33和IL-1β水平顯著升高,提示ILCs亞群占比失衡與患者術后感染存在關聯。ILC1包含自然殺傷(NK)細胞, NK細胞作為Th1細胞的先天對應物,當暴露于IL-12、IL-15和IL-18時,可產生IFN-γ驅動巨噬細胞和樹突細胞的增殖和刺激,對抗細胞內病原體[16]。ILC2受轉錄因子 GATA3和維甲酸相關孤核受體α的調控,在IL-25、IL-33等刺激下可分泌IL-4、IL-5等Th2型細胞因子,通過血液淋巴循環抵達遠端器官進而發揮作用,參與多種生理、病理生物學過程(例如誘導2型炎癥,病原菌感染引發免疫反應,維持和重建屏障系統等)[17]。IL-12可能通過激活ILC1產生IFN-γ, 從而激活免疫細胞抵抗病原菌的入侵[18]。CHANG Y N等[19]研究顯示, ILC2在抵御流感病毒感染中起著關鍵作用,其分泌的Th2型細胞因子參與機體免疫應答反應。由此推測,本研究中IL-12、IL-33水平升高可能與患者顱內感染引發的免疫炎性反應有關。ILC3既參與機體的固有免疫應答,又與 CD4+T細胞相互作用調節獲得性免疫應答[15], 可感知由微生物刺激髓系細胞產生的細胞因子IL-23、IL-1β信號,分泌IL-22, 誘導腸上皮細胞產生抗菌肽和抗病毒蛋白,促進腸干細胞增殖,進而保護機體免受感染損傷,維持黏膜完整性,參與黏膜免疫[20- 21]。由此推測,患者感染病原菌后可刺激細胞因子IL-1β分泌,進而活化ILC3產生IL-22促進受損腦黏膜組織修復,恢復腦黏膜屏障的完整性,發揮抗感染作用。本研究中,感染組ILC2和ILC3水平顯著低于未感染組患者,推測可能因為患者處于感染初期,受多種機制影響抑制免疫病理相關的ILC2和ILC3水平,而IL-12、IL-33和IL-1β水平代償性升高發揮抗感染作用。本研究還發現,感染患者ILC2、ILC3水平隨著感染程度的增加而下降, IL-12、IL-33和IL-1β水平隨著感染程度的增加而上升,且與顱內感染嚴重程度具有相關性,表明感染程度越嚴重,機體免疫反應越激烈。分析可能原因,隨著感染進程的發展,免疫反應越來越強烈,刺激機體分泌IL-12、IL-33和IL-1β, 而過量IL-12、IL-33和IL-1β可在一定程度上抑制ILC2、ILC3的產生。由此提示,外周血ILC2、ILC3、IL-12、IL-33和IL-1β或可作為臨床診斷高血壓性基底節區腦出血術后并發顱內感染的重要生物學指標。
既往研究[22]顯示,激活ILCs活性可增強機體對病原體感染的抵抗和清除作用,而抑制ILCs活性或其效應分子可輔助治療慢性感染性疾病。另有研究[23]提出,臨床可考慮通過免疫治療抑制相關干擾信號來提高機體固有免疫反應,消除感染病原,提升臨床療效,改善患者預后。本研究結果還顯示,與預后良好組比較,預后不良組ILC2、ILC3水平顯著降低,IL-12、IL-33和IL-1β水平顯著升高。ROC曲線分析結果顯示,ILC2、ILC3、IL-1β、IL-12和IL-33對患者預后均具有預測價值,且其聯合預測患者預后的AUC、特異度均大于或高于單獨預測,因此臨床或可通過聯合檢測多項指標準確預測患者預后情況。
綜上所述,高血壓性基底節區腦出血術后顱內感染患者外周血ILC2、ILC3水平下降, IL-12、IL-33、IL-1β水平上升,且其水平與感染嚴重程度有關。密切關注此類患者外周血ILCs亞群和IL-12、IL-33、IL-1β水平,有利于早期識別術后顱內感染,且對患者預后具有一定預測價值。

