南充市腦梗死患者住院費用影響因素分析
楊旭, 張翼, 杜鑫, 周華勇, 屈戰利, 季一飛
腦梗死是世界上導致過早死亡的第二大常見原因,也是包括中國在內的大多數中等收入國家致殘的最主要原因之一[1]。盡管在腦梗死患者的治療上國家不斷投入大量資源,但隨著中國人口老齡化程度的加劇,腦梗死患者的數量和醫療費用也不斷上漲,對醫療保健系統造成了巨大影響[2]。調查研究發現,在480 687名全國代表性參與者中,中國腦梗死患病率和發病率分別達到1 114.8/10萬人和246.8/10萬人[3]。不止中國,腦梗死給許多國家的醫療保健系統均造成了較大的財政負擔,大約占據全球醫療保健總支出的2%~4%[4]。美國是世界上醫療支出最高的國家,與腦梗死相關的年度支出高達188億美元[5]。據報道,腦梗死住院費用與住院時間、臨床特征以及各種社會人口學因素顯著相關[6]。近些年,發達國家已有多篇對腦梗死住院費用的研究[7-9],但中國的保險制度、費用支付制度以及醫院制度不同于西方國家,對腦梗死患者住院費用及其影響因素還沒有進行充分的研究。基于此,本研究主要分析南充市兩家醫院腦梗死患者住院費用的分布情況,探討影響住院費用變化的相關因素,為中國的醫療保健政策提供有用信息。
1 資料與方法
1.1 一般資料
在南充市兩家醫院(川北醫學院第二臨床醫學院·南充市中心醫院,南充市嘉陵區人民醫院)醫院信息系統(Hospital Information System,HIS)的病案首頁數據庫中,抽取出院時間在2018年1月1日—2022年1月1日期間的759例腦梗死患者相關資料,男性401例,女性358例,患者年齡43~84歲,平均年齡(73.47±6.25)歲。
1.2 納入標準和排除標準
納入標準:①符合腦梗死診斷標準;②能夠配合相關調查和研究。排除標準:①近期接受其他手術的患者;②經過腦部CT發現存在其他顱內病變;③并發急性心肌梗死或生命體征不穩定的患者;④既往有神經病史或有精神問題的患者;⑤入院未滿24 h的患者。
1.3 觀察指標
收集患者的一般資料,包括年齡、性別、住院年份、住院醫保類型(省醫保、市醫保、城鎮職工、城鄉居民)、入院情況、入院途徑(門診、急診、其他)、住院天數、首次住院、是否手術、是否臥床、是否使用抗生素、既往史(冠心病、高血壓、糖尿病、高血脂、慢支炎或肺氣腫、房顫)、次要診斷、院內感染、伴隨疾病、轉歸情況和護理級別(一級、二級、特級)以及腦梗死患者住院費用構成情況。
1.4 統計學方法
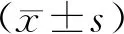
2 結果
2.1 腦梗死患者住院費用構成情況
本研究分析顯示,南充市兩家醫院2018-2021年間腦梗死患者住院費用主要由八個方面構成,分別為:藥品費、床位費、檢查費、治療費、護理費、診療費,材料費以及其他費用。其中占比最高的為藥品費(46.11%),其次為治療費(24.31%)和檢查費(18.34%)。見表1。

表1 2018-2021年腦梗死患者住院費用構成情況 %
2.2 影響腦梗死病人住院費用的單因素分析
對腦梗死患者住院費用進行單因素分析發現,患者的年齡、醫保類型、入院情況、住院天數、是否手術、是否臥床、是否使用抗生素、伴隨疾病和護理級別方面差異具有統計學意義(P<0.05),對腦梗死病人住院費用影響較大。見表2。

表2 影響腦梗死病人住院費用的單因素分析
2.3 影響腦梗死病人住院費用的多因素分析
將上述差異有統計學意義的指標進行多因素Logistic回歸分析發現,患者年齡(OR=8.671,95%CI:5.283~10.324)、住院年份(OR=1.941,95%CI:1.532~2.191)、參加醫保(OR=3.939,95%CI:2.623~5.495)、入院情況(OR=4.654,95%CI:2.897~6.375)、住院天數(OR=4.256,95%CI:2.374~6.023)、是否手術(OR=3.482,95%CI:2.698~4.243)、是否臥床(OR=7.056,95%CI:3.659~8.953)、是否使用抗生素(OR=3.987,95%CI:1.659~5.253)、伴隨疾病(OR=6.977,95%CI:4.267~8.153)和護理級別(OR=4.675,95%CI:2.563~6.398)是腦梗死病人住院費用增加的主要危險因素。見表3。

表3 影響腦梗死患者住院費用的單因素分析
2.4 構建列線圖預測模型
基于上述分析結果構建列線圖預測模型,結果顯示,年齡≥76歲為31分、住院年份為40分、參加醫保為76分、入院情況危急為55分、住院天數加長為96分、是否手術為68分、是否臥床為49分、是否使用抗生素為46分、伴隨疾病>4種為58分、護理級別較高為83分,總分602分,對應住院費用增加的概率為74.31%。見圖1。

圖1 腦梗死患者列線圖模型
2.5 模型驗證
2.5.1 模型區分度評價利用ROC曲線對腦梗死患者住院費用預測模型區分度進行評價,訓練集AUC為0.698(95%CI:0.649~0.831,P<0.001),C-index為0.824;驗證集AUC為0.699(95%CI:0.667~0.833,P<0.001);C-index為0.843。預測模型在訓練集和驗證集中的C-index均>0.75,模型區分度較高。見圖2。

注:A:訓練集;B:驗證集。
2.5.2 校準度評價對預測模型進行校準度評價:在訓練集中χ2=7.248,P=0.689;在驗證集中χ2=5.267,P=0.597,差異無統計學意義(P>0.05)。見圖3。

注:A:訓練集;B:驗證集。
2.5.3 臨床決策曲線繪制預測模型的臨床決策曲線發現,訓練集和驗證集模型均遠離極端曲線,在訓練集中,當閾概率在16%~83%時使用列線圖預測模型預測住院費用是否增加的凈獲益率高,而在驗證集中,閾概率在12%~81%范圍內凈獲益高,由此看出,構建的住院費用列線圖模型安全可靠,實用性較強。見圖4。

注:A:訓練集;B:驗證集。
3 討論與建議
腦梗死作為重大非傳染性疾病,對我國人口健康和醫療經濟負擔均造成了較大影響。據《中國衛生統計年鑒(2013)》報道,腦血管病治療后的出院患者為1.95億人,占住院患者總數的5.82%[10]。2007年,中國政府開始建立城鎮居民基本醫療保險制度,為城鎮居民提供醫療保障。通過建立這兩種基本保險制度,患者的自付費用大大減少,但腦梗死患者住院總費用卻不斷提高。
有研究表明,男性發生腦梗死的年齡比女性早,而在70歲以上的患者中,女性患者的比例明顯更高,與本文的研究結果一致,這可能是因為大多數男性年輕的時候具有吸煙史和飲酒史,二者均為腦梗死發生的危險因素;與西方國家相比,中國80歲以下人群中腦梗死發病率男性高于女性,但大多數腦梗死的高齡患者(年齡>80歲)卻為女性[11]。在Yao等[12]的報道中發現,腦梗死患者的平均住院補償與年齡呈正相關。隨著年齡的增長,住院費用的平均經濟補償隨之增加,這可能是因為老年患者的病情更為嚴重。除年齡外,本文研究還發現,住院天數也是導致住院費用增加的主要因素之一。從衛生經濟學角度來看,住院時間是效率的一個重要替代指標,也是成本控制的主要目標[13]。許多研究者已經證明醫療成本與住院時間高度相關[14-15]。在中國,醫療系統一般只提供治療和護理,不參與患者的住院時間或成本[16]。然而,在其他國家,他們可能通過應用診斷相關人群、前瞻性支付系統或成本來控制住院時間[17]。對于腦梗死患者,一些既往史和伴隨疾病(冠心病、高脂血癥和慢性阻塞性肺病)都會顯著影響患者的住院時間[18]。以往研究了中國急性腦梗死患者的住院護理成本,他們發現在一些醫院,通過降低中位住院天數可以提高腦梗死患者管理效率[19]。然而,任何此類變化只能通過更廣泛的政策發展來維持,從而能夠在整個衛生系統進行改革。例如實施臨床路徑,這是一種用于管理醫療質量的管理工具,要求醫院規范處方、住院天數以及醫生的治療。
本研究中,參加醫保也是腦梗死病人住院費用增加的主要因素之一。醫保患者與非醫保患者之間住院費用構成比差異無統計學意義,兩組患者住院費用占比最高的均為藥品費,其次為治療費和檢查費,但醫保組的各項費用均顯著高于非醫保組。原因可能與中國醫療系統政策和患者自身想法有關。在中國,患者在確診后非常重視藥物治療,且醫保內用藥一定程度上減輕了患者的經濟負擔,導致了醫保資源的濫用,而且目前醫院存在過度依賴藥品收入的現象,可見中國醫療資源的利用和配置結構存在一定的不合理。因此,為了遏制過度處方,保護患者利益,增加醫生收入,應鼓勵將公立醫院的醫院服務與藥品銷售分開。使用診斷相關分組制度,打破醫生收入與處方之間的聯系,從而防止過度治療和過度處方藥物。
本文也存在一定的局限性,首先,研究樣本量不大,無法討論醫療資源利用與結果之間的關系;其次,本研究數據缺乏預后相關因素的信息,如腦梗死類型、初次發生和復發的區別、癥狀發展到入院的時間間隔等;此外,住院時間往往更受提供者政策和區域或機構醫療基礎設施的影響,而不是受患者實際臨床狀況的影響。因此,總醫療費用并不一定反映每個病人的醫療護理強度。
綜上所述,建議在保證治療效果的前提下,可以減少一些患者不必要的住院天數和藥品費用,以改善資源配置和成本效益。

