淋巴瘤患者化療期間癥狀群與生活質(zhì)量相關(guān)性的縱向研究
劉欣宇 賀瑾 馮麗娜
(天津醫(yī)科大學(xué)腫瘤醫(yī)院國家惡性腫瘤臨床醫(yī)學(xué)研究中心天津市“腫瘤防治”重點實驗室天津市惡性腫瘤臨床醫(yī)學(xué)研究中心,天津 300060)
目前,淋巴瘤的治療方式仍是以化療為主,在疾病進(jìn)展導(dǎo)致的生理與心理變化、治療相關(guān)的毒副作用等各種因素的影響下,患者會出現(xiàn)多種癥狀,而多種癥狀可能相互關(guān)聯(lián),組成癥狀群,對患者的功能狀態(tài)和生活質(zhì)量造成嚴(yán)重影響[1]。單一的癥狀評估并不能有效改善患者的癥狀體驗,因此,癥狀群的研究尤為重要[2]。隨著對癥狀群研究的不斷完善,對癥狀群研究的重點從橫斷面調(diào)查轉(zhuǎn)向縱向研究。目前尚無關(guān)于淋巴瘤癥狀群和生活質(zhì)量相關(guān)性的縱向研究,通過縱向研究可以把握癥狀群的內(nèi)在關(guān)聯(lián)和時序變化規(guī)律,可以更好地采取前瞻性干預(yù)措施,減輕患者癥狀負(fù)擔(dān)。因此,進(jìn)行化療期間淋巴瘤患者癥狀群的研究,特別是探索癥狀群的動態(tài)變化規(guī)律,分析癥狀群與生活質(zhì)量相關(guān)關(guān)系的縱向變化,以期為淋巴瘤患者的護(hù)理和癥狀管理提供依據(jù)。
1 對象與方法
1.1 調(diào)查對象
采用便利抽樣法,選取2021年1月至9月我院淋巴瘤內(nèi)科收治的淋巴瘤患者作為研究對象。納入標(biāo)準(zhǔn):①確診為淋巴瘤的初治患者;②明確自身病情及疾病診斷;③所使用的治療方案至少為6 個周期;③年齡≥18 歲;④知情同意,自愿參加者。排除標(biāo)準(zhǔn):①生存期小于6 個月的患者;②同時患有嚴(yán)重影響生活質(zhì)量的其他重大疾病;③不具備口頭及書面溝通能力者。剔除標(biāo)準(zhǔn):研究過程中化療中斷、失訪或死亡的患者。
1.2 調(diào)查工具
1.2.1 一般資料調(diào)查表
參考前期淋巴瘤癥狀群研究[3],本研究的一般資料調(diào)查表包括性別、年齡、身體質(zhì)量指數(shù)(BMI)等社會人口學(xué)資料和病理分型、疾病分期、治療方案等疾病相關(guān)資料。
1.2.2 淋巴瘤患者癥狀評估量表
量表由馮麗娜等[4]研發(fā),采用患者自評法,用于測評患者疾病癥狀及治療反應(yīng)的嚴(yán)重程度。量表共包括23 個條目,癥狀嚴(yán)重程度采用0~3 級評分方法。0 代表無癥狀,1 代表輕度,2 代表中度,3 代表重度,分?jǐn)?shù)越高表明癥狀越嚴(yán)重。量表Cronbach′s α 系數(shù)為0.812,內(nèi)容效度為0.890。
1.2.3 EORTC 生命質(zhì)量測定量表
量表由歐洲癌癥研究和治療組織(EORTC)編制[5],是評價癌癥患者生活質(zhì)量最常用的評價工具之一。萬崇華等[6]于2005年進(jìn)行漢化。該量表為自我報告形式,共30 個條目,包括5 個功能維度(軀體功能、角色功能、情緒功能、社會功能、認(rèn)知功能)、3 個癥狀領(lǐng)域(疲勞、疼痛、惡心嘔吐)、1 個總體健康狀況和6 個單一條目維度(睡眠障礙、便秘、腹瀉、食欲減退、呼吸困難和感到經(jīng)濟(jì)困難),條目29、30 采用1(很差)到7(很好)的線性模擬評分,其他條目均采用Likert 4 級評分法。各維度原始分?jǐn)?shù)為對應(yīng)條目分?jǐn)?shù)總和除以條目數(shù),再經(jīng)轉(zhuǎn)化成為分值0~100 的標(biāo)準(zhǔn)分。癥狀維度分?jǐn)?shù)越高代表癥狀越多、生活質(zhì)量越差,功能領(lǐng)域和總體健康狀況領(lǐng)域得分越高說明功能狀況和生命質(zhì)量越好。該問卷在癌癥患者中得到了廣泛的使用,具有較好的信度和效度。本研究僅選擇功能領(lǐng)域和總體健康狀況進(jìn)行分析。
1.3 資料收集方法
采用問卷調(diào)查法,調(diào)查前對研究人員進(jìn)行集中培訓(xùn),在回顧文獻(xiàn)和總結(jié)前期研究的基礎(chǔ)上設(shè)置問卷收集的時間點。一般資料調(diào)查表于患者首次住院化療前發(fā)放,淋巴瘤患者癥狀評估量表和EORTC生命質(zhì)量測定量表于患者首次住院化療前(T1)、化療第3 周期后(T2)和第6 周期后(T3)進(jìn)行問卷發(fā)放。調(diào)查前向患者講解研究的意義,取得患者知情同意后發(fā)放。問卷當(dāng)場回收并檢查,及時進(jìn)行查漏補缺。問卷填寫時,由問卷發(fā)放人員進(jìn)行答疑,填寫困難者則由發(fā)放人員協(xié)助完成。
1.4 統(tǒng)計學(xué)方法
采用SPSS 21.0 進(jìn)行數(shù)據(jù)分析。計量資料采用均數(shù)±標(biāo)準(zhǔn)差表示,計數(shù)資料以頻數(shù)、百分比表示。生活質(zhì)量各領(lǐng)域得分縱向變化趨勢采用重復(fù)測量方差分析,癥狀群的提取采用主成分分析法,并結(jié)合最大方差正交旋轉(zhuǎn)法。將發(fā)生率>20%的癥狀納入因子分析,因子載荷≥0.4,特征值>1 進(jìn)行因子選擇。癥狀群與生活質(zhì)量的相關(guān)性分析采用Spearman 相關(guān)分析。P<0.05 差異具有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 研究對象的一般資料
本研究共發(fā)放165 份問卷,研究中4 例化療中斷,2 例失訪,隨訪結(jié)束共完成159 份問卷。問卷有效回收率為96.3%。159 例淋巴瘤患者,年齡(51.2±10.3)歲,男78 例(49.1%),女81 例(50.9%);病理分型霍奇金淋巴瘤58 例(36.5%),非霍奇金淋巴瘤101例(63.5);疾病分期Ⅰ期7 例(4.4%),Ⅱ期39 例(24.5%),Ⅲ期45 例(28.3%),Ⅳ期68 例(42.8%);化療方案利妥昔單抗+環(huán)磷酰胺+長春新堿+多柔比星+潑尼松(RCHOP)100 例(62.9%),多柔比星+博來霉素+長春新堿+達(dá)卡巴嗪(ABVD)35 例(22.0%),其他化療方案24 例(15.1%)。
2.2 淋巴瘤患者化療期間不同時間點的癥狀群
將發(fā)生率>20%的癥狀納入探索性因子分析,提取淋巴瘤患者化療期間癥候群。3 個時間點的結(jié)果顯示,Bartlett 球形檢驗均P<0.001,KMO 值為0.836、0.884、0.828,適合進(jìn)行因子分析。采用主成分分析法,最大方差正交旋轉(zhuǎn)分析法提取公因子,并根據(jù)碎石圖,選取特征值>1 的公因子。患者化療前、化療第3 周期后和第6 周期后最終確定的公因子數(shù)分別為3、3、3,累積方差貢獻(xiàn)率為67.999%、65.679%、54.599%。基于癥狀組成、特性及文獻(xiàn)回顧的結(jié)果劃分并命名癥狀群。結(jié)果顯示,化療前患者存在胃腸道癥狀群、心理相關(guān)癥狀群和淋巴瘤B 癥狀群,化療第3 周期后和第6 周期后存在胃腸道癥狀群、心理相關(guān)癥狀群和化療相關(guān)癥狀群。各癥狀發(fā)生率及嚴(yán)重程度見表1。各癥狀因子載荷見表2。
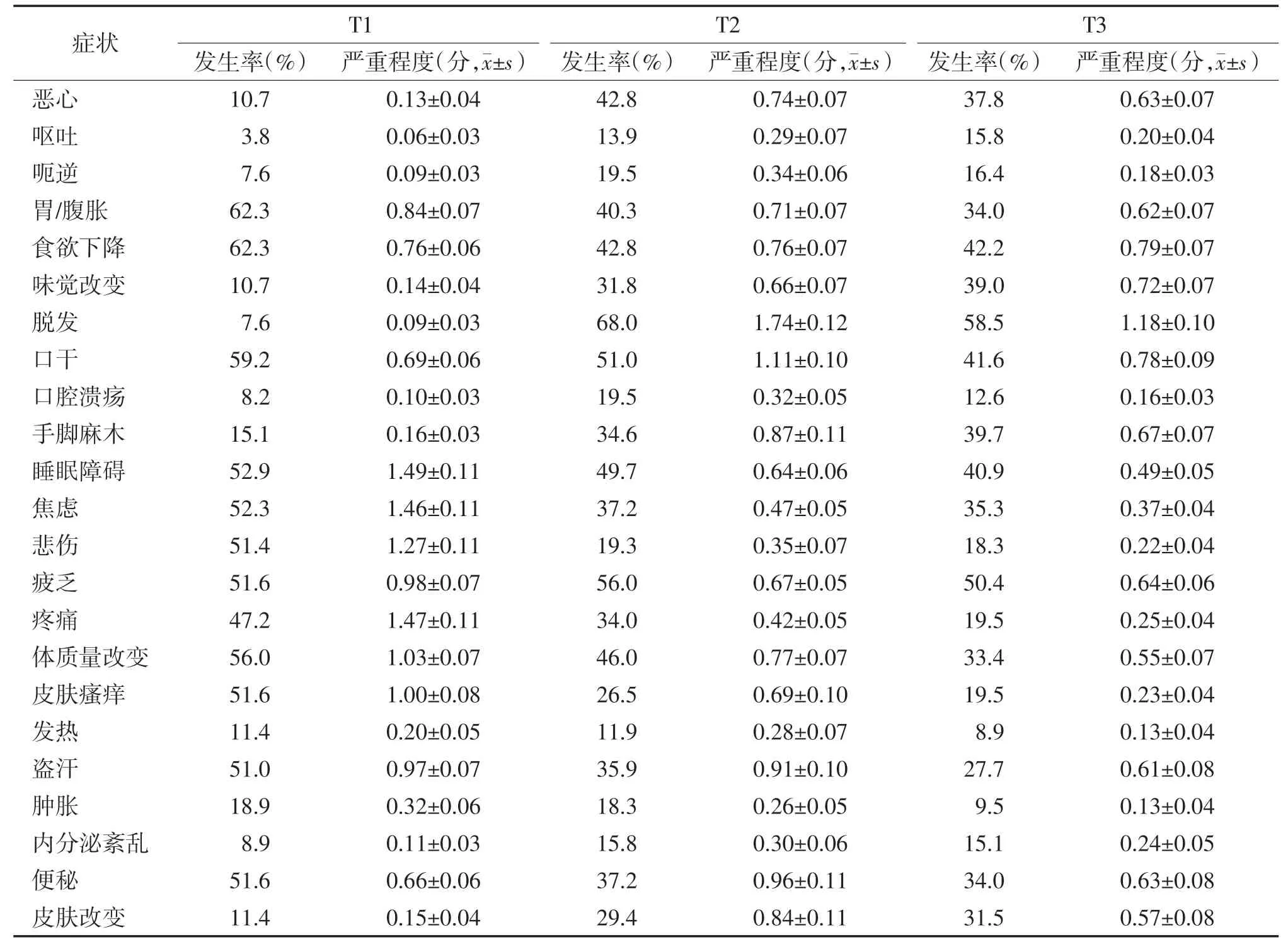
表1 淋巴瘤患者化療期間癥狀發(fā)生率及嚴(yán)重程度(n=159)
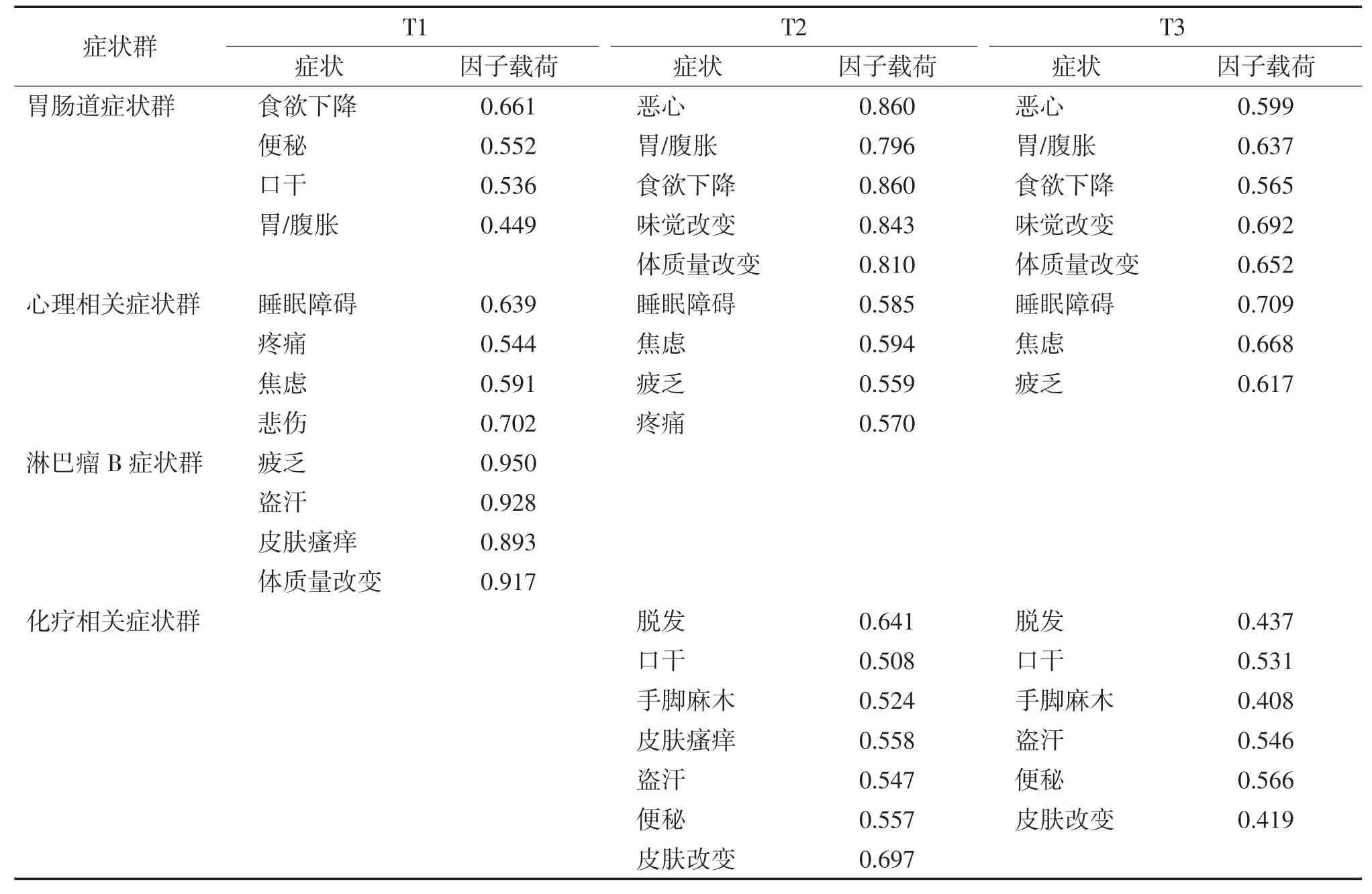
表2 淋巴瘤患者化療期間癥狀群(n=159)
2.3 淋巴瘤患者化療期間不同時間點的生活質(zhì)量
淋巴瘤患者化療期間生活質(zhì)量各維度得分情況見表3。重復(fù)測量方差分析結(jié)果顯示,淋巴瘤患者化療期間各時間點的軀體功能、角色功能和認(rèn)知功能得分比較差異有統(tǒng)計學(xué)意義(P<0.01)。對各時間點的軀體功能、角色功能和認(rèn)知功能得分進(jìn)行兩兩比較,結(jié)果顯示,化療第3 周期時3 個維度的得分均比化療前低,化療第6 周期時軀體功能得分、角色功能得分較化療第3 周期時上升,認(rèn)知功能得分較化療前降低,差異有統(tǒng)計學(xué)意義(P<0.05)。
表3 淋巴瘤患者化療期各時間點生活質(zhì)量各維度得分的縱向比較(±s,n=159)
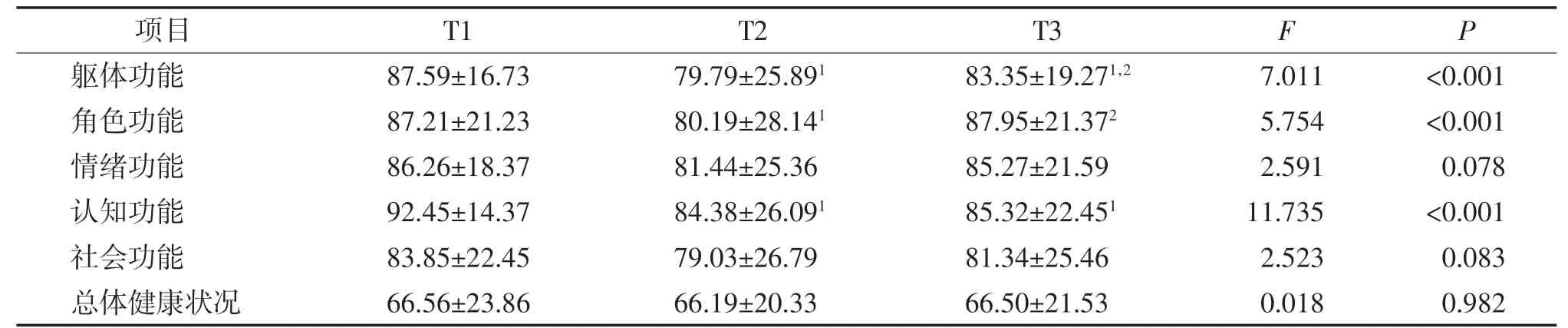
表3 淋巴瘤患者化療期各時間點生活質(zhì)量各維度得分的縱向比較(±s,n=159)
注:1 與T1 比較、2 與T2 比較差異有統(tǒng)計學(xué)意義(P<0.05)。
項目T1T2T3FP軀體功能87.59±16.7379.79±25.89183.35±19.271,27.011<0.001角色功能87.21±21.2380.19±28.14187.95±21.3725.754<0.001情緒功能86.26±18.3781.44±25.3685.27±21.592.5910.078認(rèn)知功能92.45±14.3784.38±26.09185.32±22.45111.735<0.001社會功能83.85±22.4579.03±26.7981.34±25.462.5230.083總體健康狀況66.56±23.8666.19±20.3366.50±21.530.0180.982
2.4 淋巴瘤患者化療期間癥狀群與生活質(zhì)量的相關(guān)關(guān)系
結(jié)果顯示,化療前和化療第6 周期后淋巴瘤患者各癥狀群與各功能領(lǐng)域及總體健康狀況領(lǐng)域得分呈負(fù)相關(guān)(P<0.05),化療第3 周期后淋巴瘤患者心理相關(guān)癥狀群和化療相關(guān)癥狀群與各功能領(lǐng)域及總體健康狀況領(lǐng)域得分呈負(fù)相關(guān)(P<0.05)。見表4。

表4 化療期間淋巴瘤患者癥狀群與生活質(zhì)量的相關(guān)性(r)
3 討論
3.1 淋巴瘤患者在化療不同時期的癥狀變化特點
本研究癥狀群隨著患者的疾病、治療的進(jìn)展呈現(xiàn)動態(tài)變化的趨勢。患者化療前存在胃腸道癥狀群、心理相關(guān)癥狀群和淋巴瘤B 癥狀群3 個癥狀群,化療第3 周期后和第6 周期后變?yōu)槲改c道癥狀群、心理相關(guān)癥狀群和化療相關(guān)癥狀群3 個癥狀群。后2個時間點的癥狀群結(jié)構(gòu)趨于穩(wěn)定,與馮麗娜等[4]的研究結(jié)果一致,說明以上癥狀群穩(wěn)定存在于淋巴瘤患者中,癥狀群在不同時間點上具有縱向穩(wěn)定性。
癥狀群內(nèi)各癥狀呈現(xiàn)動態(tài)變化,化療前主要存在的是胃腸道癥狀群、心理相關(guān)癥狀群和特異性癥狀群淋巴瘤B 癥狀群,而在治療開始后,淋巴瘤B癥狀群逐漸減輕甚至消失[3]。3 個時間點均存在胃腸道癥狀群和心理相關(guān)癥狀群,患者化療第3 周期后惡心、味覺改變和體質(zhì)量改變替代口干和便秘。分析原因為淋巴瘤患者的化療方案常為多種細(xì)胞毒性藥物聯(lián)合糖皮質(zhì)激素使用,化療期間藥物對患者的胃腸道黏膜產(chǎn)生刺激作用,出現(xiàn)惡心和味覺改變的癥狀,并進(jìn)一步影響食欲,造成體質(zhì)量改變。心理相關(guān)癥狀群中睡眠障礙和焦慮一直存在,疼痛和悲傷在化療中后期被疲乏替代。分析原因為患者在疾病診斷和開始化療后都存在著強烈的不確定感,對疾病本身的不了解,擔(dān)憂化療的不良反應(yīng)以及疾病的預(yù)后[7-8];化療期間化療藥物抑制癌細(xì)胞的同時也對機(jī)體正常組織造成損害,加上患者對疾病和化療認(rèn)知的不全面,更會加重疲乏的發(fā)生[9]。提示醫(yī)護(hù)人員應(yīng)關(guān)注淋巴瘤患者的心理狀態(tài),及早進(jìn)行心理篩查,對存在心理狀況尤其是心理相關(guān)癥狀群的患者進(jìn)行早期管理和干預(yù)。化療第6 周期后減少了皮膚瘙癢癥狀,可能是由于在治療療程的末期,患者癥狀的發(fā)生率與嚴(yán)重程度呈現(xiàn)下降趨勢,也可能是隨著化療的進(jìn)行,患者逐漸耐受,再加上止吐治療、化療健康教育等[10],癥狀負(fù)擔(dān)逐漸減輕。在化療中期,醫(yī)護(hù)人員應(yīng)重視患者的胃腸道癥狀和化療相關(guān)癥狀的管理,做好評估,提前制定好護(hù)理方案,適時給予患者健康宣教,將不良反應(yīng)降到最輕。
3.2 淋巴瘤患者化療期間生活質(zhì)量的變化特點
淋巴瘤患者的軀體功能在化療期間3 個時間點的得分呈現(xiàn)持續(xù)下降的趨勢,主要與疾病本身和化療相關(guān)。淋巴瘤首先表現(xiàn)為免疫功能的受損,臨床主要表現(xiàn)為淋巴結(jié)腫大,同時會累及全身組織器官,患者常出現(xiàn)發(fā)熱、盜汗和體質(zhì)量減輕等全身癥狀。而在化療過程中患者的免疫力進(jìn)一步下降,出現(xiàn)消化功能異常等不良反應(yīng),給患者的軀體功能造成了嚴(yán)重且持續(xù)的影響[11]。醫(yī)護(hù)人員應(yīng)重視患者的軀體功能狀況,向患者宣教疾病知識及緩解化療毒副作用的針對性干預(yù)措施,加強患者的膳食營養(yǎng),督促患者定期進(jìn)行血液學(xué)檢查,做到及早發(fā)現(xiàn)骨髓抑制并給予早期干預(yù)。同時繼續(xù)隨訪化療結(jié)束的患者,監(jiān)測其軀體功能變化。淋巴瘤患者的角色功能得分自化療前至第3 周期后呈下降趨勢,而在第6 周期后得分呈上升趨勢。可能是由于疾病確診、多周期化療以及對疾病預(yù)后情況的擔(dān)心等原因,患者過往的正常生活受到了疾病和治療的影響,患者承受著生理、心理、家庭和社會多方面的壓力,患者原有的角色無法繼續(xù)在家庭和工作中發(fā)揮原有作用[12]。隨著治療的進(jìn)展,第6 周期后淋巴瘤患者病情逐步穩(wěn)定,相比化療前期和中期開始適應(yīng)了新的角色,做好了回歸家庭與社會的準(zhǔn)備。淋巴瘤患者的認(rèn)知功能得分自化療前至第3 周期后呈下降趨勢,第6 周期后仍低于化療前,分析原因為化療藥物能夠通過大腦屏障,患者在化療過程中會出現(xiàn)不同程度的認(rèn)知改變,具體可以表現(xiàn)為記憶功能、語言功能、思維過程和注意力的損傷,會對患者的日常活動以及心理狀況造成影響[13]。醫(yī)護(hù)人員應(yīng)了解不同階段患者的角色功能和認(rèn)知功能,為其提供專業(yè)支持,促進(jìn)患者早日回歸家庭,提高生活質(zhì)量。
3.3 化療期間淋巴瘤患者的癥狀群與生活質(zhì)量各維度的相關(guān)性
研究結(jié)果顯示,淋巴瘤患者化療前和第6 周期后的各癥狀群與生活質(zhì)量各維度均存在負(fù)性相關(guān),癥狀越嚴(yán)重,生活質(zhì)量越差,與既往研究[14-15]結(jié)果一致。其中,化療前患者各功能領(lǐng)域和總體健康狀況與癥狀群的相關(guān)系數(shù)最高。提示在化療初期醫(yī)護(hù)人員即應(yīng)加強對癥狀的管理,及時給予干預(yù)措施,改善淋巴瘤患者的生活質(zhì)量。第3 周期后化療和心理相關(guān)癥狀群主要影響患者的各功能領(lǐng)域和總體健康狀況,說明患者在接受定期住院化療時受到化療毒副作用和治療帶來的負(fù)性情緒影響較大,也會導(dǎo)致患者無法兼顧家庭中的角色與功能,嚴(yán)重?fù)p害了患者的生活質(zhì)量[16-17]。化療第6 周期后各癥狀群的存在仍會對生活質(zhì)量產(chǎn)生影響,提示臨床工作者要對化療期間的患者實施延續(xù)性護(hù)理,并在化療結(jié)束后繼續(xù)進(jìn)行隨訪與調(diào)查,關(guān)注癥狀群對生活質(zhì)量的持續(xù)影響。為改善淋巴瘤患者的生活質(zhì)量,臨床工作人員應(yīng)根據(jù)各個時間點出現(xiàn)的癥狀群特征及嚴(yán)重程度制定前瞻性的個性化護(hù)理干預(yù)措施。
4 結(jié)論
化療期間淋巴瘤患者的癥狀群相對穩(wěn)定,癥狀群內(nèi)呈現(xiàn)動態(tài)變化,且與生活質(zhì)量負(fù)性相關(guān)。臨床工作人員應(yīng)該給予患者預(yù)防性處理,減少癥狀困擾。但是本研究調(diào)查對象僅限于本院治療人員,樣本量少,缺乏代表性,應(yīng)擴(kuò)大樣本量,構(gòu)建癥狀群模型,以便采取及時有效的癥狀管理,提升患者的生活質(zhì)量。

