溫腎安胎方聯合主動免疫治療腎虛血瘀型復發性流產患者的效果
李紅輝,倪曉醒,常玉慧
(南陽醫學高等專科學校附屬中醫院 婦產科,河南 南陽 473000)
復發性流產(rucurrent spontaneous abortion,RSA)指妊娠20周內連續流產≥2次[1],其發生機制較為復雜,多與自身免疫性疾病、子宮結構異常、夫妻及胚胎染色體異常、生殖道感染等有關,也有部分患者病因不明[2]。有研究認為RSA與Th1/Th2細胞因子失衡介導的免疫應答有關,而在免疫病因分類中,封閉抗體有較大參考價值[3]。目前臨床針對封閉抗體缺乏主要采用配偶或第三方淋巴細胞進行主動免疫治療,以增加母體封閉抗體水平[4]。醫生對疾病認識不同,治療方案及療程不一,故使臨床療效有差異。中醫認為RSA多屬“滑胎”,與氣血虛弱、腎虛血瘀有關,因沖任損耗致胎元不固,中藥可立足整體,通調整體功能[5]。基于此,本研究選取RSA患者,旨在探討溫腎安胎方聯合主動免疫療法的治療效果。
1 對象與方法
1.1 研究對象
選取2020年9月至2021年12月南陽醫學高等專科學校附屬中醫院接收的66例腎虛血瘀型RSA患者,根據治療方案分為西醫組、聯合組,各33例。西醫診斷標準:依據《婦產科學》[6],妊娠早期自然流產≥2次。中醫診斷標準:依據《中藥新藥臨床研究指導原則》[7]中“滑胎”腎虛血瘀證標準。主癥:屢孕屢墮≥2次,應期而墮(20周內流產);經量少且腹痛,經色紫黑有瘀塊;腰膝酸軟。次癥:頭昏耳鳴;倦怠乏力;性欲減退;夜尿頻多;面色晦暗。舌質暗紅,舌苔薄白,舌邊瘀點,脈細沉。本研究經醫院醫學倫理委員會審批。西醫組:年齡21~37(29.98±2.89)歲;流產次數2~7(3.23±0.35)次;流產周數(7.59±0.52)周。聯合組:年齡22~39(30.08±2.79)歲;流產次數2~7(3.20±0.32)次;流產周數(7.63±0.55)周。兩組一般資料均衡可比(P>0.05)。
1.2 納入及排除標準
(1)納入標準:年齡20~40歲;符合中西醫診斷標準;月經周期28~32 d;夫妻簽署知情同意書。(2)排除標準:夫妻雙方或單方存在染色體核型異常;夫妻雙方Rh血型、ABO血型不合;女方有內分泌方面疾病;女方存在生殖道畸形或器質性病變;女方抗精子抗體、抗透明帶抗體、抗子宮內膜抗體或抗卵巢抗體等陽性;男方精液異常;封閉抗體陽性;合并其他可能影響研究的疾病;入組前3個月使用過免疫調節藥物。
1.3 治療方法
西醫組接受主動免疫治療。于患者兩側前臂取3點,在皮下注射配偶或無血緣關系健康男性0.3 mL淋巴細胞混懸液(密度3.0×107mL-1)。孕前每2周治療1次,持續治療4次,治療期間避孕,治療4次后備孕,計劃3~4個月內受孕,若未受孕,重復上述治療,若確診早孕,則分別于孕第2、4、8、12周重復上述治療。聯合組在主動免疫治療基礎上加用溫腎安胎方,組成:炙黃芪30 g,菟絲子20 g,桑寄生、續斷、白芍、丹參、雞血藤各15 g,阿膠、熟地黃、生地黃、當歸、炒山藥、紅參、枸杞子各10 g,炙甘草6 g。醫院藥劑科抓方煎煮裝袋(每袋100 mL),每劑2袋,每次1袋,每日2次,服用6 d后停1 d,治療8周(治療期間避孕)后試孕,懷孕后繼續治療至妊娠12周。
1.4 觀察指標
(1)足月分娩率。記錄兩組受孕、孕期達12周、超出原流產孕周、足月分娩率。(2)中醫證候積分。于治療前后觀察兩組中醫證候,其中腰膝酸軟、小腹刺痛每項計0~10分,頭暈耳鳴、夜尿頻多癥狀每項計0~3分,分值與癥狀程度成正比。(3)Th1/Th2細胞因子。于治療前、治療后采兩組空腹靜脈血6 mL,分3份,2 mL。取2 mL血樣本以雙抗夾心法檢測兩組白介素-2(interleukin-2,IL-2)、IL-10水平,計算二者比值。(4)封閉抗體。取上述2 mL血樣本,以流式細胞術檢測封閉抗體水平(抗CD3-BE、抗CD8-BE、抗CD4-BE),觀察轉陽率。(5)免疫功能。取上述2 mL血樣本,以流式細胞術檢測CD3+、CD8+、CD4+、CD4+/CD8+水平。
1.5 統計學方法
2 結果
2.1 足月分娩率
聯合組足月分娩率高于西醫組(P<0.05)。兩組受孕、孕期達12周、超出原流產孕周率差異無統計學意義(P>0.05)。見表1。

表1 兩組足月分娩率比較[n(%)]
2.2 中醫證候積分
與治療前相比,治療后聯合組腰膝酸軟、小腹刺痛、頭暈耳鳴、夜尿頻多評分均降低,并低于西醫組(P<0.05);西醫組治療前后差異無統計學意義(P>0.05)。見表2。

表2 兩組中醫證候積分比較分)
2.3 Th1/Th2細胞因子
治療后兩組IL-2、IL-2/IL-10均降低,IL-10均升高(P<0.05),且聯合組IL-2、IL-2/IL-10低于西醫組,IL-10高于西醫組(P<0.05)。見表3。

表3 兩組Th1/Th2細胞因子比較
2.4 免疫功能
治療后兩組CD3+、CD4+、CD4+/CD8+水平均降低,CD8+升高(P<0.05),且聯合組CD3+、CD4+、CD4+/CD8+水平低于西醫組,CD8+高于西醫組(P<0.05)。見表4。
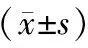
表4 兩組免疫功能比較
2.5 封閉抗體轉陽率
治療后聯合組封閉抗體轉陽率為93.94%(31/33),高于西醫組[72.73%(24/33)],差異有統計學意義(χ2=3.927,P=0.047)。
3 討論
中醫認為RAS屬于“滑胎”“數墮胎”范疇,以自然性、連續性、應期而下為特點[8]。早在《諸病源候論》中有記載“數墮胎”或“數失子”一詞,《明醫雜著續醫論》曾提出“數墮胎”好發于妊娠3、5、7月。《廣嗣紀要》稱其外因為“父母節制不慎,擾胎傷胎”。《婦人大全良方》稱其內因為母體素體虛弱,胞宮受寒,氣血不足以養胎,又有“妊娠腰痛者,喜墮胎也”提示其病伴隨腰痛。中醫在此基礎上對滑胎有了系統性防治方法。
腎為天葵之源,沖任之本,氣血之根。腎氣充盛為有子關鍵。《女科集略》曰“女子腎藏系于胎……腎氣虧損,便不能固攝胎元”,提示孕期女性腎虛可引發墮胎。《醫林改錯》曰“不知子宮內,先有淤血占其地……血不入胞,胎無血養,故小產”,提示血瘀為其病機。現代中醫認為:胎元由女精、男精相合產生,母體本虛,女精不健,而胎元先天不足,難以為實,氣虛而血行不暢致血瘀,氣血不能下注胞中,繼而流產[9]。腎虛為本,血瘀為標,相互影響,其病多屬腎虛血瘀證。治當以孕前調理沖任氣血,溫腎助陽,充先天之腎盛,固孕后之胎元。
本研究結果顯示,聯合組足月分娩率高于單一西醫治療者,且中醫證候改善較明顯,表明聯合治療可提高足月分娩率,促進癥狀恢復。溫腎安胎方中以菟絲子、續斷、熟地、丹參、雞血藤為君藥,可補腎兼祛瘀,且補而不滯,祛瘀不傷血,共同作用,直達病機。其中菟絲子可平補腎陰陽,固精縮尿,為善治流產之要藥;續斷可補肝腎,止崩漏,安胎,為補續血脈之藥;熟地、丹參、雞血藤可補血活血,祛瘀活絡,生精益髓。加以臣藥枸杞子、桑寄生補腎安胎,白芍補血養血,當歸補血行血,阿膠補血止血,補中有行,助胞中氣血旺盛,胎有所養;又佐以紅參、黃芪補氣升陽;炒山藥補三焦陰精,既補腎為固胎之本,又健脾為益血之源,本固血充即胎安;生地清熱涼血,治孕后陰虛生熱擾胎元;炙甘草補中益氣,可調和諸藥。共奏補腎健脾、清熱養血之效。現代藥理學證實:菟絲子中黃酮類成分有雌激素樣作用,可促進卵巢發育,滋潤陰道;續斷中生物堿可減弱子宮平滑肌收縮力,有效預防早產、流產;熟地中多糖類等成分可雙向調節血液系統,具有促凝、抗凝作用,同時可提高造血能力;雞血藤中黃酮類成分可擴張血管,增加血流,改善機體缺血、缺氧狀態;桑寄生含有微量元素可供胎兒吸收利用,促進其生長發育[10-11]。
正常妊娠是特殊類型的免疫耐受方式,Th2型細胞因子促進母體免疫耐受,抑制Th1型介導的炎癥反應,防止滋養層細胞與胎兒繼發性損傷。當Th2型因子表達不足或Th1型表達過度,致Th1/Th2平衡,會影響妊娠。IL-10為Th2型表達因子,IL-2為Th1型表達因子。潘惠娟等[12]研究顯示RSA患者體內Th1/Th2平衡轉移至以Th1為主的狀態,故引發不良妊娠結局。宋靖宜等[13]研究發現RSA患者體內IL-2水平高表達,IL-10低表達,治療后IL-2降低,IL-10升高,表明穩定的Th1/Th2平衡狀態有利于改善妊娠結局。本研究結果顯示,治療后聯合組IL-2、IL-2/IL-10水平降低,IL-10水平升高,表明溫腎安胎方聯合主動免疫治療穩定Th1/Th2平衡的能力更強。本研究顯示,治療后聯合組封閉抗體轉陽率及免疫功能改善情況優于西醫組。可能在于主動免疫治療可增加體內封閉抗體水平,調節Th1/Th2平衡,促進細胞因子平衡由Th1型反應轉移至Th2反應[14]。在此基礎上加以溫腎安胎方,湯中丹參中成分可調節免疫因子,改善子宮內膜微環境,促進孕卵附植;當歸可抑制子宮自主收縮,預防流產、早產;白芍可雙向調節子宮平滑肌,抑制收縮可止痛,促進宮縮可促瘀排出,同時調節免疫應答,改善免疫紊亂[15];阿膠中成分可增強機體免疫,促進胎兒生長發育[16]。這些共同作用可調整母體免疫,促進抗體產生,且促進妊娠黃體及絨毛發育,改善內分泌功能,從而提高妊娠率。
4 結論
溫腎安胎方聯合主動免疫治療腎虛血瘀型RSA患者可提高足月妊娠率,調節Th1/Th2平衡,提高母體免疫力,刺激封閉抗體產生,改善妊娠結局,促進癥狀及體征恢復。但本研究對于中藥湯劑誘導封閉抗體產生的作用機制未做深入研究,今后應繼續深入分析,為指導臨床用藥及新藥開發提供可靠依據。

