骨盆骨折后術(shù)前下肢深靜脈血栓形成預(yù)測模型探討
李永霞,姜家梅,侍冬成,吳蔚,朱曉光,封啟明
(上海交通大學(xué)醫(yī)學(xué)院附屬第六人民醫(yī)院急診醫(yī)學(xué)科,上海 200233)
骨盆骨折患者并發(fā)癥多,經(jīng)常會出現(xiàn)住院時間長、術(shù)后功能恢復(fù)差,甚至危及生命等不良結(jié)局。下肢深靜脈血栓(deep vein thrombosis,DVT)是創(chuàng)傷患者最常見的并發(fā)癥之一,其發(fā)病隱匿,缺乏特異的臨床癥狀與體征,致殘致死率高。骨盆骨折后下肢DVT的發(fā)生率為3%~48%[1-2]。既往研究發(fā)現(xiàn)年齡、男性、既往有冠狀動脈疾病、糖尿病、等待手術(shù)時間超過6 d、慢性腎功能不全、抽煙、受傷到超聲時間、入院時血小板及D-二聚體是骨折患者術(shù)前發(fā)生下肢DVT的危險因素[3-5]。盡管創(chuàng)傷患者入院后術(shù)前根據(jù)不同病情給予肝素、彈力襪及抗血栓壓力泵預(yù)防下肢DVT,但仍有一部分患者發(fā)生下肢DVT。除上述危險因素外,血液相關(guān)指標異常可能通過血液高凝狀態(tài)促進下肢DVT發(fā)生。
高血糖是一種慢性炎癥,通常是下肢DVT形成的一個危險因素[6]。急性創(chuàng)傷時,應(yīng)激性血糖升高通過糖基化損害,上調(diào)組織因子等途徑激活凝血系統(tǒng)[7]。然而,急性血糖升高與骨盆骨折后下肢DVT形成是否有關(guān),研究甚少。應(yīng)激性血糖升高比值(stress-induce hyperglycemia,SHR)根據(jù)糖化血紅蛋白(Hemoglobin A1C,HbA1c)及血糖計算,預(yù)估急性期應(yīng)激性血糖升高水平[8],較即刻血糖更能反應(yīng)應(yīng)激下血糖改變。本研究擬觀察SHR與急診骨盆骨折后術(shù)前下肢DVT形成的關(guān)系,并基于Logistic回歸模型建立骨盆骨折術(shù)前下肢DVT形成的列線圖預(yù)測模型,現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 回顧性收集2017年1月至2022年1月于上海市第六人民醫(yī)院急診搶救室就診(受傷24 h內(nèi))并收入急診重癥監(jiān)護病房的骨盆骨折患者665例。根據(jù)術(shù)前是否有下肢DVT分為血栓組和非血栓組,血栓組236例,其中男165例,女71例;年齡18~89歲,中位年齡56歲。非血栓組429例,其中男312例,女117例;年齡19~92歲,中位年齡49歲。比較兩組人口學(xué)資料、實驗室指標、SHR,比較SHR對兩組患者下肢DVT的預(yù)測價值。
1.2 DVT診斷標準 DVT的診斷標準參照《深靜脈血栓形成的診斷和治療指南(第三版)》[9]。本研究下肢DVT包括所有符合診斷標準的下肢DVT(肌間靜脈血栓、脛靜脈、腓靜脈、股靜脈、腘靜脈、髂外靜脈、髂總靜脈)。
1.3 納入與排除標準 納入標準:骨盆骨折患者;受傷24 h以內(nèi),48 h內(nèi)存活;年齡≥18歲;損傷嚴重程度評分(injury severity score,ISS)≥9分;術(shù)前行下肢靜脈B超檢查。排除標準:既往糖尿病病史、顱腦外傷、既往有嚴重肝腎功能不全、惡性腫瘤、凝血功能異常病史;入院前1周曾口服抗凝、抗血小板及口服避孕藥的患者;妊娠期婦女;就診時未測血糖,住院期間未測HbA1c。
1.4 研究方法
1.4.1 SHR計算 從入院后第1個血液標本中測定HbA1c。使用Nathan等推導(dǎo)的公式計算前3個月的估算平均血糖:1.59×HbA1C-2.59。然后計算SHR[4],即隨機血糖÷估算平均血糖。
1.4.2 觀察指標 收集所有患者臨床資料,數(shù)據(jù)從電子病歷系統(tǒng)中提取,包括血常規(guī)、肝腎功能、凝血酶原時間(prothrombin time,PT)、活化部分凝血活酶時間(activated partial thromboplastin time,APTT)、D-二聚體、血糖、HbA1c、24 h紅懸輸血量,并記錄患者性別、年齡、ISS評分、術(shù)前下肢血管彩超、住院天數(shù)。
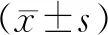
2 結(jié) 果
2.1 血栓組與非血栓組臨床資料比較 兩組性別、APTT、PT、D-二聚體、谷丙轉(zhuǎn)氨酶(alanine transaminase,ALT)、谷草轉(zhuǎn)氨酶(aspartate transaminase,AST)、HbA1c、肌酐比較差異無統(tǒng)計學(xué)意義(P>0.05);骨盆骨折患者術(shù)前下肢DVT發(fā)生與年齡、ISS、血紅蛋白、血小板、白蛋白、血糖、SHR、24 h紅懸輸血量及住院天數(shù)相關(guān)(P<0.05,見表1)。

表1 血栓組與非血栓組患者臨床資料比較
2.2 骨盆骨折患者發(fā)生下肢DVT危險因素的Logistic回歸分析 將上述有統(tǒng)計學(xué)差異的變量納入多因素Logistic回歸分析方程,分析DVT發(fā)生的危險險因素,并用向后逐步回歸法篩選出差異有統(tǒng)計學(xué)意義的指標。Logistic回歸分析結(jié)果顯示,年齡、ISS、血紅蛋白、SHR是患者發(fā)生下肢DVT的獨立危險因素(P<0.05,見表2,見圖1)。

圖1 骨盆骨折患者術(shù)前DVT危險因素森林圖

表2 多因素Logistic回歸分析下肢DVT的危險因素
2.3 年齡、ISS、血紅蛋白及SHR對下肢DVT的預(yù)測 年齡、ISS、血紅蛋白及SHR預(yù)測下肢DVT的ROC曲線下面積(area under curve,AUC)分別為0.63、0.59、0.64、0.57,總面積0.72(95%CI:0.67~0.75,P=0.006,見圖2,見表3)。將年齡、ISS、血紅蛋白及SHR 4個自變量構(gòu)建列線圖模型,利用R語言軟件可視化處理模型得到列線圖(見圖3)。

圖2 ISS、年齡、血紅蛋白及SHR預(yù)測骨盆骨折患者術(shù)前DVT的ROC曲線

表3 ISS、年齡、SHR及血紅蛋白對骨盆骨折患者術(shù)前下肢DVT的預(yù)測價值
上述列線圖模型AUC為0.72,95%CI:0.67~0.75。AUC值越趨近于1,模型區(qū)分度越好,提示列線圖模型具有良好的預(yù)測準確性。經(jīng)Bootstrap自抽樣法內(nèi)部驗證后模型預(yù)測結(jié)果與實際結(jié)果一致,表明列線圖模型預(yù)測患者下肢DVT發(fā)生概率與觀察人群實際發(fā)生下肢DVT的情況有良好的一致性,校準圖顯示列線圖與參考線有良好的合度(見圖4)。
3 討 論
研究發(fā)現(xiàn)未采取下肢DVT預(yù)防的患者下肢DVT發(fā)生風(fēng)險超過55%,其中骨盆骨折發(fā)病率61%[10]。本研究發(fā)現(xiàn)除了年齡、ISS、制動、下肢骨折直接引起內(nèi)皮損傷等致下肢DVT因素外,SHR可能通過凝血系統(tǒng)促使下肢DVT形成。
急性創(chuàng)傷時,在應(yīng)激作用下,兒茶酚胺的分泌增加胰高血糖素并抑制胰島素分泌,從而促進血糖升高[11]。血糖升高時,組織因子釋放增加,激活Ⅶ因子的促凝瀑布反應(yīng),導(dǎo)致凝血酶產(chǎn)生,凝血酶是一種能夠?qū)⒗w維蛋白原轉(zhuǎn)化為纖維蛋白并激活血小板的蛋白酶。高血糖激活單核細胞與組織因子釋放也有關(guān)系[12]。應(yīng)激性高血糖是急性疾病如急性心梗[13]、創(chuàng)傷、腦損傷[14-15]、中風(fēng)死亡的獨立危險因素。
有研究發(fā)現(xiàn)門診患者就診時血糖升高與下肢DVT有關(guān)[7],入院時血糖升高與關(guān)節(jié)置換術(shù)后下肢DVT相關(guān)[16]。也有研究發(fā)現(xiàn)入院血糖與下肢DVT形成無關(guān)[17]。SHR是根據(jù)HbA1c及應(yīng)激血糖估算出的相對更準確評價應(yīng)激狀態(tài)下的血糖升高水平[8]。為了更好的研究應(yīng)激性高血糖與下肢DVT的關(guān)系,本研究采用SHR代表應(yīng)激性高血糖狀態(tài)。研究發(fā)現(xiàn)骨盆骨折后術(shù)前發(fā)生下肢DVT患者血糖及SHR更高,SHR是患者術(shù)前下肢DVT形成的獨立危險因素。而HbA1c與下肢DVT形成差異無統(tǒng)計學(xué)意義。
本研究結(jié)果顯示,年齡是骨盆骨折后下肢DVT的獨立危險因素,與其他研究一致[6,18-19]。可能因為老年人合并內(nèi)科疾病,術(shù)前等待時間延長;另外,老年人通常存在血管硬化、血液黏度高、靜脈瓣膜功能差,這些都是容易發(fā)生下肢DVT的因素。ISS是臨床上常用來評估創(chuàng)傷患者嚴重程度的評分[20],ISS與創(chuàng)傷嚴重程度成正比,與于洪波等[5]研究一致。ISS評分可以預(yù)測下肢DVT,可能與創(chuàng)傷重的患者應(yīng)激性血糖高,凝血功能更易紊亂,血管內(nèi)皮損傷及炎性因子等釋放入血、肢體制動導(dǎo)致血流緩慢等因素有關(guān)。本研究與李樹灝等[21]研究一致,低血紅蛋白量是患者發(fā)生下肢DVT的危險因素,可能是因為下肢DVT組患者相對創(chuàng)傷嚴重、失血多,血液濃縮后血流速度減慢,血液與血管內(nèi)皮之間產(chǎn)生的剪切力增加,血管內(nèi)皮細胞損傷促進下肢DVT形成。
臨床上DVT常用的實驗室篩查指標是D-二聚體,但是D-二聚體敏感性高,特異度低,單獨D-二聚體升高并不能診斷靜脈血栓栓塞,聯(lián)合其他指標可以幫助預(yù)測下肢DVT栓塞癥[22]。還有研究顯示受傷后7 d、10 d[23-24]D-二聚體水平有助于診斷下肢DVT形成。本研究并未發(fā)現(xiàn)兩組間D-二聚體差異有統(tǒng)計學(xué)意義,與既往研究[25]相似,此研究86.3%為骨盆骨折,同樣D-二聚體為受傷后24 h內(nèi)采血。因此,不同時間D-二聚體可能對不同部位骨折后下肢DVT形成篩查意義不同,還有待進一步研究。
本研究通過構(gòu)建Logistic回歸模型,給每個危險因素進行賦分,然后再將各個評分相加得到總評分,最后通過總評分與結(jié)局事件發(fā)生概率之間的函數(shù)轉(zhuǎn)換關(guān)系,從而計算出該個體結(jié)局事件的預(yù)測概率。相比傳統(tǒng)Logistic回歸分析,列線圖預(yù)測模型無需進行繁瑣的公式計算即可對每位患者DVT風(fēng)險進行個體化評估。列線圖將復(fù)雜的回歸方程轉(zhuǎn)變?yōu)楹唵吻铱梢暬膱D形,使預(yù)測模型的結(jié)果具有可讀性和較高的使用價值。
綜上所述,年齡、ISS、血紅蛋白及SHR與骨盆骨折患者術(shù)前DVT相關(guān),是骨盆骨折患者術(shù)前DVT的獨立危險因素。基于四項危險因素建立的列線圖預(yù)測模型可實現(xiàn)患者個體化、可視化的預(yù)測圖形,早期識別這些危險因素,可能有助于預(yù)防下肢DVT形成。但該研究為單中心回顧性研究,合并骨盆骨折的多發(fā)傷患者由于受傷部位復(fù)雜,可能會影響實驗結(jié)果,仍需要大樣本量,控制混雜因素后進行前瞻性研究來進一步證實。

