輕度認(rèn)知障礙患者阻塞性睡眠呼吸暫停嚴(yán)重程度與阿爾茨海默病腦脊液生物標(biāo)志物相關(guān)性分析
趙 波 李榮偉 甘肅省平?jīng)鍪械诙嗣襻t(yī)院 老年醫(yī)學(xué)科 急診科 744000
睡眠呼吸障礙是一種常見睡眠障礙,其特征是頻繁睡眠覺醒和呼吸暫停/低通氣或間歇性低氧血癥,65歲以上人群中有50%以上患有該疾病[1]。流行病學(xué)研究表明,睡眠呼吸障礙與輕度認(rèn)知障礙(Mild cognitive impairment,MCI)和癡呆癥風(fēng)險(xiǎn)增加有關(guān)[2];其還與阿爾茨海默病(Alzheimer’s disease,AD)生物標(biāo)志物有關(guān)[3]。有研究表明,阻塞性睡眠呼吸暫停(Obstructive sleep apnea,OSA)是最常見的睡眠呼吸障礙,在5年隨訪中與MCI發(fā)生有關(guān)[4]。然而,這種關(guān)系的病理生理學(xué)尚未闡明。在癡呆癥生物標(biāo)志物和OSA之間建立聯(lián)系對(duì)于促進(jìn)對(duì)神經(jīng)退行性變相關(guān)病理生理機(jī)制的理解具有特殊意義。因此,本文旨在探討MCI患者OSA相關(guān)參數(shù)與AD腦脊液生物標(biāo)志物之間的關(guān)系。
1 資料和方法
1.1 臨床資料 選取2019年6月—2022年12月在我院進(jìn)行診治的 57例MCI患者。納入標(biāo)準(zhǔn):年齡65~75歲;符合MCI診斷:認(rèn)知功能減退、日常生活能力正常、病程>3 個(gè)月;1個(gè)或多個(gè)認(rèn)知領(lǐng)域受損客觀證據(jù),通常包括記憶;保持功能能力獨(dú)立性;沒有癡呆癥。排除標(biāo)準(zhǔn):AD、血管性腦病、既往中風(fēng)、癲癇或其他相關(guān)認(rèn)知障礙原因;嚴(yán)重肝、腎或呼吸功能不全;營養(yǎng)不良;無法控制的甲狀腺功能不全。所有患者或其家屬均簽署知情同意書。
1.2 方法
1.2.1 客觀睡眠和嗜睡評(píng)估。受試者在晚上進(jìn)行多導(dǎo)睡眠圖(PSG)評(píng)估。OSA定義為通過氣流≥90%≥10s,保留胸腹用力。用于評(píng)估OSA嚴(yán)重程度的指標(biāo)是睡眠呼吸暫停低通氣指數(shù)(AHI),評(píng)級(jí)如下:輕度5~<15;中度15~<30;嚴(yán)重≥30。評(píng)估其他PSG參數(shù),包括總睡眠時(shí)間、睡眠效率、睡眠潛伏期、非快速眼動(dòng)(NREM)睡眠階段1、2和3時(shí)間(NREM N1、NREM N2、NREM N3)和快速眼動(dòng)(REM)睡眠,總睡眠時(shí)間百分比、階段轉(zhuǎn)換次數(shù)、覺醒指數(shù)、周期性肢體運(yùn)動(dòng)(PLM)指數(shù),睡眠期間平均血氧飽和度和飽和度<90%百分比。
1.2.2 腦脊液生物標(biāo)志物檢測(cè)。在上午9:00—11:00,采用標(biāo)準(zhǔn)程序,通過腰椎穿刺收集每位患者腦脊液。然后采用ELISA試劑盒(上海延慕實(shí)業(yè)有限公司)對(duì)腦脊液中淀粉樣β肽1-42(Aβ42)、T-tau和P-tau水平進(jìn)行定量檢測(cè)。
1.3 統(tǒng)計(jì)學(xué)方法 采用SPSS22.0統(tǒng)計(jì)軟件進(jìn)行數(shù)據(jù)分析,計(jì)量資料、計(jì)數(shù)資料分別以均數(shù)±標(biāo)準(zhǔn)差、百分?jǐn)?shù)表示。采用Pearson相關(guān)分析PSG參數(shù)與AD生物標(biāo)志物之間關(guān)系。采用回歸分析調(diào)查未經(jīng)調(diào)整的相關(guān)分析中觀察到的顯著關(guān)系是否獨(dú)立于可能的混雜因素。以P<0.05為差異顯著。
2 結(jié)果
2.1 患者基線特征 57例的MCI患者中,男26例,女31例;無OSA 13例,輕度OSA 11例,中度OSA 12例,重度OSA 21例。其中Aβ42陽性40例(70.2%),T-tau陽性24例(42.1%),P-tau陽性26例(45.6%)。見表1。
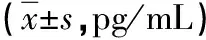
表1 不同OSA程度患者AD生物標(biāo)志物
2.2 Pearson相關(guān)性分析 Pearson相關(guān)分析顯示,AHI與T-tau(r=0.471,P<0.001)、P-tau(r=0.432,P<0.001)水平顯著相關(guān)。而腦脊液生物標(biāo)志物與其他睡眠參數(shù)無關(guān)(P>0.05)。見表2。

表2 PSG參數(shù)標(biāo)與腦脊液生物標(biāo)志物相關(guān)性分析
2.3 回歸分析 調(diào)查在控制混雜因素(年齡、性別、體重指數(shù)、睡眠藥物、吸煙、高血壓和心臟病)可能影響后,是否仍觀察到AHI和T-tau之間以及AHI和P-tau之間的關(guān)系。在控制協(xié)變量后,AHI越高,T-tau和P-tau水平越高(T-tau:β=0.483,P=0.004;P-tau:β=0.394,P=0.013)。而Aβ42和OSA之間不存在統(tǒng)計(jì)學(xué)差異(β=-0.215,P=0.157)。見表3。

表3 AHI與控制協(xié)變量的CSF生物標(biāo)志物之間回歸分析
3 討論
本研究目的是評(píng)估MCI患者OSA與腦脊液中Aβ42、T-tau和P-tau水平之間的相關(guān)性。結(jié)果表明,OSA嚴(yán)重程度(AHI指數(shù))與T-tau和P-tau水平呈正相關(guān),而腦脊液生物標(biāo)志物與其他睡眠參數(shù)無關(guān),且與年齡、性別、體重指數(shù)、睡眠藥物、吸煙、高血壓和心臟病等重要混雜因素?zé)o關(guān)。在本文中,44例(77.2%)OSA患者AHI≥5,33例(57.9%)患者AHI≥15。這些數(shù)值與之前使用PSG對(duì)MCI患者進(jìn)行的研究一致,并且反映了OSA患病率高于普通人群[5]。總之,這項(xiàng)研究的結(jié)果特別相關(guān),因?yàn)镸CI被認(rèn)為是AD第一個(gè)臨床階段,當(dāng)患者表現(xiàn)出與AD病理學(xué)一致的生物標(biāo)志物時(shí),表明OSA嚴(yán)重程度可能與AD長期發(fā)展相關(guān)。
最近研究表明睡眠障礙與認(rèn)知障礙和AD生物標(biāo)志物之間存在關(guān)系,本文結(jié)果與其一致。以往研究表明,在有主觀認(rèn)知障礙OSA患者中,腦脊液Tau蛋白水平與睡眠障礙之間存在顯著關(guān)系[6]。此外,Bubu等人[7]觀察到,與非OSA相比,患OSA的MCI患者T-tau和P-tau水平增加。總之,目前證據(jù)表明,OSA可能有助于神經(jīng)退行性過程發(fā)展。一些觀察結(jié)果支持睡眠中斷和慢性缺氧都會(huì)增加tau蛋白水平及其過度磷酸化的觀點(diǎn)[8-9]。然而,鑒于本研究橫截面性質(zhì),無法在這些關(guān)系中建立因果關(guān)系。因此,另一種可能性是,在MCI患者中,由于腦脊液 AD生物標(biāo)記物中反映的神經(jīng)退行性變過程,觀察到OSA增加。正如有研究所報(bào)道,藍(lán)斑(一個(gè)參與睡眠—覺醒周期控制區(qū)域)是由Tau蛋白聚集引起的早期神經(jīng)原纖維纏結(jié)形成[10]。有研究表明,膽堿能藥物對(duì)AD和非癡呆患者OSA有有益作用[11]。雖然還需要更多的研究,但本文結(jié)果為OSA和AD有共同潛在機(jī)制提供了證據(jù),促進(jìn)了對(duì)神經(jīng)退行性變相關(guān)病理生理機(jī)制的理解。
基于以往研究[12]結(jié)果,筆者假設(shè)OSA嚴(yán)重程度與較低Aβ42之間存在顯著關(guān)系。然而,本文中,PSG各參數(shù)與Aβ42之間無顯著相關(guān)性,可能原因是研究樣本的差異。在本文中觀察了一個(gè)僅由MCI患者組成的樣本,并使用PSG(OSA診斷的金標(biāo)準(zhǔn))診斷OSA。重要的是,在AD主要生物標(biāo)志物模型中,淀粉樣蛋白在早期達(dá)到穩(wěn)定,在疾病的后期將保持相對(duì)穩(wěn)定[13]。相反,Tau積累預(yù)計(jì)會(huì)在數(shù)年后開始,并在神經(jīng)退化過程前驅(qū)階段表現(xiàn)出更大增加[14]。這一觀點(diǎn)與以往對(duì)非癡呆老年人研究一致,這些研究發(fā)現(xiàn)OSA與Aβ42之間存在顯著關(guān)聯(lián),而與Tau之間的關(guān)聯(lián)較弱[15]。與AD主要生物標(biāo)志物的假設(shè)模型一致,本文中,40例(70.2%)患者為淀粉樣蛋白陽性,而T-tau和P-tau分別只有24例(42.1%)和26例(45.6%)為陽性,這表明對(duì)于大多數(shù)患者,Aβ42水平可能已經(jīng)達(dá)到峰值并保持穩(wěn)定。
總之,在MCI患者中,OSA嚴(yán)重程度(AHI指數(shù))與腦脊液中T-tau和P-tau水平相關(guān),可為OSA可能與MCI患者神經(jīng)退行性變病理生理機(jī)制有關(guān)提供了證據(jù)。
- 醫(yī)學(xué)理論與實(shí)踐的其它文章
- 3例艾滋病合并膀胱癌患者行手術(shù)治療后的護(hù)理經(jīng)驗(yàn)
- 動(dòng)物輔助干預(yù)在兒童疼痛中的應(yīng)用研究進(jìn)展
- 中國傳統(tǒng)功法干預(yù)腰椎間盤突出癥的研究進(jìn)展
- 基于“氣虛痰瘀”病機(jī)探討細(xì)胞自噬與冠心病的關(guān)系*
- 混合式教學(xué)應(yīng)用于培訓(xùn)護(hù)士突發(fā)公共衛(wèi)生事件應(yīng)急處置的效果*
- 基于CBL的半翻轉(zhuǎn)課堂教學(xué)應(yīng)用于阿克曼外科病理學(xué)線上教學(xué)中的效果

