基于癥狀管理策略的健康教育對慢性鼻竇炎伴鼻息肉患者鼻內鏡術后自護能力、自我管理效能及主觀癥狀的影響
陳娟娟 蘇穎 蔡雪花 鄭建華 葉沁雨
1廈門大學附屬成功醫院 (中國人民解放軍陸軍第七十三集團軍醫院) 眼耳鼻喉科,廈門 361000;2廈門大學附屬成功醫院 (中國人民解放軍陸軍第七十三集團軍醫院) 骨科,廈門 361000
2019年統計數據顯示,我國鼻竇炎患病率約為8%〔1〕,為耳鼻喉科常見疾病,可由鼻腔解剖結構異常(鼻中隔偏曲)、病原體感染和呼吸道變態反應三類病理生理因素共同導致〔2〕。慢性鼻竇炎以鼻塞、鼻竇對應區域脹痛、嗅覺減弱等為主要表現,長期炎癥刺激可導致局部纖維組織增生形成鼻息肉,鼻息肉可加重患者鼻塞癥狀,鼻內鏡術為臨床最常用的治療方案,圍術期需輔以有效的干預措施。常規護理下健康教育方式單一且口頭教育具有一定的局限性。基于癥狀管理策略的健康教育通過針對患者可能出現的不適癥狀制定對應干預措施,可幫助患者更好地進行癥狀管理〔3〕。田煥等〔4〕將此法用于慢性心力衰竭患者護理中,發現能提高自我護理能力和生活質量。故本研究將其應用于鼻內鏡術患者的護理中并觀察其效果,旨在探討鼻內鏡手術的最佳護理方案。
1 資料與方法
1.1 一般資料
選取2021年2月至2022年10月廈門大學附屬成功醫院 (中國人民解放軍陸軍第七十三集團軍醫院)收治的慢性鼻竇炎伴鼻息肉患者120例,應用隨機數字表法將其隨機分為對照組和觀察組,各60例。納入標準:①符合慢性鼻竇炎伴鼻息肉診斷標準〔5〕;②于中國人民解放軍陸軍七十三集團軍醫院接受鼻內鏡手術;③患者及其家屬在了解本研究流程后自愿參與。排除標準:①既往有鼻內鏡手術者;②鼻惡性腫瘤者;③存在智力問題、精神類疾病等無法接受健康教育者;④存在聽力障礙等正常溝通交流困難者。其中觀察組男37例,女23例;年齡35~58歲,平均(46.17±5.57)歲;鼻竇炎病程1~5年,平均(2.07±0.56)年;不良生活習慣:吸煙25例、飲酒17例;文化水平:初中及以下33例、中專及高中15例、大專及以上12例。對照組男35例,女25例;年齡32~59歲,平均(45.91±6.28)歲;鼻竇炎病程1~6年,平均(2.21±0.72)年;不良生活習慣:吸煙26例、飲酒19例;文化水平:初中及以下35例、中專及高中14例、大專及以上11例。兩組患者的基本資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組給予常規護理,具體為在手術前口頭為患者宣講手術流程并告知患者手術注意事項,給予常規飲食及用藥指導等。觀察組在此基礎上給予基于癥狀管理策略的健康教育,具體為:(1)成立癥狀管理健康教育小組,組內成員包括耳鼻喉頭頸外科的護士長1名,主要負責制定鼻內鏡術后癥狀管理健康教育主要方針,安排并監督管床護士實施鼻內鏡術后癥狀管理健康教育并對健康教育效果及過程中不足進行評價。耳鼻喉科主治醫師1名,主要負責對鼻內鏡術后癥狀管理健康教育方案的制定提供臨床指導意見。管床護士若干名,主要負責前期資料收集及健康教育的具體實施。(2)制定健康教育計劃:由2名管床護士以“鼻竇炎”“鼻息肉”“癥狀管理”“鼻內鏡術”“健康教育”關鍵詞在知網等文獻庫內檢索,由小組成員共同開會討論,結合既往該科臨床經驗,制定鼻內鏡術健康教育基本教育框架、確定慢性鼻竇炎伴鼻息肉患者鼻內鏡術患者常見癥狀。(3)健康教育:①咽部干痛:術前指導患者進行縮唇呼吸(具體為經鼻吸氣后將嘴唇縮緊并微微噘起呼氣4~6 s)和分流式呼吸(經口腔呼吸但呼吸的時候用舌尖輕輕抵住上顎),還可將紗布打濕后覆蓋于口唇上或。②鼻塞:指導患者進行熱水熏蒸(將自來水燒開后倒入碗或杯子中,并將碗或杯子放置于鼻子正下方)、生理鹽水洗鼻(將生理鹽水灌至洗鼻器中對準鼻腔擠出生理鹽水進行沖洗,兩邊鼻腔交替清洗直至流出生理鹽水清澈)。③術區疼痛:術后48 h內指導患者進行冷敷額部、顴骨部緩解疼痛感,術后48 h即可指導患者進行熱敷,并指導患者進行正念冥想以轉移其注意力,緩解疼痛。④鼻部出血:指導患者正確擤鼻涕方式,將一側鼻子按住后用力將另一側鼻腔中分泌物擤出,囑患者不要摳挖鼻子,并指導患者正確打噴嚏方式,具體為在打噴嚏時將口腔張大或用手指按壓迎香穴或人中穴。⑤嗅覺減退:指導患者每日使用生理鹽水洗鼻,具體方法同上文。⑥負性情緒:關心患者情緒,對于擔憂手術效果的患者,向其展示既往在我科經手術治療成功緩解鼻塞等癥狀,治愈出院患者的案例。對于認為其疾病給家庭造成負擔從而愧疚的患者,尋求患者家屬的支持與幫助,囑患者家屬陪護患者,與患者溝通。(4)延續護理:制定鼻內鏡術后行為檢查表,內容包括遵醫囑用藥情況、煙酒控制日常生活檢查控制情況、科學飲食情況,每日結束后在行為檢查表上記錄行為完成情況,醫護人員建立鼻內鏡術后患者溝通微信群,患者或家屬每日將行為檢查表反饋至群中供醫護人員督促。兩組干預時長均為1個月。
1.3 觀察指標
①自護能力:采用成年人健康自我管理能力測評量表(AHSMSRS)評估,該量表Cronbach α系數為0.93,從健康自我管理行為(14項)、健康自我管理認知(14項)和自我管理環境(10項)3個方面對患者自護能力進行評估,每個項目得分為1~5分,得分與患者的自護能力為正相關〔6〕。②自我管理效能:采用一般自我效能感量表(GSES)評估,該量表Cronbach α系數為0.87,從解決問題信心和達成目標信心兩個方面評估患者自我效能,得分與患者自我效能呈正相關〔7〕。③主觀癥狀:采用中文版鼻腔鼻竇結局測量20條(SNOT-20)評估,該量表Cronbach α系數為0.88,從鼻部癥狀 (5項)、相關癥狀(8項)、睡眠障礙(4項)、情感結局(3項)4個方面評估。每個項目得分為0~3分,得分與患者癥狀嚴重程度為正相關〔8〕。④比較兩組并發癥發生差異。
1.4 統計學分析
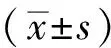
2 結果
2.1 干預前后兩組AHSMSRS得分情況比較
干預后1個月,對照組和觀察組AHSMSRS評分對比干預前均升高,且觀察組AHSMSRS評分顯著高于同一時期對照組,差異均有統計學意義(均P<0.05)。見表1。

表1 干預前后兩組AHSMSRS得分情況比較分)
2.2 干預前后自我效能比較
干預后1個月,兩組GSES得分均較干預前升高,且觀察組明顯高于相同時間對照組,差異均有統計學意義(均P<0.05),見表2。
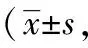
表2 干預前后自我效能對比分)
2.3 兩組主觀癥狀比較
干預后1個月,兩組SNOT-20得分均較干預前降低,且觀察組明顯低于相同時間對照組,差異均有統計學意義(均P<0.05),見表3。
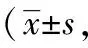
表3 兩組主觀癥狀比較分)
2.4 兩組并發癥發生情況比較
觀察組出現鼻腔嚴重出血1例(1.67%),未出現鼻竇口閉鎖;對照組出出鼻腔嚴重出血2例(3.33%),鼻竇口閉鎖1例(1.67%)兩組并發癥發生情況比較差異均無統計學意義(均P>0.05)。
3 討論
慢性鼻竇炎患者炎性細胞局部浸潤可導致鼻竇黏膜水腫、增生形成鼻息肉,鼻息肉持續增長可使鼻腔通氣空間變狹窄,影響鼻腔內氣體交換〔9-10〕。隨著微創理念進展,鼻內鏡術由于病灶清除徹底、微小創傷、手術視野清晰等優點廣泛應用于臨床,故其護理方法為臨床研究的熱點。
慢性鼻竇炎患者通常較長,鼻炎反復發作難以根治,影響患者治療信心,降低其自我效能〔11〕。且常規護理方式并未對患者自我管理能力進行引導,護理主體為護理人員而非患者,患者缺乏自我管理意識故患者自護能力不佳。而常規健康教育方式基于自身護理經驗,以用藥、飲食指導等為教育重點,向患者口頭輸送健康教育內容故教育效果不佳,疾病相關知識儲備低下故患者自我管理效能低下。本研究結果顯示,觀察組患者AHSMSRS得分、GSES得分上升幅度明顯高于對照組,這表明基于癥狀管理策略的健康教育對慢性鼻竇炎伴鼻息肉患者鼻內鏡術后自護能力、自我管理效能的提高效果更佳。分析其原因為,癥狀管理策略以患者癥狀為根本制定對應干預策略,過程中由護士一對一指導患者緩解圍術期生理(鼻塞、術區疼痛等)及心理癥狀,實踐與理論相結合的方式可促使患者更好地掌握慢性鼻竇炎伴鼻息肉患者鼻內鏡術后相關健康知識。且基于癥狀管理策略的健康教育將人文關懷理念融入護理中,在對患者進行健康教育的同時關心其負性情緒,給予正向案例引導、家庭支持等方式緩解患者負性情緒,增強其治療信心,改善其自我管理效能。
慢性鼻竇炎患者由于炎癥因子分泌及局部變態反應可引起鼻塞、鼻涕、嗅覺障礙等系列臨床癥狀,同時鼻息肉可導致鼻腔占位阻礙患者正常呼吸,嚴重影響患者日常工作及正常生活。鼻內鏡通過手術切除息肉后可到達糾正異常鼻腔解剖結構,改善鼻竇引流的目的,但既往研究顯示鼻內鏡手術無法徹底改善疾病相關癥狀,需輔以干預措施,改善手術療效〔12〕。本研究結果顯示,觀察組SNOT-20得分下降幅度高于對照組,這表明基于癥狀管理策略的健康教育可改善慢性鼻竇炎伴鼻息肉患者臨床癥狀。分析其原因為基于癥狀管理策略的健康教育通過前期檢索文獻并結合臨床經驗確定慢性鼻竇炎伴鼻息肉鼻內鏡手術患者臨床癥狀,并通過循證依據教授患者有效干預措施從而有效改善患者臨床癥狀〔13〕。同時基于癥狀管理策略與患者共同制定行為檢查表,通過糾正患者日常生活行為改善患者臨床癥狀。同時本研究結果還發現兩組并發癥發生情況并無明顯差異,可能與本研究樣本量偏少相關。
綜上所述,基于癥狀管理策略的健康教育可提高慢性鼻竇炎伴鼻息肉患者的自護能力及自我管理效能,減輕其臨床癥狀。
利益沖突所有作者均聲明不存在利益沖突

