基于DEA-Malmquist指數的J省基層醫療衛生資源配置效率研究
肖馨怡,陳雙慧,吳海波
江西中醫藥大學經濟與管理學院,江西 南昌 330004
為深化基層醫療衛生機構的網底功能,國務院印發的《“十四五”城鄉社區服務體系建設規劃》明確指出,要堅持以人民健康為中心,推動城鄉社區基層醫療衛生服務體系的高質量發展[1]。基于此,在相關政策支持下,基層醫療衛生機構發展成效顯著[2-3]。但發展過程中諸如醫療資源總量不足、人員結構不合理、服務能力薄弱等[4-5]問題仍然較為突出,亟待解決。為此,本文運用DEA-Malmquist指數模型對J省基層醫療衛生資源配置效率進行分析,以期為政府提高基層醫療衛生資源配置效率提供參考。
1 資料與方法
1.1 數據來源
J省是一個位居我國的東南部地區且經濟總量僅為32 074.7億的欠發達省份[6]。有關J省基層醫療衛生資源配置的相關數據主要來源于現場調查(包括省財政廳、衛生健康委等)以及2013—2022年J省統計年鑒。主要包括近10年的衛生機構數、床位數、衛生技術人員數、全科醫生數、醫療耗材、病床使用率、出院人數等。此外,需要說明的是,本文所指的基層醫療衛生機構僅涵蓋城市社區及鄉鎮衛生院,不包括村衛生室等。
1.2 研究方法
1.2.1 DEA-BCC模型 DEA-BCC模型是DEA法中的一種,主要應用于DMU處于變動規模報酬的情況下,以衡量純技術和規模效率為主[7]。由于本文不確定城市社區和鄉鎮衛生院的規模效益是否固定,因此,選用BCC模型來對J省基層醫療衛生資源的投入與產出效率進行綜合評價,其中,決策單元DMU的效率值在0與1之間波動,當效率值等于1時,表示DEA有效,否則為無效。
1.2.2 DEA-Malmquist指數模型 DEA-Malmquist模型主要反映決策單元在不同時期生產率的變化情況,具體由全要素生產率(Total Factor Productivity, TFP)體現,同時,全要素生產率又可以分解為技術效率(Technical Efficiency Change, EC)和技術進步(Technical Progress Change, TC),技術效率進一步分解為純技術效率(Pure Technical Efficiency, PTE)和規模效率(Scale Efficiency, SE),因此,該模型對應公式可以表示為Malmquist TFP=TC*PTE*SE。若TFP>1意味著從t期到t+1期時生產率增長;TPF=1,意味著生產率不變,反之表示生產率在減少[8]。
1.3 指標選取
投入產出指標的選取主要遵循相關性、可比性、全面性等原則[9],采用文獻優選法,即在全面了解相關研究投入、產出指標選取情況的前提下,確定本研究的投入產出指標[10]。基于此,城市社區和鄉鎮衛生院的投入指標主要從人、財、物的角度考慮。人力資源投入方面,選擇衛生技術人員數和全科醫生指標[11];物力資源投入方面,選用醫療機構數和床位數[12];資金投入方面,選用醫療耗材和人均醫療衛生支出[13]。產出指標則從社會產出和醫院產出著手,社會產出角度,選用出院人數[14];醫院產出角度選用病床使用率[15]。綜上所述,基層醫療衛生機構的投入、產出指標見表1。

表1 基層醫療衛生機構投入與產出指標
2 結果
2.1 J省基層醫療機構投入與產出分析
2013—2022年J省基層醫療資源投入情況總體呈現逐漸增加的態勢,其中人力資源投入以年均2.1%的增速上升;物力資源投入方面,衛生機構數變化幅度不大,基本維持在1 670個上下波動,反觀床位數上升幅度明顯,10年間,增長了29.57%;資金投入方面,在科技賦能醫療的背景下,醫療耗材與人均醫療衛生支出達到了新高,分別為66 166.79萬元和24.86萬元/人,見圖1。2013—2022年J省基層醫療衛生資源的產出情況與投入情況存在一定差距,出院人數由2013年的2 307 997人降至2022年的1 497 124人,年均降低3.51%;同樣,病床使用率于2022年達至最低值22.28%。見圖2。
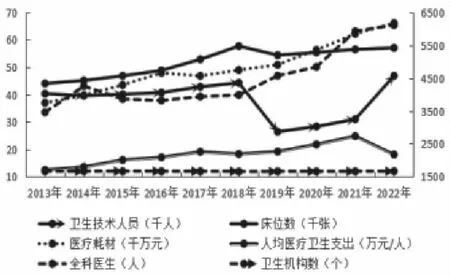
圖1 2013—2022年J省基層醫療資源投入情況
2.2 J省基醫療衛生資源配置效率DEA結果分析
為了進一步厘清J省近10年基層醫療衛生資源的配置效率情況,本文主要劃分為城市社區和鄉鎮衛生院兩方面展開探析。
2.2.1 城市社區衛生資源配置效率分析 2013—2022年J省城市社區衛生資源配置效率情況如表2 所示。根據表2可知,2013—2017年城市社區的醫療服務產出為DEA強有效,即規模報酬不變,資源配置合理;2018—2022年為非DEA有效,表現為規模報酬遞增。總體來說,純技術效率與規模效率相對較高,為0.944和0.865,然而綜合效率相較之下略顯低下,僅為0.795,不到0.8,對比分析非DEA有效的各年份,均為純技術效率顯著高于規模效率,因此導致綜合效率不高的最大因素為規模效率,說明在一定制度與管理水平下,實際城市社區規模與最優生產規模之間還存在較大差距,有待進一步完善。
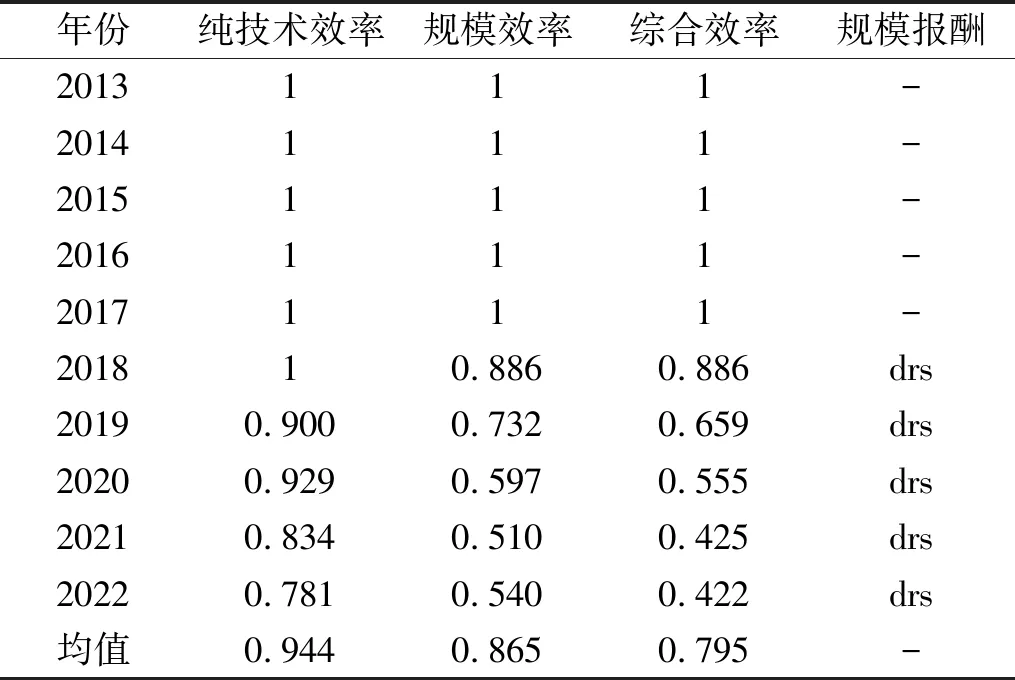
表2 2013—2022年J省城市社區衛生資源的DEA效率情況
2.2.2 鄉鎮衛生院衛生資源配置效率分析 2013—2022年J省鄉鎮衛生院衛生資源配置效率情況如表3 所示。由表3可知,除了2013、2017和2019年為DEA強有效,剩余年份均為非DEA有效且對應規模報酬遞增。整體來說,鄉鎮衛生院近10年的衛生資源配置效率較高,達到了0.903,意味著有90.3%的投入醫療衛生資源得到了有效運用,剩余9.7%的資源被浪費,對產出不發揮作用。通過分解綜合效率各部分可以發現,純技術效率和規模效率相對較高,為0.999和0.903,但是拉低綜合效率水平的重要因素仍為規模效率。
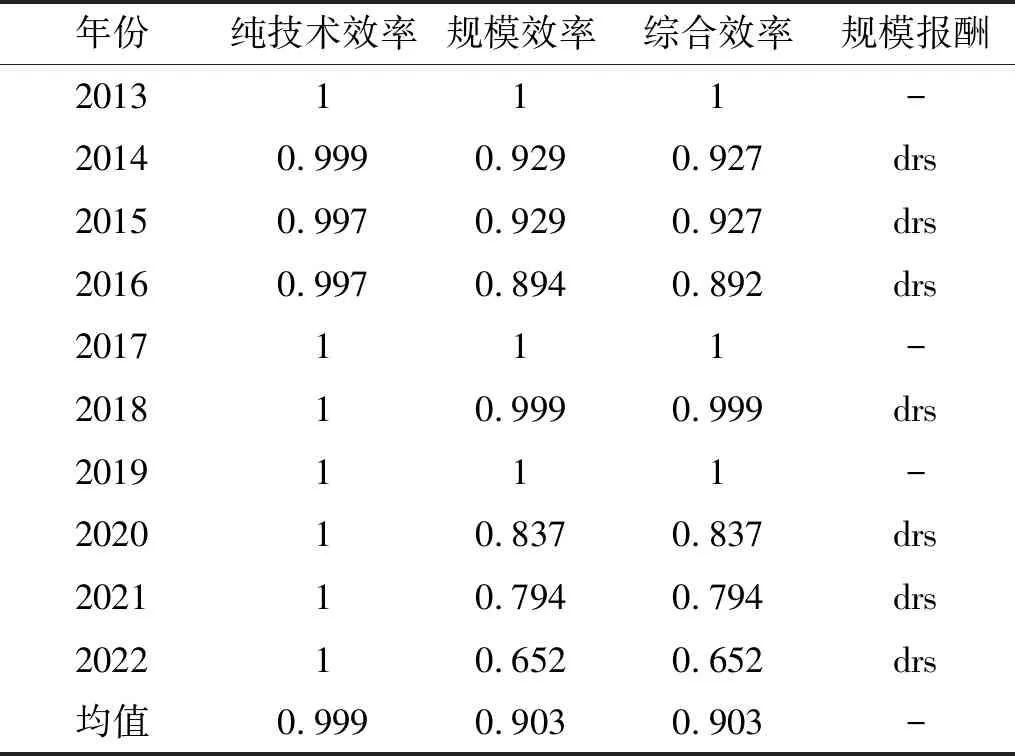
表3 2013—2022年J省鄉鎮衛生院衛生資源的DEA效率情況
2.2.3 基層醫療衛生資源投入冗余與產出不足分析 為了進一步分析2013—2022年J省基層醫療衛生機構的投入產出情況,本文引入投入冗余率和產出不足率展開探究。據表4所示,近10年J省基層醫療衛生資源的總體冗余率為4.35%,整體不足率為4.51%,相差甚微。但從不同衛生機構來看,鄉鎮衛生院的投入冗余率(3.39%)明顯高于城市社區(2.66%),以全科醫生和醫療耗材的冗余程度最為突出,年均冗余率達到9.51%和9.76%。而鄉鎮衛生院的產出不足率(2.62%)卻低于城市社區(6.41%),均由病床使用率體現。此外,通過橫向對比可以發現,近兩年的投入冗余程度較高,分別為9.20%、8.66%,且均由鄉鎮衛生院的全科醫生和醫療耗材指標拉高了整體冗余程度,這與縱向對比結果保持一致。同時,產出不足程度也以2021和2022年最為顯著,高達14.1%和14.55%。
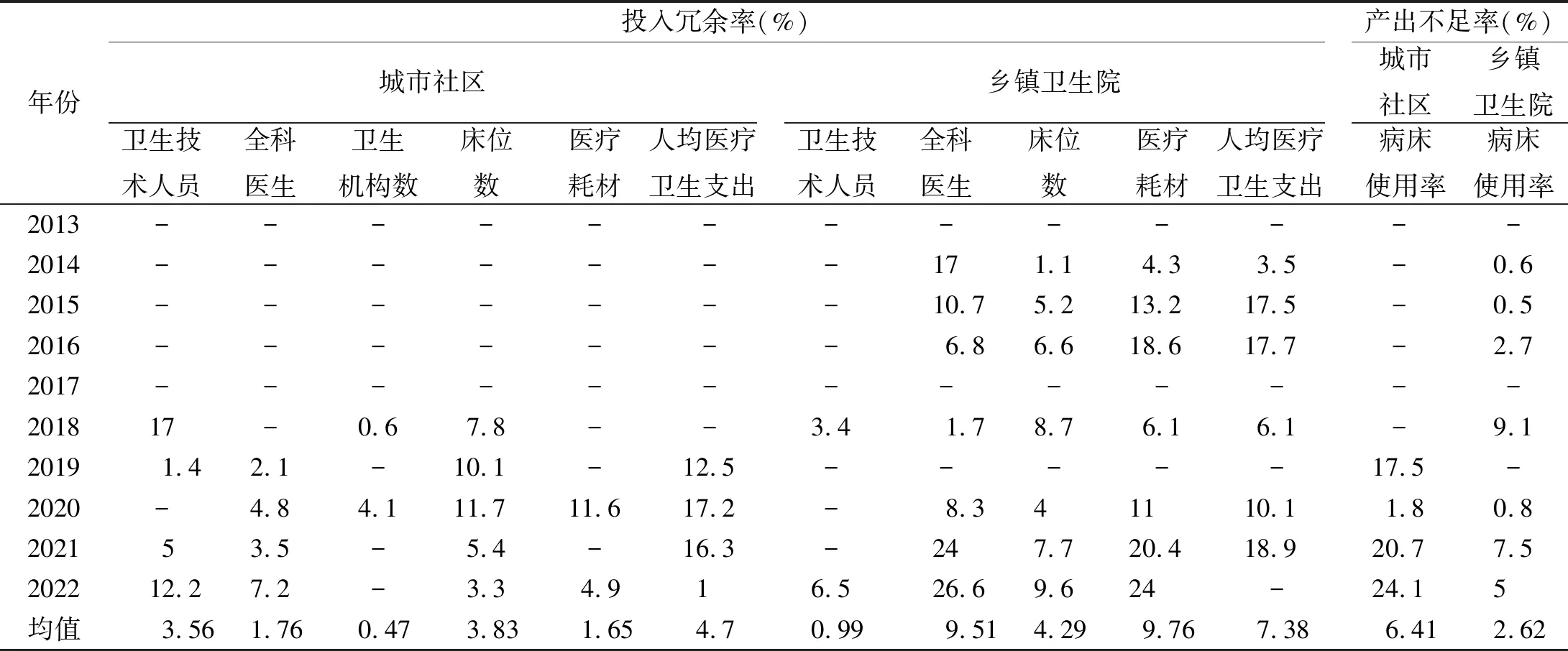
表4 2013—2022年J省基層醫療衛生機構投入冗余和產出不足情況
2.3 Malmquist-DEA模型分析
2.3.1 Malmquist指數時間維度 2013—2022年,J省基層醫療機構全要素生產率均值為0.915,即基層衛生資源年均下降近8.5%。除了2014—2015年全要素生產率大于1,剩余年份均呈現下降趨勢。分解來看,綜合技術效率、純技術效率和規模效率恒等于1,只有技術進步指數發生變動,因此,對全要素生產率指數變動起主要作用的是技術進步指數變動。見表5。
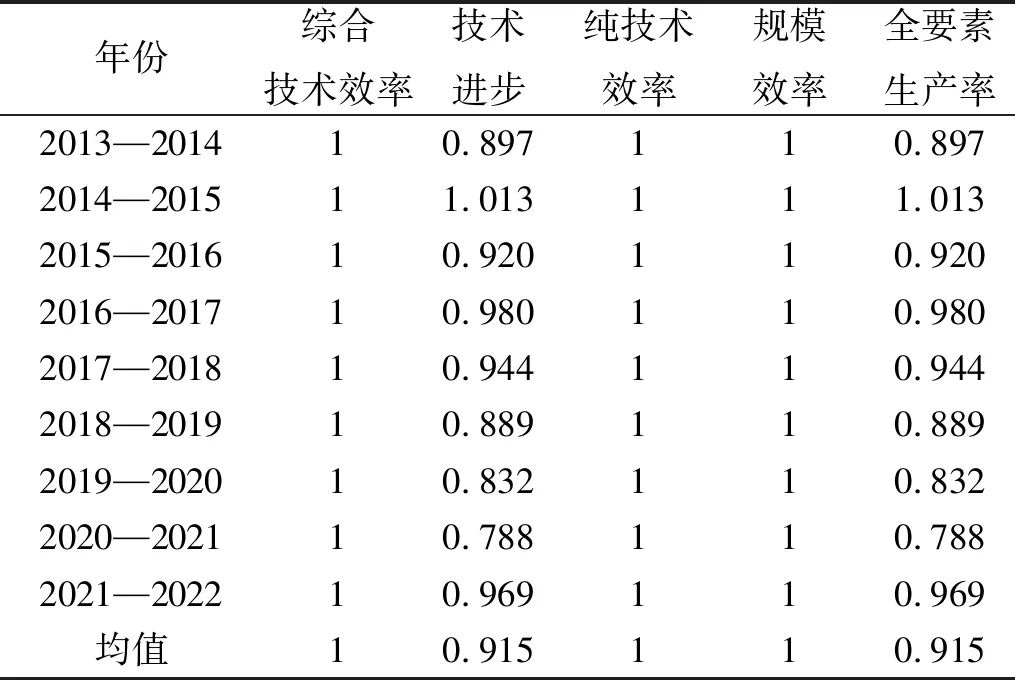
表5 2013—2022年J省基層衛生資源Malmquist指數時間維度變動趨勢
2.3.2 Malmquist指數空間維度 2013—2022年J省兩類基層醫療機構的全要素生產率均小于1,表明J省的城市社區和鄉鎮衛生院存在不同程度的衛生服務供給效率下降的趨勢,其中城市社區的降幅最大,達9.6%。從全省均值來看,僅技術進步指標存在變化浮動且對應值小于1,這說明技術進步減緩是約束基層衛生機構供給效率增長的主要因素。因此,J省基層醫療機構需增強技術水平,促進技術進步指標的上升。見表6。
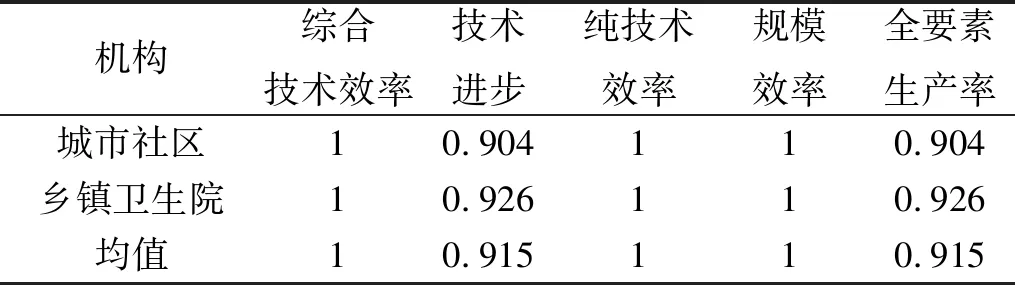
表6 2013—2022年J省基層衛生資源Malmquist指數空間維度變動趨勢
3 討論與建議
3.1 討論
3.1.1 基層醫療機構整體效率水平較好,不同機構間仍存一定差距 研究結果顯示,2013—2022年J省基層醫療機構的綜合效率均值達到了0.831,即基層衛生資源配置效率較高。但在城市社區和鄉鎮衛生院之間的配置效率水平差距略大,城市社區的綜合效率0.795,而鄉鎮衛生院為0.903,兩者相差了十多個百分點,這主要是由城市社區規模效率不足導致的,結合J省基層醫療機構的現狀可以發現,城市社區在醫療人員、醫療耗材、醫療設備等方面遠不如鄉鎮衛生院完善。此外,與城市綜合醫院相比,城市社區的就診率也較低[16],使得城市社區的規模較小。因此,J省政府在制定衛生資源規劃時,應適當擴大城市社區規模,提高其綜合效率水平,以減弱綜合醫院的虹吸效應,促進不同基層醫療機構間的協調發展。
3.1.2 基層醫療衛生機構投入冗余現象普遍 根據上述研究結果,投入冗余和產出不足問題突出。2013—2022年間,基層醫療資源配置效率僅2013和2017年DEA強有效,剩余年份均有不同程度的冗余和不足,其中全科醫生和醫療耗材方面的投入冗余現象最為普遍,最高達到了26.6%、24%。據相關實踐表明[17],基層醫療衛生機構受限于自身醫療服務水平,多數患者并不滿足于基層醫療服務,使得城市社區、鄉鎮衛生院等出現醫療資源過剩的問題,進而造成了更多成本投入換來更多醫療資源浪費的后果。從另一個角度來說,隨著J省分級診療制度等政策的實行,優質醫療資源逐漸向基層一線傾斜,同時配套薪酬激勵制度等,提高了醫護人員流入基層醫療機構的積極性,使得基層醫療衛生資源總量逐步增加,但資源的產出程度跟不上資源投入程度,從而出現了投入冗余問題。
3.1.3 受技術進步影響,基層衛生機構全要素生產率呈現下降趨勢 縱觀Malmquist指數結果的時間空間維度,J省2013—2022年全要素生產率均整體呈現下降趨勢,且與技術進步的變化趨勢具有高度協同性,表明技術進步的滯緩抑制了全要素生產率的提升。究其原因,基層醫療衛生機構資金預算有限,大型醫療設備成本之高,加之大醫院對基層衛生機構虹吸效應日益凸顯,造成基層機構設備不足且更新緩慢,醫療人員服務能力低下等問題。另外,基層醫療機構信息化技術水平較低,不同醫療機構間各系統條塊分割,系統互通不暢,加大了“互聯網+”服務的開展難度[18]。
3.2 建議
3.2.1 合理規劃衛生資源,縮小基層醫療機構間差距 結合J省實際情況,政府在下一階段制定衛生規劃時,可從綜合人口、地區特點、機構規模、醫療服務半徑及需求等方面考慮,優化衛生資源管理結構,提高資源配置效率。除此之外,還需加大政府投入力度,針對不同地區與不同類型的基層醫療機構,政府可建立一套穩健的投入機制[19],并結合精細化管理適當擴大或縮小機構規模,以此彌補基層醫療機構間的差距,達到產出最大化。
3.2.2 堅持基層醫療資源配置的供給側結構性改革 依據上述投入產出情況的分析結果可知,造成J省基層醫療衛生資源配置非DEA有效的重要原因之一為衛生資源投入冗余問題突出。因此,重組衛生資源,堅持基層醫療資源配置的供給側結構性改革來提高資源配置效率可謂迫在眉睫。一方面,針對人力資源投入冗余的情況,定期開展衛技人員的專業技能培訓,同時吸納高層次衛生人才并適時縮減基層醫療機構的象征性職位,發揮衛生人力資源的最大效益。另一方面,針對衛生機構數、床位數等物力資源投入冗余的情況,可通過重組、合并等方式,減少閑置資源并淘汰落后資源,依托基層醫療衛生資源的二次配置,刺激新的衛生服務需求,拉動產出效率的大幅度提升[20]。此外,針對醫療耗材等的資金投入冗余情況,考慮加強相關衛生材料的監督與管控,采取使用登記制度確定相關費用支出走向,提高衛生資金投入的利用效率。
3.2.3 增強基層醫療機構建設,加快技術進步 促進基層醫療機構技術進步,一是要加強醫療設施設備建設。對預算不足的機構,政府可適當增加撥款或以專項基金的形式改善其基礎設施。二是要推進基層醫療衛生人才隊伍建設。在引進優質醫技人才、組織衛技人員定期培訓考核的基礎上,可依托醫聯體制度落實醫療技術的雙向流通,開展對口支援等[21],不斷提升基層醫療技術水平。三是要鞏固基層醫療機構的信息化建設。可引入“互聯網+”信息平臺,并與上級醫療機構之間建立一體化的信息系統;同時,還可制定規范化的醫療信息技術標準,打破信息孤島,實現不同機構間系統的互通,以此提高信息技術水平,從而加快基層醫療機構的技術進步[22]。
利益沖突無

