鋰增強治療對難治性老年抑郁障礙患者腎功能的影響
李博 原搏
鋰增強治療指抗抑郁藥單藥治療失敗后聯用鋰劑,目前已成為難治性抑郁障礙的一線療法,且療效顯著[1]。但鋰幾乎完全通過腎臟排泄,有必要定期監測血清鋰水平以避免嚴重的鋰中毒,以及可能導致急性腎損傷等危及生命的后果[2]。隨著年齡增長腎小球濾過率會逐漸下降,因此老年難治性抑郁障礙患者鋰增強治療安全性需要重視[3]。為降低鋰中毒風險,既往研究通過增強對藥物相互之間潛在作用的認識、頻繁的實驗室檢測、加強患者用藥指導以及副作用等方面提供了一定路徑[4-5]。而鋰增強治療的腎臟毒性方面,既往研究大多集中于雙相情感障礙患者中,并未形成一致的意見,且缺乏鋰增強治療對不同年齡段難治性抑郁障礙患者腎功能影響的相關證據[6]。本研究分析鋰增強治療前后老年和非老年難治性抑郁障礙患者估算腎小球濾過率(eGFR)變化,并分析影響腎功能的因素。
1 資料與方法
1.1 臨床資料 選取2021年1月至2022年12月麗水市第二人民醫院難治性抑郁障礙患者305例。納入標準:①符合疾病和有關健康問題的國際統計分類(ICD-10)中關于抑郁障礙的診斷標準;②使用≥2種化學結構不同的抗抑郁藥物足量、足療程治療后效果甚微或無效者[7];③年齡≥18歲;④聯合潛在腎毒性或對血清鋰水平有影響的藥物治療時必須穩定使用(鋰增強治療開始后無新增藥物或改變劑量)。排除標準:①嚴重腎功能不全;②慢性腎臟病;③因另一種軀體或精神疾病、癡呆癥或其他因素而導致的抑郁綜合征;④反社會型人格障礙;⑤非住院治療者。入選患者中,男122例,女183例;老年(≥60歲)63例,非老年(<60歲)242例。本研究經醫院倫理委員會批準,患者及家屬均簽署知情同意書。
1.2 方法 (1)收集資料:包括年齡、性別、體質量指數、是否糖尿病、是否高血壓、是否聯用可能影響血清鋰水平的藥物(髓袢類利尿劑、噻嗪類利尿藥、甲基黃嘌呤、血管緊張素受體阻滯劑以及血管緊張素轉化酶抑制劑)、是否聯用腎毒性藥物(布洛芬、依那普利、托吡酯、美沙拉秦);對Charlson合并癥指數(CCI)進行評估,包含17大類19種疾病,結合ICD-10分別賦予1分、2分、3分、6分,得分越高合并癥情況越不樂觀[8]。(2)鋰增強治療方法:所有患者均接受個性化劑量的碳酸鋰(湖南千金湘江藥業股份有限公司生產)治療,根據患者個體血清鋰水平動態調整劑量,非老年患者治療濃度達0.50~0.80 mmol/L,老年患者達0.40~0.80 mmol/L,足夠的治療濃度定義為老年患者血清鋰水平≥0.40 mmol/L,非老年≥0.50 mmol/L,持續至少2周[9]。根據國際指南的建議,老年患者的毒性血清鋰水平上限設定為1.20 mmol/L,非老年患者上限設定為1.50 mmol/L[10]。(3)鋰增強治療前后腎功能評估:患者開始鋰增強治療前以及治療后采用醫院檢驗科標準化實驗室方法測量的血肌酐水平,治療后監測1次/周,記錄6周內患者血肌酐水平變化,并根據慢性腎臟病流行病合作組方程計算出eGFR,其中男性:血肌酐≤0.90 mg/dL時,eGFR=142×(血肌酐/0.90)-0.302×0.994年齡;血肌酐>0.90 mg/dL時,eGFR=142×(血肌酐/0.90)-1.200×0.994年齡。女性:血肌酐≤0.70 mg/dL時,eGFR=144×(血肌酐/0.70)-0.241×0.994年齡;血肌酐>0.70 mg/dL時,eGFR=144×(血肌酐/0.70)-1.200×0.994年齡[11]。急性腎損傷定義為鋰增強治療期間血肌酐水平比基線值增高≥1.5倍或增高>0.30 mg/dL[12]。觀察老年與非老年患者鋰增強治療過程中的腎功能變化及鋰中毒情況。
1.3 統計學方法 采用SPSS 26.0統計軟件。計量資料采用(±s)表示,組間比較采用t檢驗,組內不同時間點的腎功能變化采用重復測量的方差分析,并用GraphPad Prism軟件對數據進行可視化處理;采用廣義估計方程分析鋰增強治療后腎功能變化的影響因素。P<0.05為差異有統計學意義。
2 結果
2.1 老年與非老年患者一般情況 見表1。
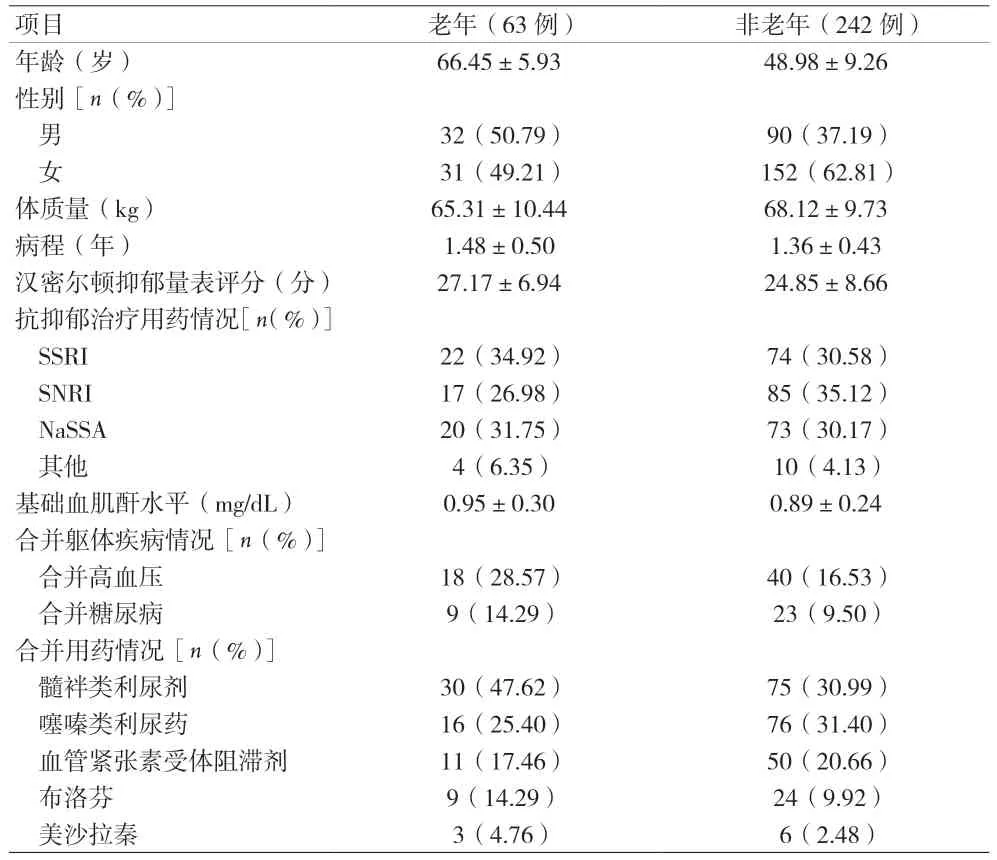
表1 老年與非老年患者的一般情況
2.2 老年與非老年患者鋰增強治療過程中腎功能變化及鋰中毒情況 鋰增強治療前老年患者eGFR為(80.23±9.87)mL/(min·1.73m2),非老年患者eGFR為(96.78±5.21)mL/(min·1.73m2),兩組差異有統計學意義(P<0.05);老年與非老年組鋰增強治療過程中eGFR變化均比較明顯(P<0.05);鋰增強治療過程中eGFR變化見圖1。老年組患者中有5例治療期間血清鋰水平高于治療濃度,該5例患者鋰劑量(1.37±0.40)g/d,血清鋰水平(1.14±0.46)mmol/L,血肌酐水平(1.32±0.50)mg/dL。有2例出現急性腎損傷,其中1例患者年齡83歲,血肌酐從鋰增強治療前的0.82 mg/dL持續上升至治療后1周的1.28 mg/dL,eGFR從70.93 mL/(min·1.73m2)持續下降至41.57 mL/(min·1.73m2),鋰治療劑量為1.25 g/d,監測到最高血清鋰水平為1.52 mmol/L,超過毒性血清鋰水平上限;另1例患者年齡80歲,血肌酐從鋰增強治療前的0.90 mg/dL持續上升至治療后2周的2.93 mg/dL,eGFR從63.83 mL/(min·1.73m2)持續下降至15.48 mL/(min·1.73m2),其初始鋰劑量為1.5 g/d,治療5 d增加至1.75 g/d,監測到的最高血清鋰水平為2.00 mmol/L,超過毒性血清鋰水平上限。上述2例患者均出現惡心、頭暈、震顫的鋰中毒癥狀,經靜脈補液治療后完全康復,無需急性透析;其余3例患者未觀察到明顯的鋰中毒癥狀。
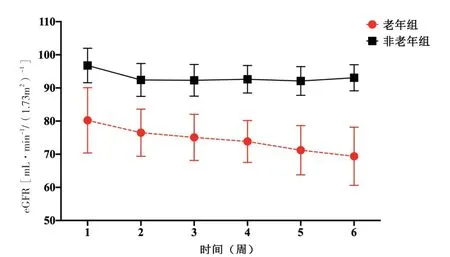
圖1 老年與非老年患者鋰增強治療過程中eGFR變化
2.3 影響鋰增強治療后腎功能變化的單因素分析 老年、女性、聯用腎毒性藥物、CCI得分高及血清鋰水平高與鋰增強治療后腎功能變化有關(P<0.05)。見表2。
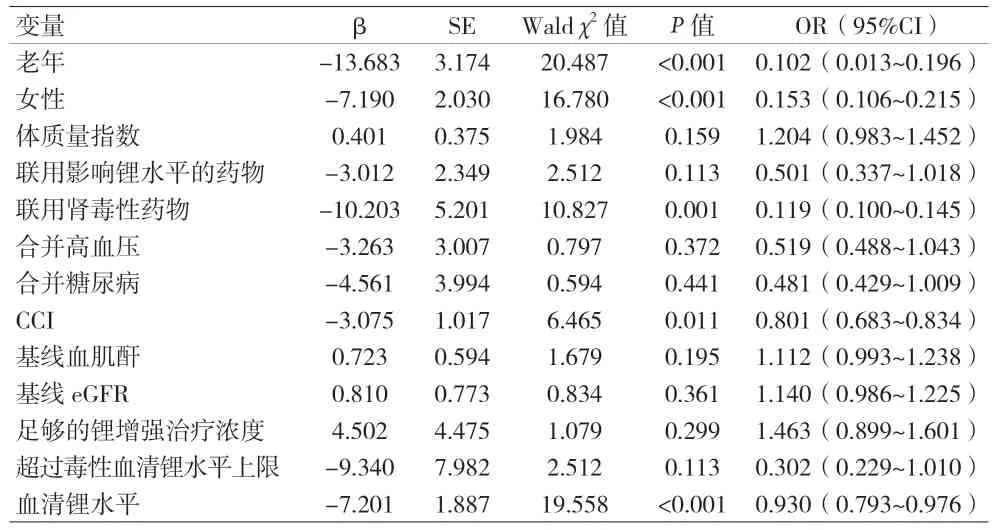
表2 影響鋰增強治療后腎功能變化的單因素分析
2.4 影響鋰增強治療后腎功能變化的多因素分析 老年、女性、CCI得分高以及血清鋰水平高是鋰增強治療后腎功能降低的獨立影響因素(P<0.05)。見表3。
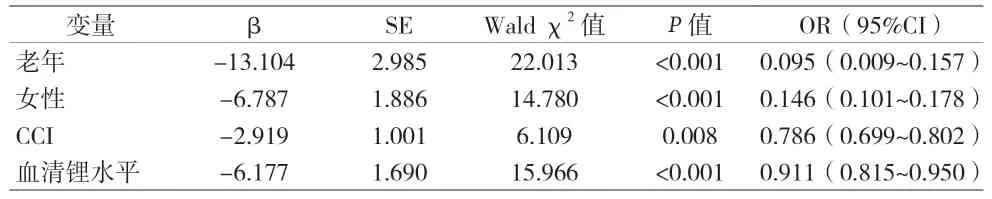
表3 影響鋰增強治療后腎功能變化的多因素分析
3 討論
既往研究均對鋰的長期使用進行監測,但未報告鋰增強治療對腎功能的急性影響[13-14]。PAHWA等[15]研究表明,長期使用鋰治療與急性腎損傷或慢性腎臟病間無明確的關聯,且繼續鋰治療者與停藥者的慢性腎臟病進展無明顯差異。但一項Meta分析發現鋰治療患者腎損傷的風險是非鋰治療患者的2倍,且與鋰治療時間存在相關性,年齡越大腎損傷的風險越高[6]。本研究結果顯示,兩組eGFR均顯著下降,表明鋰增強治療可對難治性抑郁障礙患者腎功能造成急性影響,且老年組患者基線以及之后幾周的eGFR均比非老年組患者低,可能與腎功能儲備會隨著年齡增長而逐漸降低有關。老年組患者中有2例出現急性腎損傷,且均超過毒性血清鋰水平上限,得益于及時發現并靜脈補液治療后完全康復。本研究結果表明,相對于非老年難治性抑郁障礙患者,老年患者采用鋰增強治療后腎功能更容易變化,且老年是鋰增強治療后腎功能降低的獨立影響因素(P<0.05)。REJ等[16]研究也發現應用鋰治療會增加老年人腎功能下降風險,可能與eGFR隨著年齡的增長而自然下降以及腎臟補償能力降低有關。本研究結果顯示,相對于男性難治性抑郁障礙患者,女性患者采用鋰增強治療后腎功能更容易變化,且女性是鋰增強治療后腎功能降低的獨立影響因素(P<0.05),與HAYES等[17]研究結果一致。本研究中女性難治性抑郁障礙患者中位年齡為51歲,女性患者鋰增強治療后腎功能降低風險更大,可能與圍絕經期或絕經期雌激素水平降低有關,心血管保護減少,更易導致血管內皮細胞損傷,而血管內皮細胞損傷又可誘發早期腎功能受損[18]。本研究顯示,CCI得分高是鋰增強治療后腎功能降低的獨立影響因素(P<0.05),通過CCI可衡量患者合并癥負擔,各種基礎疾病負擔越重患者鋰增強治療期間更易對腎功能造成急性影響。
目前,鋰增強治療后腎功能下降是否主要發生在血清鋰水平較高的患者中有待證實。有研究發現,1次血清鋰水平>1.00 mmol/L的事件就足以導致3個月內eGFR顯著下降[19]。本研究結果發現,血清鋰水平高是鋰增強治療后腎功能降低的獨立影響因素,可能與鋰本身的腎毒性有關,但目前對于血清鋰水平與潛在腎臟不良事件的直接或間接機制尚未完全明確。本研究中,毒性血清鋰水平分別為1.52 mmol/L、2.0 mmol/L的2例患者出現急性腎損傷,表明保持低但充足的血清鋰水平對安全治療至關重要。但由于鋰的治療窗口時間短,第1劑出現毒性血清鋰水平的風險較高。本研究老年組中5例治療期間血清鋰水平高于治療濃度,凸顯緩慢調整鋰治療劑量的重要性。因監測頻率較高,所有中毒患者均能迅速發現并立即治療,并未造成更為嚴重后果。建議鋰增強治療后1~2周進行腎功能檢測,特別是老年、女性、CCI得分高以及血清鋰水平高的患者,需重點關注。
綜上所述,老年、女性、CCI得分高以及血清鋰水平高的難治性抑郁障礙患者在鋰增強治療期間發生急性腎功能損傷風險可能更高,建議臨床醫師在鋰增強治療期間密切關注符合上述特征的難治性抑郁障礙患者,加強用藥及腎功能長期監測,并提供更早的干預,以降低鋰增強治療對腎功能的影響。

