UBE術后引流量的相關因素分析
樓鈺晗 何澤偉 張先鵬 戴鑫威 杜文喜
近年來,單側雙通道內鏡技術(UBE)在臨床中逐漸開展并得到普及。尤其在治療腰椎椎管狹窄癥,UBE與其他腰椎微創手術相比,具有術野開闊、雙通道操作靈活,減壓范圍大等優勢[1]。脊柱手術部位較深且毗鄰脊髓神經,腰椎管狹窄患者椎管外炎性增生血管較正常椎管更為密集,更易發生出血[2]。目前UBE手術與出血常見并發癥為術后硬膜外血腫,硬膜外血腫可能會導致神經癥狀加重甚至造成癱瘓等不可逆神經系統損傷。且血腫局部瘢痕激化,不利于術后恢復。為防治術后硬膜外血腫,常規會在術中放置引流管。本研究探討UBE術后引流量的相關因素,為防治UBE術后并發癥、預防術后失血提供依據。
1 資料與方法
1.1 臨床資料 2022年1月至2022年11月浙江省中醫院腰椎椎管狹窄癥患者60例。納入標準:①確診腰椎椎管狹窄,且伴有神經壓迫及下肢放射痛、麻木或乏力;②術前經討論手術方案為單節段且無需置入融合器;③經過嚴格保守治療3個月以上效果差,影響工作或日常生活。排除標準:①由于骨折、腰椎滑脫/不穩、脊柱結核/腫瘤等疾病引起的腰部疼痛;②合并其他嚴重全身系統疾病;③妊娠期或哺乳期婦女;④臨床出現腰椎管狹窄導致排尿障礙者。60例患者術后引流量,以引流量中位數(50 mL)為界值,分為高引流量組30例和低引流量組30例。
1.2 手術方法 患者全身麻醉后取俯臥位,C型臂X線機透視下定位手術節段椎間隙、關節突內側壁、手術節段椎間隙上終板平行線,以確定孔鏡進針點,常規消毒、鋪巾。于腰部后方上關節突內側壁與椎體下終板平行線交叉點之上、下各1.5 cm處作為椎間孔鏡之進針點,插入導針,C型臂X線機透視見導針頭于上椎板下緣處定位準確,做皮膚切口,長約1.0 cm,切開皮膚、皮下組織、筋膜層,順導針插入套管,逐步擴大,建立觀察通道、操作通道。削除部分上椎板,切除部分黃韌帶,行椎管擴大成形,按照標準UBE流程,不做過多剝離、燒灼軟組織,進行多裂肌肌間隙造腔。予鏡下行椎間盤突出摘除及射頻消融,分離瘢痕組織,見神經根管肩上腋下暴露明顯,標準有效擴大成形神經根管。如有明顯突出的髓核組織,則射頻消融及鉗夾清除增生的韌帶及瘢痕組織,松解脊髓及粘連神經根。見椎管及神經根管擴大,神經根松解,硬膜囊搏動良好后,撤除工作管道,放置負壓引流管1根,逐層縫合傷口。改平臥位。術后引流均采用負壓引流,保持引流管引流通暢,術后24 h引流量<10 mL時拔除引流管。兩組患者均臥床24 h,24 h后在康復師指導下佩戴定制的支具下床康復鍛煉。
1.3 觀察指標 比較兩組患者性別、年齡、手術節段、高血壓病史、糖尿病史、身體質量指數(BMI)、長期抗凝藥物治療史、骨質疏松病史(t<2.5)。對于長期使用抗凝藥物的患者,如服用華法林等藥物的患者,術前停藥5 d,并予低分子肝素制劑橋接治療,肝素在術前12~24 h停藥。
1.4 統計學方法 采用SPSS 25.0 統計軟件。計量資料以(±s)表示,用t檢驗;計數資料用χ2檢驗;多因素分析用Logistic回歸模型分析。P<0.05為差異有統計學意義。
2 結果
2.1 單因素分析 高引流組與低引流量組,兩組患者手術節段(L4~5、L5~S1)、是否合并高血壓病史、是否肥胖(BMI≥27)比較,差異有統計學意義(P<0.05)。見表1。
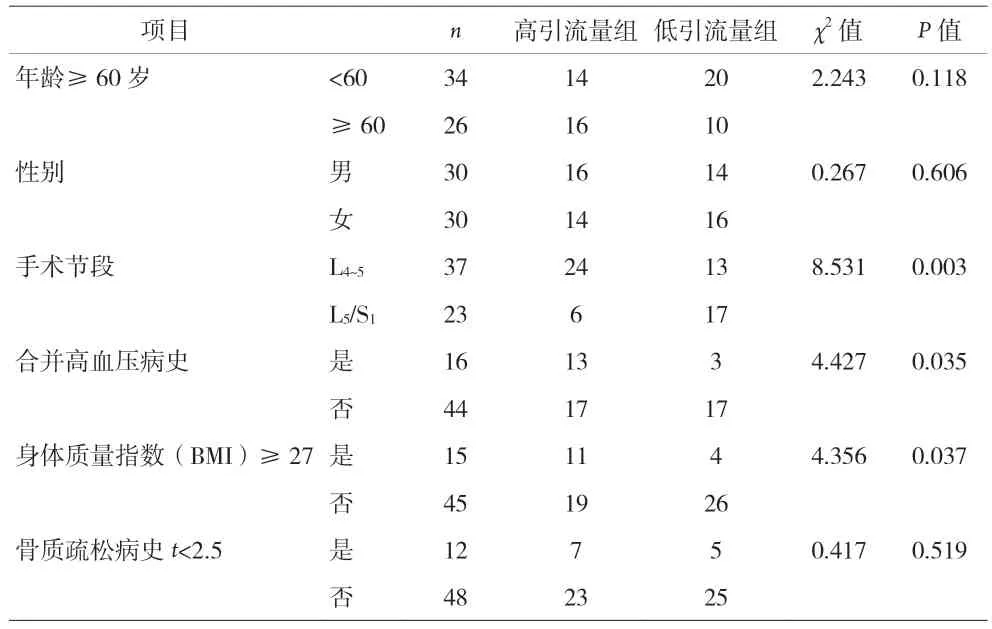
表1 UBE術后引流量單因素分析(n)
2.2 多因素Logistic回歸分析 手術節段為L4~5(P=0.017)、BMI≥27(P=0.047)、高血壓病史(P=0.040)與術后引流量增加顯著相關。見表2。
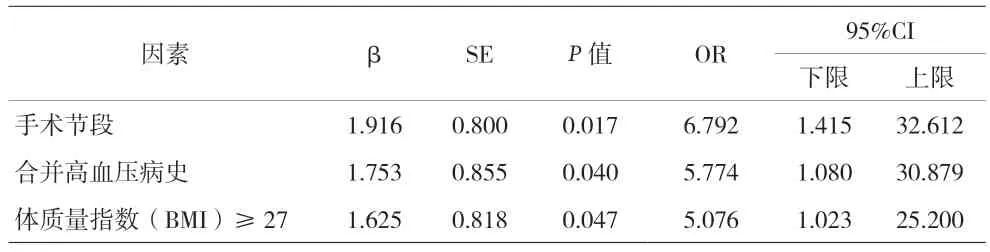
表2 影響UBE術后引流量增加的Logistic回歸分析
3 討論
腰椎管狹窄癥是中老年人常見的骨科疾病之一[3],人口老齡化趨勢下,腰椎管狹窄癥在世界范圍內均有較高的發病率。研究表明,日本人腰椎管狹窄癥發病率約為9.3%[4]。治療腰椎管狹窄癥有多種手術方式,其中UBE治療腰椎管狹窄癥療效顯著,臨床成功率高[5]。隨著UBE手術技術的發展,目前UBE術式已廣泛應用于腰椎管狹窄癥的手術治療。雖然脊柱微創手術的技術優化與止血流程已趨于成熟,但由于腰椎本身的解剖構造及UBE術式會出現椎管靜脈叢出血及脊椎骨創面出血,圍術期失血量仍較多。通過總結手術經驗,發現術中血壓波動會影響出血量及手術時間。硬膜外血腫是脊椎手術術后可能發生的嚴重并發癥,發生硬膜外血腫的主要原因是術后持續出血和引流不暢[6]。術后產生的血腫可壓迫脊髓或神經根,導致出現神經系統相關并發癥,患者癥狀反復甚至加重,若未及時治療,可能會出現不可逆的神經損傷甚至死亡[7]。
腰椎管狹窄癥常見于中老年人[8],中老年人為UBE手術的主要受眾,中老年人的凝血功能障礙的風險更大[9],因此將年齡作為本研究的相關因素之一。王志鵬等[10]對腰椎手術患者術后發生癥狀性硬膜外血腫危險因素的Meta分析結果表明,高齡為發生硬膜外血腫的危險因素。本研究發現年齡≥60歲的患者UBE術后引流量相對較多。作者認為本中心對老年患者術前進行多方面評估,術中止血徹底,致該因素差異無統計學意義。
關于性別對腰椎術后引流量的影響,蔣秋煥等[11]研究結果發現在腰椎后路減壓植骨融合內固定術中,女性術后引流量大于男性,可能是女性患者對術后疼痛的敏感性高,運動的耐受力低,減弱了康復效果,延緩了傷口愈合。本研究發現性別與術后引流量無相關性,可能是因為UBE手術創傷較小,術后疼痛管理佳導致。
本研究所納入的患者,手術節段僅為L4~5或L5~S1,其中節段為L5~S1的患者術后引流量較節段為L4~5的患者明顯減少,差異有統計學意義。考慮因L4~5術中所需造腔空間更大,因此失血量較多,從而導致術后引流量增加。
本研究發現,合并高血壓病史患者與術后引流量增加相關(P=0.040),差異有統計學意義。顧建華等[12]在對結腸鏡下息肉摘除術后遲發性出血的相關因素分析中表明,高血壓是結腸鏡息肉摘除術后遲發性出血的高危因素。本中心在臨床手術中發現,術中血壓波動會影響出血量及手術時間、術中血壓升高,會導致出血量明顯增加,故而延長手術時間。作者認為,合并高血壓病史患者,術中血壓波動,且存在血管彈性差,易增加圍術期出血,導致術后引流量增加。
RIHN等[13]研究發現肥胖患者在腰椎手術中失血更多。本研究發現肥胖患者,即BMI≥27 kg/m2的患者術后引流量增多,差異有統計學意義。作者認為肥胖患者在術中時剝離的軟組織更多,且肥胖患者圍術期皮下脂肪液化會對手術切口愈合產生負面影響,這些原因均可能導致肥胖患者術后引流量增多。
理論上骨質疏松癥患者圍術期失血較無骨質疏松患者更多,因為UBE術中截骨時將出現骨創面,暴露部分骨松質,骨松質會滲入更多的血液,而骨質疏松癥患者由于其松質骨密度稀疏,為滲血提供空間,難以控制。本研究發現合并骨質疏松癥與術后引流量無明顯相關性。作者認為這可能是因骨質疏松癥患者術中骨創面出血較多,術中會加用流體明膠等止血材料,填充止血材料后可能導致術后失血減少。
綜上所述,手術節段為L4~5、BMI≥27 kg/m2、合并高血壓病史均為影響UBE術后引流量增加的危險因素。術前應加強對手術節段為L4~5、BMI≥27 kg/m2、合并高血壓病史患者的醫療護理,采取必要的干預措施防治術后并發癥的發生。

