肝細胞腺瘤外科治療臨床分析
蔡邦準 胡智明 劉杰 張軍港 尚敏杰 徐嘉澤 楊鴻國 張成武
肝細胞腺瘤(hepatocellular adenoma,HCA)是一種臨床上罕見的肝臟良性腫瘤,發病原因尚不清楚。大多數患者無臨床癥狀,常通過體檢或普查發現。然而,HCA存在破裂出血和惡變的危險,且容易被誤診為原發性肝癌。本文探討HCA的臨床特點及外科治療方法,旨在提高對該病的認知。
1 資料與方法
1.1 臨床資料 回顧性分析2008年11月至2020年8月浙江省人民醫院和浙江省立同德醫院7例HCA的臨床資料,患者均無腹痛或腹脹等癥狀,為體檢時發現,入院查體腹部無陽性體征。其中男4例,女3例;年齡27~59歲。7例患者中3例患者體質量指數(BMI)>24 kg/m2,余4例BMI為19.0~22.8 kg/m2。7例中1例既往有慢性乙肝病史,1例合并肝糖原累積病。女性患者均無口服避孕藥病史。病灶位于肝右葉1例,位于肝左葉6例。
1.2 實驗室及影像學檢查 7例患者肝功能均為Child A級,1例為病毒性乙型肝炎,余正常;丙肝抗體均為陰性。7例患者CEA、AFP、CA19-9指標均無明顯異常。超聲檢查:病灶表現為低回聲4例,等回聲3例。5例邊界清楚,2例邊界不清晰。CT檢查:4例行增強CT檢查,平掃期3例為稍低密度,1例為等密度;動脈期均為明顯強化;門靜脈期持續強化3例,稍低密度1例;延遲期均為等密度。MRI檢查:4例行增強MR檢查。T1WI掃描為稍低信號、低信號、等信號或稍高信號;T2WI掃描腫瘤1例表現為低信號,3例為高信號;增強掃描提示動脈期3例明顯強化,1例稍強化;門脈期1例為強化,3例稍強化;延遲期1例強化,1例稍強化,2例無強化。見圖1。
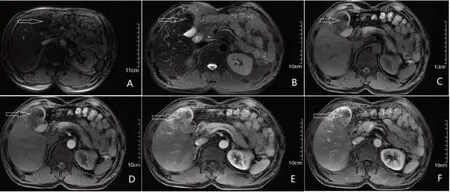
圖1 MR各期腫瘤顯影表現(箭頭處)
1.3 術前診斷及誤診 本組HCA均為單發,病灶直徑1.0~10.3 cm。1例合并肝硬化,6例肝臟質地正常,術前準確診斷HCA 2例(28.6%)。誤診為肝局灶性結節性增生(FNH)2例,肝細胞性肝癌(HCC)1例,肝占位性病變原因待查2例。
2 結果
2.1 治療 7例患者均行手術治療,術中快速冰凍病理切片檢查,其中1例考慮為良性病變,2例考慮為FNH,4例診斷為HCA。針對術中腫瘤位置、大小及患者實際情況,采取下列術式:腹腔鏡左肝外葉切除術3例,腹腔鏡肝IV段切除術2例,腹腔鏡肝II段切除術1例,剖腹右肝腫瘤切除術1例。為防止HCA復發或惡變,切緣距離瘤體>1 cm,懷疑肝癌者切緣距瘤體>3 cm。手術均順利完成。7例患者手術時間40~180 min,術中出血量50~600 mL,剖腹手術患者因出血輸注紅細胞2 U。手術患者術后住院時間3~12 d。圍術期未并發腹腔感染、膽漏、腹腔出血、肝功能衰竭、死亡。
2.2 病理學檢查 7例患者標本均經病理學診斷為HCA。大體標本所見:多數病灶切面為灰黃色或灰白色,質軟,圓形或橢圓形,與周圍肝組織分界清,少許假包膜或無包膜。鏡下所見:鏡下可見腫瘤細胞分化程度良好,與正常肝細胞分界不清,細胞呈團塊狀或梁索狀排列,部分可見透明細胞樣改變。見圖2。
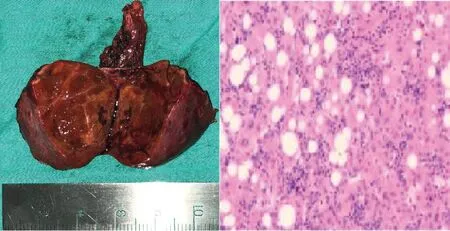
圖2 手術標本及病理
2.3 隨訪 7例患者術后經超聲或CT復查,1例隨訪至28個月時失訪;6例術后隨訪15~78個月,均存活,未見腫瘤復發。
3 討論
HCA是一種罕見的肝臟良性腫瘤,發病率為3~4/10萬,目前發病機制尚未完全闡明,男女的發病比例為1∶9[1-2]。國內文獻報道中男性占2/3以上,以超重或肥胖中年男性為主,本組中男性4例,3例BMI>24 kg/m2,且非腫瘤肝組織中均存在脂肪變性,推測肝臟脂肪變性可能為HCA的潛在病因。女性3例,發病年齡分別為21歲、51歲、57歲,且均無口服避孕藥史,與國內相關報道相近[3-5]。本組中1例為合并糖原代謝病,考慮糖原代謝病導致的廣泛肝細胞損傷和血管擴張,進而引起HCA發生[6]。
由于HCA術前診斷困難,缺乏金標準,導致術前誤診率高,通常需要病灶切除術后病理檢查確診。目前術前檢查主要包括B超、CT、MRI等。HCA的B超表現多以低回聲或等回聲為主,大多邊界清楚,未合并壞死時多為均勻回聲。然而超聲很難對HCA進行定性診斷,部分學者認為隨著超聲造影引導下穿刺技術的進步,細針穿刺后病理診斷可廣泛開展[7]。作者認為目前細針活檢技術要求較高,穿刺時注意穿刺入壞死區域,否則假陰性率高。本組1例超聲引導下細針穿刺,病理證實為HCA。
HCA平掃CT以等略低密度影為主,增強掃描動脈期明顯強化,門脈期及延遲期強化程度相對下降,與肝實質強化程度接近。MR尤其是增強MR被認為是目前診斷HCA的最佳方式。典型HCA的MR成像均能顯示完整包膜,瘤體表現為T1WI等或稍高信號、T2WI以稍高信號為主的混雜信號,可能與肝細胞腺瘤易出血、壞死及脂肪變有關[8]。本組4例行MR檢查,增強掃描提示動脈期3例明顯強化,1例稍強化;門脈期1例為強化,3例稍強化;延遲期1例強化,1例稍強化,2例無強化。4例中僅2例考慮HCA可能,HCC/FNH不除外。本組中術前誤診FNH 2例,HCC 1例,肝占位性病變原因待查2例,因此,需注意HCA與FNH、HCC鑒別。特別是FNH,臨床上具有典型影像學表現的FNH并不常見,這導致其與HCA難以通過普通影像學檢查鑒別。鑒別兩者主要依賴MR,絕大多數FNH行增強MR檢查表現為T2W1高信號并延遲強化,普美顯肝膽期強化,少有脂肪變性,典型表現者可見中央瘢痕,而HCA普美顯肝膽期不強化,部分存在脂肪變性。
本組7例術前僅2例確診,5例誤診,誤診率達71.4%;徐林等[3]報道23例HCA術前誤診率69.6%。作者認為誤診原因有:(1)HCA患者缺乏典型的臨床表現,只有當腫瘤極大時才可能出現腹脹、腹部腫塊等陽性體征,本組7例均為體檢發現,1例腫塊已達10.3 cm仍無腹脹等體征。(2)HCA影像學上無特異性:本組中增強CT僅1例診斷HCA可能。(3)HCA少見,臨床醫師對其缺乏足夠認識或缺乏實際經驗。結合既往文獻及本組病例,作者認為下述情況需考慮HCA可能:(1)無肝炎或肝硬化病史。(2)AFP、CA19-9、CEA指標正常,乙肝及丙肝檢驗指標陰性。(3)影像學表現為單一病灶,包膜完整,MRI早期不均勻強化。
《意大利AISF肝臟良性病變指南(2022)》[9]指出HCA生長緩慢,且多無臨床癥狀,通常與使用避孕藥有關,建議對腺瘤直徑<5 cm的女性患者采用隨訪觀察的非手術療法,停止應用類固醇激素有可能使腫瘤縮小、甚至消失,同時監測AFP及影像學檢查。但亞洲大多數女性患者為自發性,與服用避孕藥關系不大,且無自然消退的報道[9-11]。HCA存在破裂出血及惡變的危險,有報道認為10%~30%的HCA可合并出血,一旦出血,死亡率達8%[12-14]。HCA的惡變率為5%~10%,男性患者惡變率高于女性10倍,多數學者建議積極手術治療,β-連環蛋白突變、腺瘤>5 cm、男性患者與I型GSD等均是HCA惡變的危險因素[15-18]。目前尚無公認的有效措施對HCA的惡變進行預測。作者認為積極手術切除能使HCA患者長期獲益,本組7例均進行手術切除。對于術前懷疑HCA者,可行非規則性切除,不求解剖性切除,若懷疑惡變或累及葉段流入道流出道,可選解剖性切除,且腹腔鏡下切除HCA可在根治的基礎上更具有微創、恢復快的優勢。本組中僅1例因腫瘤巨大(右肝后葉,直徑10.3 cm)行剖腹切除,余6例均為完全腹腔鏡下切除,手術時間短,術中出血少,術后恢復良好。6例隨訪均存活,未見腫瘤復發。
綜上所述,HCA作為一種罕見的肝臟良性腫瘤,術前診斷存在一定難度,易誤診為HCC、FNH,肝臟增強CT、MRI,尤其普美顯增強MRI對其鑒別診斷具有重大意義。手術切除是治療HCA的唯一有效方法,具體手術方式需根據患者實際情況個體化選擇;相對于剖腹手術,腹腔鏡手術具有微創、出血少、恢復快的優勢。手術切除后的HCA預后良好,較少發生復發及轉移。

