血清B型腦鈉肽、胰島素樣生成因子結(jié)合蛋白-3水平與非酒精性脂肪肝患者心房顫動(dòng)的關(guān)系
李 艷, 韓 麗
(四川省南充市第四人民醫(yī)院 檢驗(yàn)科, 四川 南充, 637000)
非酒精性脂肪肝(NAFLD)是由非酒精因素引發(fā)的一系列肝細(xì)胞內(nèi)脂肪過度沉積性疾病,臨床發(fā)病率較高,且多數(shù)可進(jìn)展為肝硬化,使患者生活質(zhì)量顯著下降[1]。NAFLD已被證實(shí)與血管損傷、胰島素抵抗等有關(guān),進(jìn)而參與動(dòng)脈粥樣硬化性疾病及2型糖尿病發(fā)病過程[2]。相關(guān)研究[3]表明,心血管疾病已成為NAFLD患者死亡的獨(dú)立危險(xiǎn)因素。心房顫動(dòng)屬于心律失常范圍,與多種心血管疾病有關(guān),故早期及時(shí)有效地預(yù)測心房顫動(dòng)尤為關(guān)鍵。B型腦鈉肽(BNP)是一種心臟肽類激素,為心血管疾病的重要診斷因子,當(dāng)心臟容量負(fù)荷增加,心臟壓力負(fù)荷或室壁壓力增大,BNP隨之升高[4]。胰島素樣生成因子結(jié)合蛋白-3(IGFBP-3)為胰島素樣生長因子轉(zhuǎn)運(yùn)及功能調(diào)控因子,在心血管疾病發(fā)生時(shí),其可促進(jìn)新生血管形成,在抑制心肌細(xì)胞凋亡及維持心臟結(jié)構(gòu)方面發(fā)揮重要作用[5]。本研究探討NADLD患者血清BNP、IGFBP-3水平與心房顫動(dòng)發(fā)生的關(guān)系,以期為NADLD患者心房顫動(dòng)的臨床診療提供參考依據(jù)。
1 資料與方法
1.1 一般資料
選取2020年1月—2022年5月南充市第四人民醫(yī)院收治的105例NAFLD患者納入觀察組。納入標(biāo)準(zhǔn): ① 經(jīng)腹部超聲及實(shí)驗(yàn)室檢查確診NAFLD者; ②臨床資料詳細(xì)且完整者。排除標(biāo)準(zhǔn): ① 合并藥物性肝損害、病毒性肝炎或慢性肝病者; ② 合并甲狀腺疾病者; ③ 伴有急慢性腎功能不全者; ④ 合并惡性腫瘤或嚴(yán)重貧血者; ⑤ 妊娠期或哺乳期女性; ⑥ 服用對心血管系統(tǒng)及肝臟有副作用的藥物者。另選取性別、體質(zhì)量指數(shù)(BMI)、年齡相匹配的105例健康體檢者納入對照組。觀察組男82例,女23例,年齡23~69歲,平均(43.75±11.94)歲, BMI 21~27 kg/m2, 平均(24.56±1.52) kg/m2; 對照組男80例,女25例,年齡24~71歲,平均(41.15±10.83)歲, BMI 21~28 kg/m2, 平均(25.09±1.35) kg/m2。2組患者基線資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)審批[院科倫審: (2019)倫審第(000103)號]。
1.2 方法
收集患者的臨床資料,包括性別、年齡、BMI、收縮壓(SBP)、舒張壓(DBP)(1 mmHg=0.133 322 kPa)和既往糖尿病、高血壓、吸煙史等。入院后抽取空腹肘靜脈血5 mL, 使用邁瑞B(yǎng)S820全自動(dòng)生化分析儀及試劑盒測定肝功能指標(biāo)[谷草轉(zhuǎn)氨酶(AST)、谷丙轉(zhuǎn)氨酶(ALT)]、血脂指標(biāo)[甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、總膽固醇(TC)、低密度脂蛋白膽固醇(LDL-C)]、空腹血糖(FBG)、糖化血紅蛋白(HbAlc)水平; 使用邁瑞CL2000i全自動(dòng)化學(xué)發(fā)光免疫分析儀及試劑盒測定BNP水平,使用仁邁MCL60I全自動(dòng)生化分析儀及試劑盒測定IGFBP-3水平。
1.3 觀察指標(biāo)
比較2組血清BNP、IGFBP-3水平,統(tǒng)計(jì)NAFLD患者1年內(nèi)心房顫動(dòng)發(fā)生情況,分析NAFLD患者發(fā)生心房顫動(dòng)的影響因素,探討血清BNP、IGFBP-3的交互作用對NAFLD患者心房顫動(dòng)發(fā)生風(fēng)險(xiǎn)的影響,評估血清BNP、IGFBP-3水平對NAFLD患者心房顫動(dòng)的預(yù)測價(jià)值。
1.4 統(tǒng)計(jì)學(xué)分析
2 結(jié) 果
2.1 血清BNP、IGFBP-3水平比較
觀察組血清BNP為(168.41±12.33) pg/mL, IGFBP-3水平為(12.74±3.01) ng/mL, 分別高于對照組的(34.96±7.02) pg/mL、(3.25±0.79) ng/mL, 差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。
2.2 觀察組發(fā)生心房顫動(dòng)與未發(fā)生心房顫動(dòng)患者的臨床資料比較
觀察組NAFLD患者1年內(nèi)發(fā)生30例心房顫動(dòng),與未發(fā)生心房顫動(dòng)患者(未發(fā)生組)相比,心房顫動(dòng)患者(發(fā)生組)的BMI、TC、TG、LDL-C、BNP、IGFBP-3水平升高, HDL-C水平降低,差異有統(tǒng)計(jì)學(xué)意義(P<0.05), 見表1。
表1 心房顫動(dòng)患者與未發(fā)生心房顫動(dòng)患者臨床資料比較
2.3 NAFLD患者心房顫動(dòng)影響因素的Logistic回歸分析
以NAFLD患者心房顫動(dòng)發(fā)生與否為因變量(未發(fā)生=0, 發(fā)生=1), 以BMI、TC、TG、HDL-C、LDL-C、BNP和IGFBP-3作為自變量(納入實(shí)測值),進(jìn)行Logistic回歸分析。結(jié)果顯示, BMI、TC、TG、HDL-C、LDL-C、BNP和IGFBP-3均為NAFLD患者發(fā)生心房顫動(dòng)的影響因素(P<0.05), 見表2。
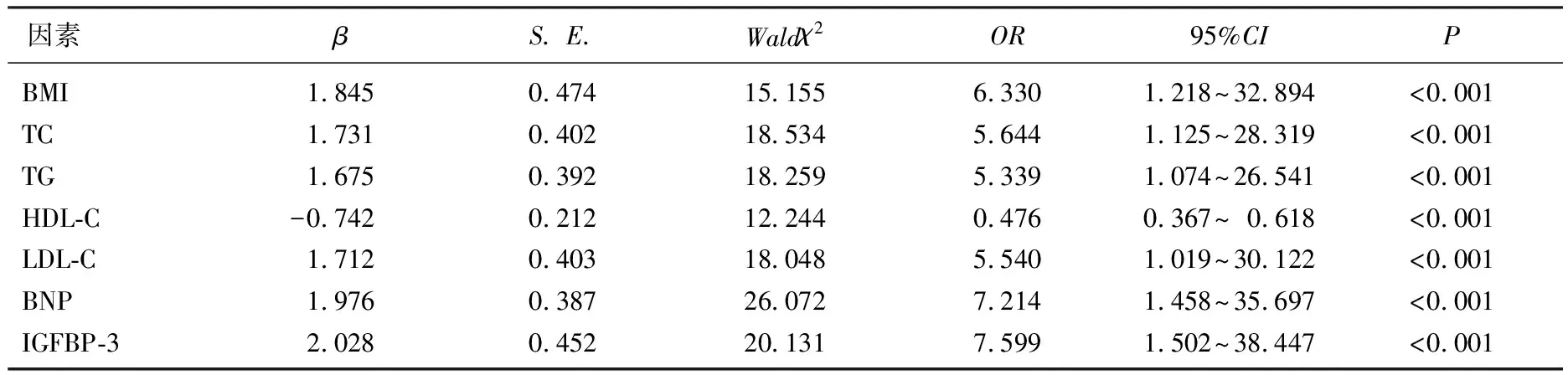
表2 NAFLD患者心房顫動(dòng)影響因素的Logistic回歸分析
2.4 血清BNP、IGFBP-3的交互作用對NAFLD患者心房顫動(dòng)發(fā)生風(fēng)險(xiǎn)的影響
2.4.1 相乘交互作用: 以NAFLD患者心房顫動(dòng)發(fā)生為因變量,將BNP、IGFBP-3及兩者乘積作為自變量納入Logistic回歸方程,構(gòu)建模型1、模型2。校正混雜因素后發(fā)現(xiàn), BNP、IGFBP-3均對NAFLD患者心房顫動(dòng)的發(fā)生有影響(P<0.05); BNP、IGFBP-3之間并無相乘交互作用,差異無統(tǒng)計(jì)學(xué)意義(P>0.05), 見表3。

表3 相乘交互作用
2.4.2 相加交互作用: 以BNP≥平均值、IGFBP-3≥平均值為暴露,反之為非暴露。BNP、IGFBP-3同時(shí)暴露, STEMI患者預(yù)后不良風(fēng)險(xiǎn)是非暴露的5.435倍。兩者同時(shí)暴露時(shí), NAFLD患者心房顫動(dòng)發(fā)生風(fēng)險(xiǎn)高于兩者單獨(dú)暴露風(fēng)險(xiǎn)之和,交互作用為兩者單獨(dú)暴露產(chǎn)生作用之和的2.743倍(公式為5.435-1.987-1.705+1.000=2.743), 且兩者同時(shí)暴露時(shí)NAFLD患者心房顫動(dòng)發(fā)生風(fēng)險(xiǎn)中有50.47%(2.743/5.435)歸因于兩者交互作用,見表4。
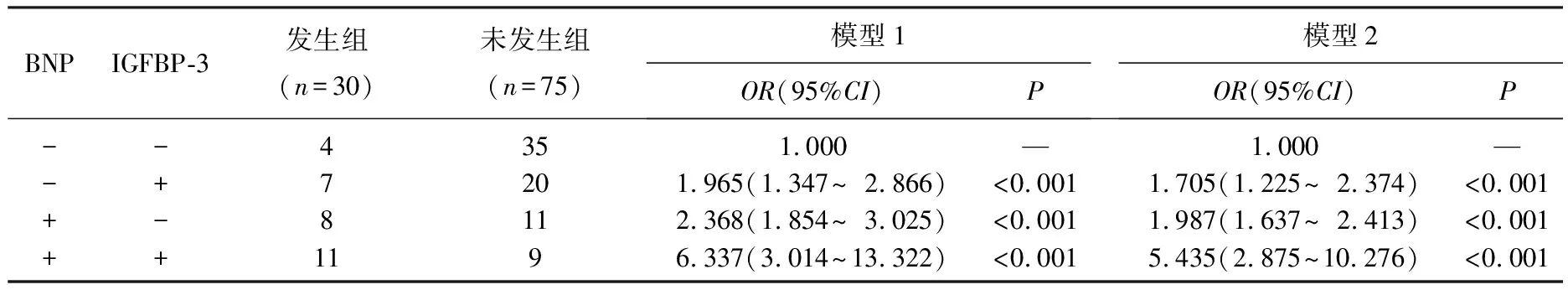
表4 相加交互作用
2.5 血清BNP、IGFBP-3水平對NAFLD患者心房顫動(dòng)的預(yù)測價(jià)值
ROC曲線分析結(jié)果顯示,血清BNP、IGFBP-3水平單獨(dú)和聯(lián)合預(yù)測NAFLD患者心房顫動(dòng)發(fā)生的曲線下面積(AUC)分別為0.753、0.821和0.928, 進(jìn)一步比較發(fā)現(xiàn),聯(lián)合預(yù)測的AUC顯著大于BNP、IGFBP-3單獨(dú)預(yù)測的AUC(Z=2.674、2.022,P=0.008、0.043), 見表5、圖1。
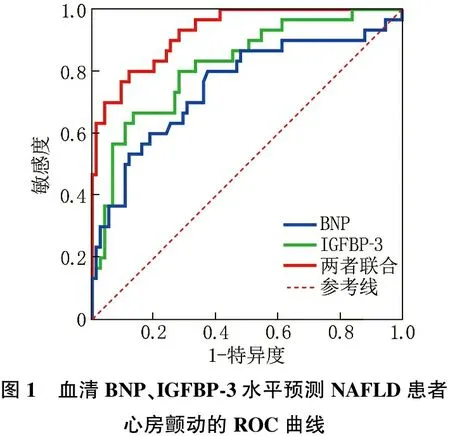
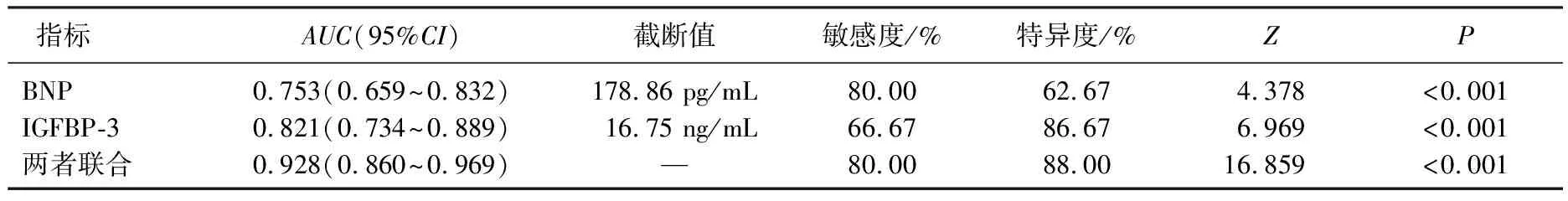
表5 血清BNP、IGFBP-3水平對NAFLD患者心房顫動(dòng)的預(yù)測效能
3 討 論
NAFLD是一種與遺傳易感性及胰島素抵抗關(guān)系密切的代謝及應(yīng)激性肝臟損傷,但NAFLD患者中約有25%死于心血管病變[6]。NAFLD與心血管病變有關(guān)的病理生理機(jī)制為: ① 線粒體功能障礙導(dǎo)致游離脂肪酸增加,并經(jīng)脂肪組織回流至肝臟,造成心臟代謝障礙; ② 胰島素抵抗導(dǎo)致NAFLD患者病理性異位脂肪堆積,引起持續(xù)慢性炎癥狀態(tài),全身多系統(tǒng)損害加重; ③ 慢性壞死性炎癥引起或加劇纖維化反應(yīng); ④ 脂蛋白及脂肪酸代謝異常,引起氧化反應(yīng)及內(nèi)皮功能障礙,誘發(fā)動(dòng)脈粥樣硬化[7-8]。相關(guān)研究[9]證實(shí),心房顫動(dòng)與心力衰竭等其他心血管疾病相互影響。另有研究[10]發(fā)現(xiàn), BMI、TC、TG、HDL-C、LDL-C與NAFLD患者發(fā)生心房纖顫有關(guān)。本研究結(jié)果顯示, 105例NAFLD患者中有30例發(fā)生心房顫動(dòng),其影響因素包括BMI、TC、TG、HDL-C、LDL-C、BNP和IGFBP-3, 提示冠狀動(dòng)脈損傷及心肌細(xì)胞纖維化為NAFLD患者發(fā)生心房顫動(dòng)的主要機(jī)制。
相關(guān)研究[11]指出,肝硬化患者機(jī)體內(nèi)BNP聚合物可能增加,推測原因?yàn)樾募∵^度活動(dòng)及肝硬化引發(fā)心肌病。一項(xiàng)基于肝硬化患者的研究[12]發(fā)現(xiàn), BNP水平可反映肝臟疾病嚴(yán)重程度。本研究結(jié)果顯示, NAFLD患者的血清BNP水平顯著高于對照組,提示BNP水平升高與NAFLD有關(guān)。研究[13]指出,肝硬化患者血清BNP水平與心臟舒張功能障礙、心室壁厚度、應(yīng)激引發(fā)收縮功能障礙、心臟結(jié)構(gòu)改變及高動(dòng)力循環(huán)密切相關(guān)。何勝男[14]指出, NAFLD患者在無病態(tài)肥胖、糖尿病腎病高血壓的情況下存在左心室收縮功能損傷。另有研究[15]指出,相較于無NAFLD患者, NAFLD患者發(fā)生舒張功能障礙的頻率更高。本研究結(jié)果顯示,發(fā)生組患者的血清BNP水平顯著高于未發(fā)生組,且血清BNP為NAFLD患者發(fā)生心房顫動(dòng)的影響因素。分析可能原因,血清BNP參與NAFLD與心房顫動(dòng)的共同病理機(jī)制動(dòng)脈粥樣硬化,動(dòng)脈粥樣硬化發(fā)生后,缺氧缺血直接刺激心室肌細(xì)胞大量分泌并釋放BNP,且血小板聚集造成栓塞動(dòng)脈遠(yuǎn)端缺氧缺血,室壁張力及心室壓力負(fù)荷增加,致使壞死細(xì)胞及心肌細(xì)胞大量釋放BNP。
IGFBP-3作為血漿胰島素樣生長因子(IGF)-1生物活性的主要調(diào)控者,一方面可延長IGF-1半衰期,保護(hù)其免遭降解,另一方面可通過抑制IGF轉(zhuǎn)運(yùn)至靶器官、IGF結(jié)合其受體等抑制其生物學(xué)功能[16-17]。研究[18]指出, NAFLD患者IGFBP-3水平顯著升高,且其升高程度與病情嚴(yán)重程度有關(guān)。本研究中, NAFLD患者血清IGFBP-3水平顯著高于對照組,表明IGFBP-3水平升高參與NAFLD病情的發(fā)展過程。此外,有學(xué)者[19]指出, IGFBP-3水平升高可顯著增加動(dòng)脈粥樣硬化及心血管病變發(fā)病風(fēng)險(xiǎn)。本研究分析NAFLD患者IGFBP-3水平與心房顫動(dòng)的關(guān)系,發(fā)現(xiàn)IGFBP-3水平升高為NAFLD患者發(fā)生心房顫動(dòng)的影響因素。研究[20]指出, IGFBP-3參與糖脂代謝及胰島素抵抗的調(diào)控。本研究認(rèn)為, IGFBP-3通過胰島素抵抗途徑參與NAFLD患者心房顫動(dòng)發(fā)生過程, IGFBP-3水平升高,機(jī)體胰島素抵抗致使患者病理性異位脂肪大量堆積,引起持續(xù)性慢性炎癥,誘發(fā)動(dòng)脈粥樣硬化,加劇全身多系統(tǒng)損害。
本研究發(fā)現(xiàn), NAFLD患者心房顫動(dòng)發(fā)生過程中, BNP與IGFBP-3存在交互作用,且NAFLD患者心房顫動(dòng)發(fā)生風(fēng)險(xiǎn)中有50.47%歸因于兩者交互作用,這可能是由于兩者均通過動(dòng)脈粥樣硬化途徑增加心房顫動(dòng)的發(fā)生風(fēng)險(xiǎn)。進(jìn)一步繪制ROC曲線顯示,血清BNP、IGFBP-3聯(lián)合預(yù)測NAFLD患者心房顫動(dòng)的AUC在0.9以上,具有較高的診斷價(jià)值,可為臨床醫(yī)師預(yù)判NAFLD患者是否發(fā)生心房顫動(dòng)提供參考依據(jù)。但本研究存在一定局限性,例如未按照預(yù)測模型開發(fā)步驟設(shè)置訓(xùn)練集和驗(yàn)證集,且缺乏相關(guān)的內(nèi)外部驗(yàn)證,有待擴(kuò)大樣本量進(jìn)行深入驗(yàn)證。
綜上所述, BNP、IGFBP-3在NAFLD患者血清中的表達(dá)水平顯著升高,兩者聯(lián)用可有效預(yù)測患者心房顫動(dòng)的發(fā)生,為臨床診療工作提供參考依據(jù)。

