單孔腹腔鏡腹膜外結(jié)扎對(duì)小兒腹股溝疝患兒手術(shù)指標(biāo)、腸黏膜屏障功能及復(fù)發(fā)率的影響
楊星飛, 李珊珊, 李 卓
(河北省邯鄲市第一醫(yī)院 普外三科,河北 邯鄲,056002)
小兒腹股溝疝是由胚胎發(fā)育過程中鞘狀突不完全閉塞引起的, 腹內(nèi)壓升高與其發(fā)生具有密切關(guān)系,便秘、哭鬧、用力咳嗽、腹脹等都會(huì)引起腹內(nèi)壓升高[1]。男孩發(fā)生小兒腹股溝疝的概率高于女孩,早產(chǎn)兒的概率更高,且很有可能會(huì)發(fā)生在雙側(cè),顯性疝出現(xiàn)超過半年就很難自愈,且隨著年齡的增長(zhǎng),會(huì)出現(xiàn)下腹部不適、墜脹感,如果不及時(shí)治療,可能會(huì)出現(xiàn)嵌頓疝,不僅增加治療難度,還會(huì)危及患兒生命[2]。小兒腹股溝疝自愈率較低,需及時(shí)治療[3]。目前腹股溝疝主要通過手術(shù)的方式進(jìn)行治療,但傳統(tǒng)開放手術(shù)創(chuàng)傷較大,不能檢查是否有隱匿性疝,且術(shù)后容易復(fù)發(fā)[4]。單孔腹腔鏡手術(shù)可以減輕手術(shù)帶來的創(chuàng)傷,患者術(shù)后恢復(fù)比較快。本研究采用單孔腹腔鏡腹膜外結(jié)扎治療小兒腹股溝疝患兒,分析其對(duì)手術(shù)指標(biāo)、腸黏膜屏障功能及復(fù)發(fā)率的影響,現(xiàn)報(bào)告如下。
1 資料與方法
1.1 一般資料
選取2019年2月—2021年6月本院收治的小兒腹股溝疝患兒86例,其中男67例,女19例。納入標(biāo)準(zhǔn): ① 符合小兒腹股溝疝的相關(guān)診斷標(biāo)準(zhǔn)者[5]; ② 臨床資料完整者; ③ 年齡<12歲者; ④ 家屬知情并簽署承諾書者。排除標(biāo)準(zhǔn): ① 凝血功能異常者; ② 手術(shù)不耐受者; ③ 合并免疫系統(tǒng)疾病者; ④ 復(fù)發(fā)性腹股溝疝患者; ⑤ 合并先天性心臟病者。將86例患者隨機(jī)分為對(duì)照組(n=43)和研究組(n=43), 對(duì)照組平均年齡(3.57±0.86)歲,男35例,女8例,平均體質(zhì)量指數(shù)(BMI)為(16.24±0.41) kg/m2, 平均病程(16.61±3.17) d; 研究組平均年齡(3.34±0.73)歲,男32例,女11例,平均BMI為(16.12±0.37) kg/m2, 平均病程(16.23±2.96) d。2組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。本研究經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn)。
1.2 治療方法
研究組采用單孔腹腔鏡腹膜外結(jié)扎術(shù): 患兒氣管插管部位采取全麻,患兒取仰臥頭低足高姿勢(shì),在臍部上緣切開皮膚,深度大約為3 mm; 氣腹針進(jìn)行穿刺并建立氣腹,設(shè)置氣腹壓力值8~10 mmHg, 穿刺Trocar, 將3 mm腹腔鏡置入; 使用腹腔鏡檢查患兒體內(nèi)腹腔以及兩側(cè)內(nèi)環(huán)口,然后將內(nèi)環(huán)口投影部位皮膚切開,使用7-0號(hào)線穿刺至腹膜外,退出疝氣針; 將疝氣針在原來的穿刺點(diǎn)刺入,按下彈簧,用后鉤鉤住7-0號(hào)線,將絲線卡入管內(nèi),抽出雙鉤疝針,在體外帶出線頭,然后進(jìn)行荷包扎線,線頭埋于皮下,退出Trocar, 對(duì)周圍切口使用酒精棉簽進(jìn)行消毒,待皮膚縫合后用紗布覆蓋。
對(duì)照組采用傳統(tǒng)開放式手術(shù): 患兒氣管插管部位采取全麻,仰臥姿勢(shì),頭低足高,在臍部上緣將皮膚切開,深度大約為3 mm, 氣腹針進(jìn)行穿刺并建立氣腹,氣腹壓力值為6~8 mmHg, 穿刺Trocar, 置入3 mm腹腔鏡; 置入無損傷抓鉗,然后將內(nèi)環(huán)口投影部位皮膚切開,用輔助鉗提起腹膜,穿刺疝氣針到內(nèi)環(huán)口部位的腹膜外,按壓疝氣尾端,腹腔中留絲線線頭,疝氣針推出,壓迫陰囊,然后將其他內(nèi)容物壓入腹腔中,雙股法結(jié)扎疝囊,并將線頭埋在皮下,退出Trocar, 對(duì)周圍切口使用酒精棉簽進(jìn)行消毒,用紗布待皮膚黏合后覆蓋。
1.3 觀察指標(biāo)
1.3.1 手術(shù)指標(biāo): 記錄患兒手術(shù)時(shí)間、術(shù)中出血量、切口長(zhǎng)度、肛門排氣時(shí)間和術(shù)后住院時(shí)間。
1.3.2 疼痛情況: 患兒術(shù)后的疼痛情況采用視覺模擬評(píng)分法(VAS)評(píng)估,總分值為10分,分值越高提示疼痛越嚴(yán)重。
1.3.3 腸黏膜屏障功能檢測(cè): 所有患兒在手術(shù)前后檢測(cè)尿乳果糖與甘露醇的比值(L/M)、二胺氧化酶(DAO)和血D-乳酸的水平。L/M的檢測(cè)方法: 患兒口服25 mL的甘露醇、20 mL的乳果糖,然后收集患兒6 h內(nèi)的全部尿液,采用高效液相色譜法檢測(cè)尿中L/M。取所有患兒手術(shù)前后的靜脈血5 mL, 在室溫下靜置20 min, 然后低溫離心10 min, 取上層血清液,采用酶聯(lián)免疫吸附法檢測(cè)血清DAO的水平,試劑盒購(gòu)自上海酶研公司,全程嚴(yán)格按照說明書進(jìn)行操作; 采用酶學(xué)分光光度法檢測(cè)血D-乳酸水平[6]。
1.3.4 并發(fā)癥和復(fù)發(fā)率: 術(shù)后觀察和記錄2組患兒并發(fā)癥和復(fù)發(fā)率,并發(fā)癥為陰囊水腫、發(fā)熱、術(shù)后出血等。患兒出院后通過電話以及門診等方式在6、12個(gè)月分別隨訪1次,記錄患兒的復(fù)發(fā)情況,所有患兒均完成了2次隨訪。
1.4 統(tǒng)計(jì)學(xué)分析

2 結(jié) 果
2.1 2組患兒手術(shù)指標(biāo)比較
研究組患兒的手術(shù)時(shí)間、術(shù)中出血量、肛門排氣時(shí)間和術(shù)后住院時(shí)間均短于、少于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05), 見表1。

表1 2組患兒手術(shù)指標(biāo)比較
2.2 2組患兒手術(shù)前后VAS評(píng)分比較
研究組和對(duì)照組的VAS評(píng)分在術(shù)后均降低,且研究組術(shù)后VAS評(píng)分低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05), 見表2。

表2 2組患兒手術(shù)前后VAS評(píng)分比較 分
2.3 2組患兒手術(shù)前后腸黏膜屏障功能指標(biāo)比較
研究組和對(duì)照組L/M、DAO、血D-乳酸水平在術(shù)后均降低,且研究組術(shù)后L/M、DAO、血D-乳酸水平均低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05), 見表3。

表3 2組患兒手術(shù)前后腸黏膜屏障功能指標(biāo)比較
2.4 2組患兒術(shù)后疼痛、并發(fā)癥和復(fù)發(fā)率比較
研究組并發(fā)癥發(fā)生率為4.65%(2/43), 低于對(duì)照組的20.93%(9/43), 差異有統(tǒng)計(jì)學(xué)意義(χ2=5.108,P=0.024)。研究組和對(duì)照組術(shù)后復(fù)發(fā)率比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05), 見表4。
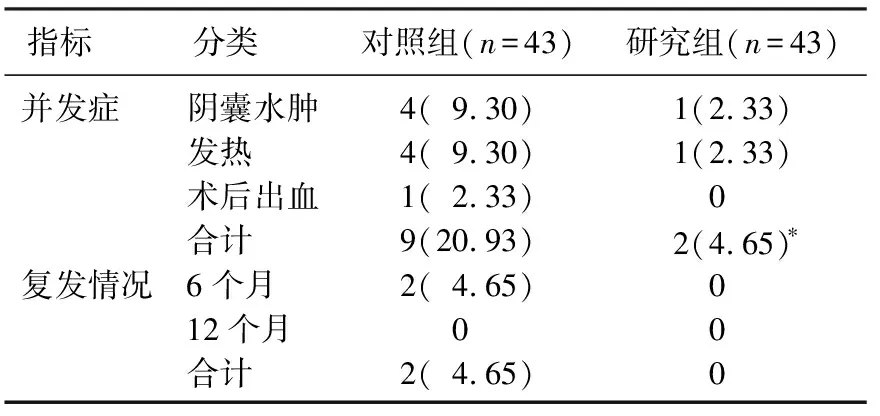
表4 2組患兒手術(shù)后疼痛、并發(fā)癥和復(fù)發(fā)率比較[n(%)]
3 討 論
小兒腹股溝疝在先天性發(fā)育類疾病中是一種常見且多發(fā)的疾病,主要是由于鞘狀突沒有閉合而導(dǎo)致腹腔內(nèi)容物進(jìn)入陰囊或腹股溝管形成的[7]。小兒腹股溝疝早期表現(xiàn)不明顯,開始時(shí)腫塊較小,沒有其他不適感,不易診斷,隨著時(shí)間延長(zhǎng),疝塊體積會(huì)逐漸增大,損傷腹壁,還可能會(huì)發(fā)生嵌頓,影響患兒健康。常見的小兒腹股溝疝并發(fā)癥有腹膜炎、腸梗阻、腸穿孔、卵巢或睪丸壞死,因此必須及時(shí)進(jìn)行治療,降低并發(fā)癥的發(fā)生率[8]。小兒腹股溝疝一般采取手術(shù)治療的方式,但是傳統(tǒng)的開放手術(shù)容易對(duì)神經(jīng)、提睪肌等造成損傷而發(fā)生術(shù)后并發(fā)癥,損傷嚴(yán)重者還會(huì)導(dǎo)致睪丸發(fā)育不全或萎縮等[9]。研究[10]表明約30%的單側(cè)疝患兒在手術(shù)中證實(shí)是雙側(cè)疝,但只是一大一小,如果行傳統(tǒng)開放性手術(shù),術(shù)后容易出現(xiàn)對(duì)側(cè)腹股溝疝,屆時(shí)可能還需再次進(jìn)行手術(shù),造成不必要的負(fù)擔(dān)。
與傳統(tǒng)開放手術(shù)相比,單孔腹腔鏡腹膜外結(jié)扎法是目前腹腔鏡手術(shù)微創(chuàng)發(fā)展的方向,腹腔鏡的放大作用可以幫助手術(shù)者清晰辨認(rèn)輸精管、腹下壁動(dòng)脈,避免手術(shù)中帶來的損傷,手術(shù)時(shí)間短,可以使患者在術(shù)后快速恢復(fù)。因?yàn)椴挥脤?duì)內(nèi)環(huán)口腹膜戳孔,減少對(duì)內(nèi)環(huán)腹膜的損傷,可以在腹膜外對(duì)內(nèi)環(huán)腹膜完整結(jié)扎,降低殘留腹膜縫隙、腹膜撕裂等并發(fā)癥的發(fā)生率,以及此手術(shù)采用鈍性針頭,可以減少對(duì)精索血管、神經(jīng)、輸精管的損傷,術(shù)后不容易發(fā)生血腫。單孔腹腔鏡手術(shù)視野清晰,提高了手術(shù)的安全性,同時(shí)行對(duì)側(cè)腹股溝區(qū)探查,不會(huì)遺漏較小的腹股溝疝,降低了復(fù)發(fā)率[11-12]。本研究結(jié)果顯示,與對(duì)照組相比,研究組患兒的手術(shù)時(shí)間、術(shù)中出血量、肛門排氣時(shí)間和住院時(shí)間均顯著降低,研究組VAS評(píng)分降低,患兒疼痛感更低,且研究組并發(fā)癥的發(fā)生率顯著降低,表明單孔腹腔鏡腹膜外結(jié)扎比傳統(tǒng)開放手術(shù)方法效果更好,有利于患兒恢復(fù)。
腸黏膜屏障由腸黏膜上皮細(xì)胞間緊密結(jié)合組成,腸黏膜上皮細(xì)胞間存在的小孔可使部分小分子物質(zhì)通過,而大分子物質(zhì)無法通過[13]。甘露醇是可以吸收的小分子物質(zhì),乳果糖是口服后幾乎不被吸收的大分子物質(zhì),當(dāng)腸黏膜屏障被破壞時(shí),乳果糖就會(huì)被大量吸收,導(dǎo)致尿L/M升高,因此通過檢測(cè)尿L/M可以反映腸黏膜的通透性[14]。DAO常存在于腸黏膜中,在血清中水平較低,當(dāng)腸黏膜細(xì)胞發(fā)生脫落導(dǎo)致DAO的活性降低,容易進(jìn)入血液中,使血清DAO的水平升高,所以DAO可反映腸黏膜屏障功能的變化[15]。腸內(nèi)的細(xì)菌可以產(chǎn)生D-乳酸, D-乳酸可以通過受損腸黏膜進(jìn)入到患兒血液中,使血D-乳酸水平增加,其也可以反映腸黏膜屏障的受損情況[16]。謝齊貴等[17]研究表明,急性胰腺炎患者DAO和血D-乳酸水平顯著高于對(duì)照組,重度胰腺炎患者DAO和血D-乳酸水平顯著高于輕度患者。本研究結(jié)果顯示,研究組和對(duì)照組的L/M比值、DAO、血D-乳酸水平在術(shù)后均顯著降低,術(shù)后研究組的L/M、DAO、血D-乳酸水平均顯著低于對(duì)照組,表明單孔腹腔鏡腹膜外結(jié)扎術(shù)可以改善患兒的炎癥反應(yīng),促進(jìn)腸黏膜屏障的恢復(fù),有利于患兒的恢復(fù)。
綜上所述,單孔腹腔鏡腹膜外結(jié)扎更有利于小兒腹股溝疝患兒的治療,具有出血少、痛感輕、并發(fā)癥少、腸黏膜屏障功能恢復(fù)快、復(fù)發(fā)率低等優(yōu)勢(shì)。

