2020-2021年麻栗坡縣人民醫院臨床檢出病原菌特點及耐藥性分析
楊發林 賈叢林 王加勇
摘要:目的? 探討云南省麻栗坡縣人民醫院臨床檢出病原菌的構成特點及耐藥性,為臨床合理應用抗生素提供依據。方法? 收集2020年1月-2021年12月云南省麻栗坡縣人民醫院臨床分離病原菌,使用鑫科XK型細菌鑒定/藥敏分析儀進行細菌鑒定和和抗生素最低抑菌濃度(MIC)檢測,采用WHONET 5.6軟件進行結果分析。結果? 2020-2021年共檢出病原菌892株,標本來源以膿液(51.79%)、血培養(16.59%)和中段尿標本(16.59%)為主。檢出病原菌中住院占93.39%,門急診占6.61%,2021年門急診檢出菌株較2020年門急診檢出菌株多,差異有統計學意義(P<0.05)。檢出病原菌株中革蘭氏陰性菌438株,革蘭氏陽性菌414株,真菌40株,病原菌以大腸埃希菌(204株,占35.85%)和金黃色葡萄球菌(147株,占25.83%)最為常見。大腸埃希菌和肺炎克雷伯菌對頭孢唑啉和氨芐西林/舒巴坦耐藥性較高,耐藥率均超過50.00%。銅綠假單胞菌和鮑曼不動桿菌對亞胺培南的耐藥率分別為36.36%和54.05%。金黃色葡萄球菌中MRSA檢出率為53.06%,凝固酶陰性葡萄球菌中MRCNS檢出率為54.61%。無論是金黃色葡萄球菌還是凝固酶陰性的葡萄球菌,未發現萬古霉素耐藥株。結論? 云南省麻栗坡縣人民醫院耐藥菌檢出率較高,臨床應加強耐藥性的測定,促進合理用藥,減少醫院感染的發生。
關鍵詞:病原菌;耐藥性;耐藥監測
中圖分類號:R37? ? ? ? ? ? ? ? ? ? ? ? ? ? ? ? ? ? ?文獻標識碼:A? ? ? ? ? ? ? ? ? ? ? ? ? ? ? ? ?DOI:10.3969/j.issn.1006-1959.2024.11.008
文章編號:1006-1959(2024)11-0047-05
Analysis of the Characteristics and Drug Resistance of Clinically Detected Pathogens
in Malipo County People's Hospital from 2020 to 2021
Abstract:Objective? To investigate the composition characteristics and drug resistance of pathogenic bacteria detected in Malipo County People's Hospital of Yunnan Province, and to provide basis for clinical rational application of antibiotics.Methods? The clinical isolates of pathogenic bacteria were collected from January 2020 to December 2021 in Malipo County People's Hospital of Yunnan Province. The bacterial identification and the minimum inhibitory concentration (MIC) of antibiotics were detected by Xinke XK bacterial identification/drug sensitivity analyzer. The results were analyzed by WHONET 5.6 software.Results A total of 892 strains of pathogenic bacteria were detected from 2020 to 2021. The main sources of specimens were pus (51.79%), blood culture (16.59%) and midstream urine specimens (16.59%). Among the pathogenic bacteria detected, hospitalization accounted for 93.39%, and outpatient and emergency departments accounted for 6.61%. The number of strains detected in outpatient and emergency departments in 2021 was more than that in 2020, and the difference was statistically significant (P<0.05). 438 strains of Gram-negative bacteria, 414 strains of Gram-positive bacteria and 40 strains of fungi were detected. Escherichia coli (204 strains, 35.85%) and Staphylococcus aureus (147 strains, 25.83%) were the most common pathogens. Escherichia coli and Klebsiella pneumoniae were highly resistant to cefazolin and ampicillin/sulbactum, and the resistance rates were more than 50.00%. The resistance rates of Pseudomonas aeruginosa and Acinetobacter baumannii to imipenem were 36.36% and 54.05%, respectively. The detection rate of MRSA in Staphylococcus aureus was 53.06%, and the detection rate of MRCNS in coagulase negative Staphylococcus was 54.61%. No vancomycin-resistant strains were found in either Staphylococcus aureus or coagulase-negative Staphylococcus.Conclusion? The detection rate of drug-resistant bacteria in Malipo County People's Hospital of Yunnan Province is high. The clinical determination of drug resistance should be strengthened to promote rational drug use and reduce the incidence of hospital infection.
Key words:Pathogenic bacteria;Drug resistance;Esistance surveillance
隨著抗菌藥物在感染性疾病治療中廣泛應用,細菌耐藥性不斷變異、變強,給臨床工作帶來巨大挑戰[1]。目前,多種致病菌對常用的抗生素產生較大耐藥性,導致抗菌效果下降,影響療效[2,3]。同時,隨著細菌對抗菌藥物耐藥性的逐步上升,患者在用藥過程中出現不良反應越來越多,增加了院內感染的發生[4,5]。臨床上關于病原菌耐藥性相關研究報道較多,但由于地域及個體的差異,耐藥菌株的流行特點及耐藥性存在差異[6,7]。因此,需動態監測病原菌耐藥情況及其變化趨勢,以此了解病原菌耐藥變化情況,對臨床治療水平提高和醫院感染控制具有重要意義[8]。為了掌握云南省麻栗坡縣人民醫院臨床檢出病原菌的分布及耐藥特點,本研究回顧性分析2020-2021年醫院細菌耐藥監測數據,探討臨床檢出病原菌分布情況及耐藥細菌的流行狀況,為臨床抗感染治療提供可靠依據,以減少抗菌藥物的不合理使用,現報道如下。
1資料與方法
1.1標本收集? 收集2020年1月1日-2021年12月31日云南省麻栗坡縣人民醫院臨床科室送檢的細菌培養標本,進行培養病原菌菌株(肺炎支原體、衣原體、淋球菌、B族鏈球菌除外)和藥敏試驗,剔除同一患者相同部位的重復菌株。草綠色鏈球菌和凝固酶陰性葡萄球菌標本來源只包括血液和膽汁、胸腹水無菌體液。
1.2細菌鑒定? 采用XK型細菌鑒定/藥敏分析儀進行細菌鑒定和藥敏試驗。質控菌株為金黃色葡萄球菌ATCC25923、大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853、肺炎克雷伯菌ATCC799603和糞腸球菌ATCC29212。微生物檢測方法遵循《全國臨床檢驗操作規程》相關要求進行[9]。
1.3藥敏實驗? 采用XK型細菌鑒定/藥敏分析儀對分離出的病原菌菌株進行藥敏分析。藥敏實驗結果參照標準為美國臨床和實驗室標準化協會(Clinical and Laboratory Standards Institute, CLSI)2019版文件[10],按2019年CLSI M100(第29版)推薦的規則和標準判讀藥敏折點[11]。
1.4統計學方法? 臨床數據采用WHONET 5.6軟件進行結果錄入和分析。采用SPSS 22.0統計學軟件進行數據處理,計數資料采用(n)和(%)表示,比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2結果
2.1病原菌分布
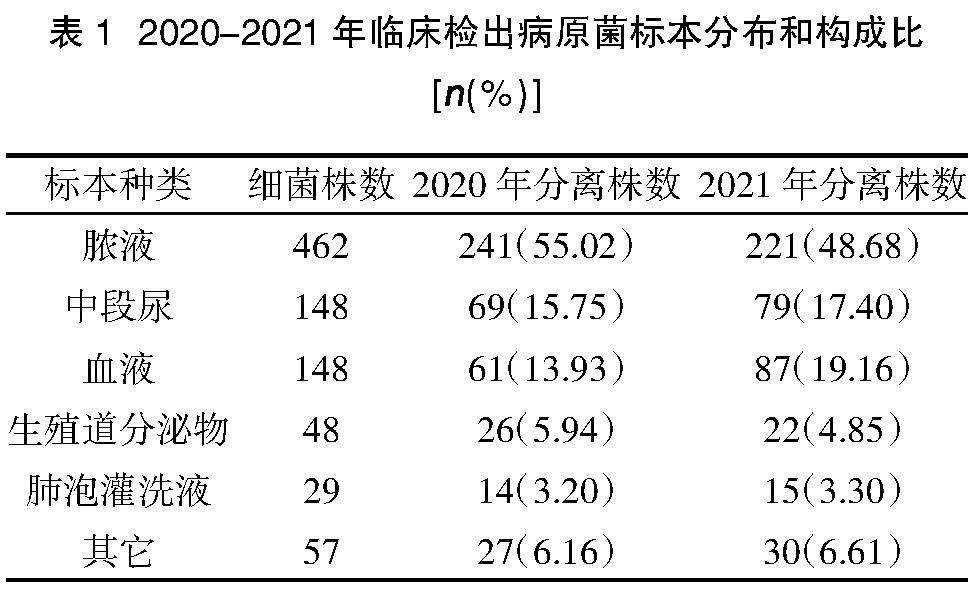
2.1.1病原菌標本來源? 2020-2021年度共收集送檢標本26 461例,檢出病原菌892株。檢出病原菌標本構成比從高到低依次為膿液標本462株(51.79%)、血液148株(16.59%)、中段尿148株(16.59%)、其他(導管,組織等)57株(6.39%)、生殖道分泌物48株(5.38%)、肺泡灌洗液29株(3.25%)。其中,2020年和2021年病原菌標本來源比較,差異無統計學意義(χ2=6.350,P=0.247),見表1。
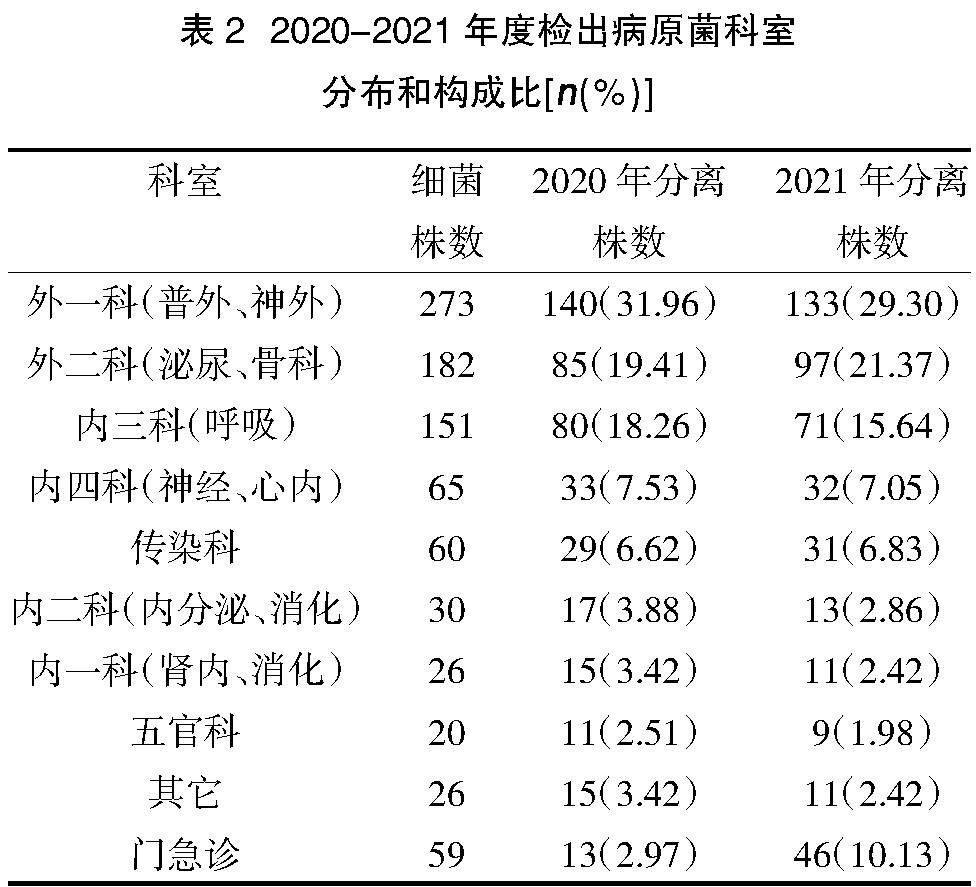
2.1.2病原菌科室分布? 2020-2021年度檢出病原菌主要為外一科(普外、神外)、外二科(泌尿、骨科)和內三科(呼吸)。其中,2021年門急診檢出病原菌較2020年增多,差異有統計學意義(χ2=21.731,P=0.010),各科室檢出病原菌數量分布情況見表2。
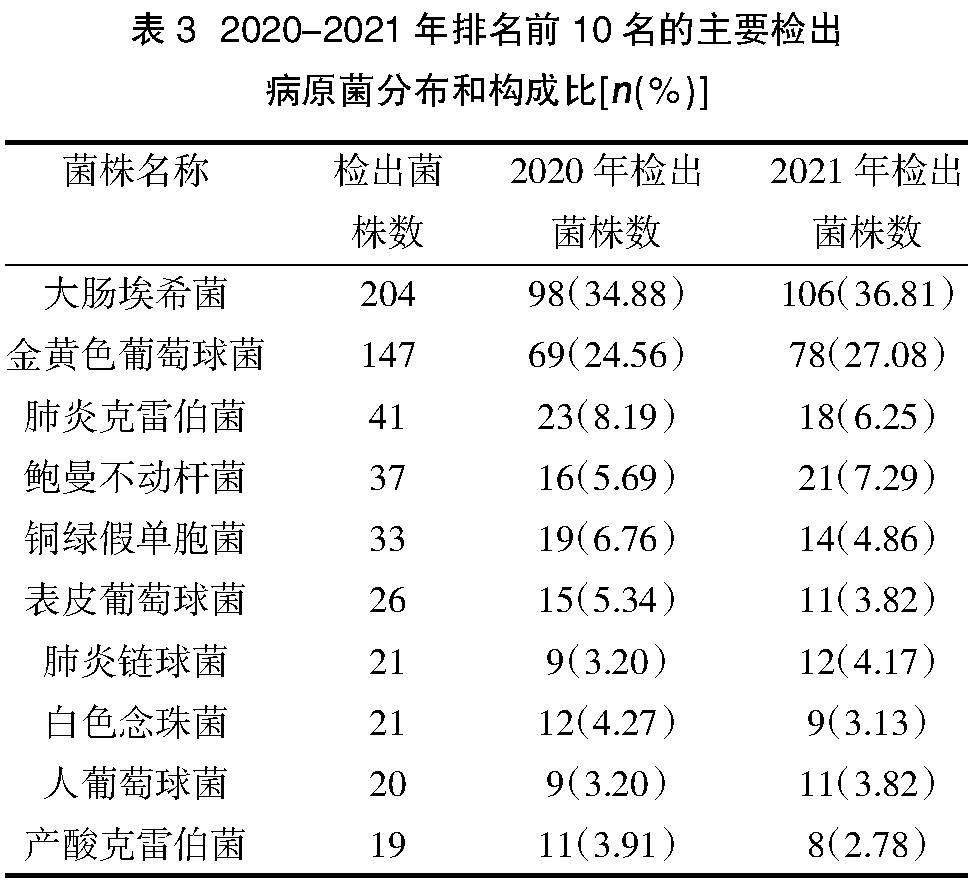
2.1.3主要病原菌分布? 892株檢出病原菌中,革蘭陰性菌438株,占49.10%;革蘭陽性菌414株,占46.41%;真菌40株,占4.48%。主要檢出病原菌構成比見表3,檢出革蘭陰性桿菌構成比從高到低依次為大腸埃希菌(204株,35.85%)、肺炎克雷伯菌(41株,7.21%)、鮑曼不動桿菌(37株,6.50%)、銅綠假單胞菌(33株,5.80%)、產酸克雷伯菌(19株,3.34%);檢出革蘭陽性菌構成比從高到低依次為金黃色葡萄球菌(147株,25.83%)、表皮葡萄球菌(26株,4.57%)、肺炎鏈球菌(21株,3.69%)、人葡萄球菌(20株,3.51%);真菌以白色念珠菌(21株,3.69%)為主。其中,2020年和2021年臨床主要檢出病原菌分布比較,差異無統計學意義(χ2=4.969,P=0.837)。
2.2病原菌對抗菌藥物耐藥情況
2.2.1主要革蘭氏陰性菌耐藥情況? 腸桿菌科大腸埃希菌對復方新諾明、頭孢唑啉和氨芐西林/舒巴坦存在較高耐藥性,耐藥率分別為63.73%、62.75%和59.80%;肺炎克雷伯菌對頭孢唑啉、氨芐西林/舒巴坦的耐藥率均超過50.00%。非發酵菌銅綠假單胞菌和鮑曼不動桿菌對亞胺培南的耐藥率分別為36.36%和54.05%。革蘭氏陰性菌對抗菌藥物耐藥率分析見表4。
2.2.2主要革蘭氏陽性菌耐藥率? 革蘭氏陽性球菌包括金黃色葡萄球菌和凝固酶陰性葡萄球菌,金黃色葡萄球菌中耐甲氧西林金黃色葡萄球菌(MRSA)的檢出率為53.06%,凝固酶陰性葡萄球菌中耐甲氧西林凝固酶陰性葡萄球菌(MRCNS)檢出率為54.61%。無論是金黃色葡萄球菌還是凝固酶陰性的葡萄球菌,對呋喃妥因、替加環素和利奈唑胺都保持了較高的敏感度,敏感率均>90.00%,而對β-內酰胺類、大環內酯類和氟喹諾酮類均高度耐藥,未發現對萬古霉素耐藥的葡萄球菌屬。革蘭氏陽性菌對抗菌藥物耐藥率分析見表5。
3討論
云南省麻栗坡縣人民醫院2020-2021年度共檢出病原菌892株,以革蘭氏陰性菌(49.10%)為主,其次是革蘭氏陽性菌(46.41%)和真菌(4.48%),此分布特點與國內報道數據差距較大[12-15],說明不同醫療機構由于地域及個體的差異,患者的病原菌構成有所差異。2020-2021年度檢出病原菌排列前5位的分別是大腸埃希菌(204株,35.85%)、金黃色葡萄球菌(147株,25.83%)、肺炎克雷伯桿菌(41株,7.21%)、鮑曼不動桿菌(37株,6.50%)和銅綠假單胞菌(33株,5.80%),與中國細菌耐藥監測(CHINET)報道排名稍有不同,2020年CHINET排名前5位分別為大腸埃希菌、肺炎克雷伯菌、金黃色葡萄球菌、銅綠假單胞菌和鮑曼不動桿菌[16]。麻栗坡縣人民醫院檢出菌株標本主要來源于膿液(462株,51.79%)、血液(148株,16.59%)和中段尿(148株,16.59%),與2020年CHINET標本來源差距較大,CHINET報道菌株標本主要來源于痰(38.3%)、尿(20.5%)和血(9.1%)[16]。由于不同標本來源檢出的病原菌情況存在差異,臨床醫生在抗感染治療時,應充分考慮感染部位的常見病原菌及其耐藥情況,選擇最佳治療藥物。
麻栗坡縣人民醫院病原菌科室來源以外科為主,外一科(普外、神外)占30.61%,外二科(泌尿、骨科)占20.40%。金黃色葡萄球菌是醫院感染的重要菌種,手術、留置導尿和深靜脈置管等因素可誘發其感染,醫院金黃色葡萄球菌感染患者中有手術史者高達61.9%,且外科感染患者存在一定的致病性和耐藥性[17]。因此,外科手術中應嚴格遵循無菌操作,要嚴密監測外科感染,進而預防和盡快控制金黃色葡萄球菌感染[18]。麻栗坡縣人民醫院2020年和2021年檢出菌株科室分布存在差異(P<0.05),原因可能是2021年麻栗坡縣人民醫院醫生重視門急診標本的送檢,規范門急診標本的送檢操作,提高了門急診標本的陽性率,降低了污染率。
2020-2021年度麻栗坡縣人民醫院耐藥性監測發現,腸桿菌科大腸埃希菌對復方新諾明、頭孢唑啉和氨芐西林/舒巴坦耐藥性較高,耐藥率分別為63.73%、62.75%和59.80%,肺炎克雷伯菌對頭孢唑啉、氨芐西林/舒巴坦的耐藥性較高,耐藥率分別為51.22%和53.66%,提示臨床選用藥物應參照藥敏結果。大腸埃希菌對環丙沙星耐藥率為38.73%,提示臨床經驗用藥應慎重。大腸埃希菌對碳青霉烯類抗菌藥物的敏感率較高,而肺炎克雷伯菌對碳青霉烯類藥物亞胺培南、美羅培南耐藥耐藥率分別達到26.83%和24.39%,高于2020年CHINET報道的肺炎克雷伯菌對碳青霉烯類藥物(亞胺培南、美羅培南)的全國平均耐藥率10.9%[16],提示克雷伯菌屬細菌對碳青霉烯類藥物耐藥率呈上升趨勢,需要臨床重視抗菌藥物合理治療。非發酵菌銅綠假單胞菌和鮑曼不動桿菌對亞胺培南的耐藥率分別為36.36%和54.05%,提示臨床應進一步落實接觸隔離、器物表面消毒和限制抗菌藥物的使用等感染控制措施[19]。
2020-2021年度麻栗坡縣人民醫院金黃色葡萄球菌中耐甲氧西林金黃色葡萄球菌的檢出率為53.06%,可能與經驗性用藥有關,提示臨床應根據藥敏結果選用抗菌藥物[20]。凝固酶陰性葡萄球菌中耐甲氧西林凝固酶陰性葡萄球菌檢出率為54.61%。無論是金黃色葡萄球菌還是凝固酶陰性的葡萄球菌,對呋喃妥因、替加環素和利奈唑胺都保持了較高的敏感度,敏感率均>90.0%,而對β-內酰胺類、大環內酯類和氟喹諾酮類均高度耐藥,未發現對萬古霉素耐藥的葡萄球菌屬。國際上普遍認為體外耐藥率超過30.0%的抗生素不再適合經驗治療一線藥物,麻栗坡縣人民醫院2020-2021年度臨床檢出病原菌藥敏結果有多種抗生素耐藥率超過30.0%。因此,這種情況應引起臨床高度重視,減少用藥的盲目性,經驗用藥也必須結合本院的細菌耐藥特點,選擇敏感性好的藥物階段性交替使用,達到抗生素使用的規范、有效、經濟、合理。
綜上所述,云南省麻栗坡縣人民醫院耐藥菌檢出率較高,臨床應加強耐藥性的測定,促進合理用藥,減少醫院感染的發生。
參考文獻:
[1]楊萍,袁華兵.三級綜合醫院多重耐藥菌特點及直接經濟負擔分析[J].醫學信息,2022,35(16):132-134.
[2]何媛梅,黃楚喬,鄧兆燕,等.腹膜透析相關性腹膜炎的細菌譜及耐藥性分析[J].醫學信息,2020,33(16):135-137.
[3]鄭凌,高磊,葉靜,等.呼吸重癥監護病房HAP致病菌耐藥性及其相關因素分析[J].安徽醫科大學學報,2021,56(1):134-137.
[4]張宏岳,李敏,鐘優.院內下呼吸道感染患者中肺炎克雷伯的耐藥性及其對抗菌藥物合理使用的影響[J].抗感染藥學,2019,16(6):964-967.
[5]朱應杰,李軼,齊文凱,等.2019年河南省部分二級醫院細菌耐藥性監測[J].中國感染與化療雜志,2021,21(6):712-718.
[6]沈芳,全晶晶,劉爐香,等.碳青霉烯耐藥腸桿菌目細菌耐藥性及耐藥傳播機制研究[J].中華微生物學和免疫學雜志,2021,41(9):679-686.
[7]石荔,楊玉妹,湯瑾,等.2017年度西藏與上海兩家三甲醫院細菌與抗菌藥物耐藥分析[J].中華醫院感染學雜志,2020,30(12):1816-1821.
[8]王云,管子姝,閆萍.2013-2018年醫院臨床分離細菌種類分布及耐藥性監測[J].中國感染控制雜志,2019,18(6):538-545.
[9]尚紅,王毓三,申子瑜.全國臨床檢驗操作規程[M].4版,北京:人民衛生出版社,2015:629-646.
[10]Romney H,April MB,Janet AH,et al.Overview of Changes to the Clinical and Laboratory Standards Institute Performance Standards for Antimicrobial Susceptibility Testing[J].J Clin Microbiol,2021,59(12):e0021321.
[11]Clinical and Laboratory Standards Institute.Performance standards for antimicrobial susceptibility testing[S].M100-S29.Wayne,PA:CLSI,2019.
[12]胡付品,郭燕,朱德妹,等.2017年CHINET中國細菌耐藥性監測[J].中國感染與化療雜志,2018,18(3):241-251.
[13]胡萍,劉穎,戴麗.北京積水潭醫院2013-2016年下呼吸道感染病原菌分布及耐藥分析[J].國際流行病學傳染病學雜志,2018,45(3):160-165.
[14]陳素明,賈天野,張敬霞,等.北京地區腹瀉病原菌流行病學及耐藥特征和檢測技術研究[J].中國抗生素雜志,2018,43(9):1083-1088.
[15]牛曉紅,郭華棋,張新玲,等.急性白血病患者血流感染病原菌及其耐藥性六年的變遷[J].中國感染控制雜志,2018,17(6):502-506.
[16]全國細菌耐藥監測網.2020年全國細菌耐藥監測報告[J].中華檢驗醫學雜志,2022,45(2):122-136.
[17]房愛素,王秀芹.妊娠期糖尿病產婦尿路感染危險因素及感染病原菌分布、耐藥性分析[J].國際泌尿系統雜志,2022,42(2):290-294.
[18]陳田,衛明.2017-2021年武漢某三甲醫院銅綠假單胞菌感染的臨床特征及耐藥性分析[J].傳染病信息,2023,36(1):69-72.
[19]許海軍,季崇裕,卞紅霞.區域隔離對ICU患者多重耐藥菌感染檢出率及醫護人員工作效率的影響[J].山東醫藥,2019,59(32):70-72.
[20]曾強,劉沙,金梅.某綜合醫院2013年至2017年多重耐藥菌流行病學特點及預防措施[J].中國藥業,2020,29(2):21-25.

