破膜后頭孢唑林治療對孕晚期B族鏈球菌感染患者血清炎癥因子及凝血功能的影響

【摘要】 目的:探究破膜后頭孢唑林治療對孕晚期B族鏈球菌感染患者血清炎癥因子及凝血功能的影響。方法:選取2021年6月—2023年6月陽江市婦幼保健院收治的100例孕晚期B族鏈球菌感染患者,用信封法將患者分為兩組,每組50例。兩組均給予對癥分娩干預,破膜后,對照組患者使用青霉素治療,研究組使用頭孢唑林治療。對兩組血清炎癥因子水平、凝血功能因子水平、產后相關指標、孕婦不良事件及新生兒結局進行記錄。結果:治療前,對照組和研究組白細胞計數、白介素-6及降鈣素原水平比較,差異均無統計學意義(P>0.05);治療后,兩組各項指標均降低,研究組均低于對照組,差異均有統計學意義(P<0.05)。治療前對照組與研究組凝血酶原時間、國際標準化比率、活化部分凝血活酶時間及凝血酶時間比較,差異均無統計學意義(P>0.05);治療后,研究組患者凝血酶原時間、活化部分凝血活酶相較于治療前均延長,研究組均長于對照組,國際標準化比率升高,研究組高于對照組,差異均有統計學意義(P<0.05)。研究組和對照組產后出血量比較,差異無統計學意義(P>0.05);研究組惡露時間短于對照組,惡露量均少于對照組,差異均有統計學意義(P<0.05)。研究組與對照組中轉剖宮產、分娩時發熱、產后發熱、絨毛膜羊膜炎、羊水污染、會陰側切發生率比較,差異均無統計學意義(P>0.05);研究組產褥感染顯著低于對照組,差異有統計學意義(P<0.05)。兩組新生兒肺炎、新生兒敗血癥、病理性黃疸、窒息及腦膜炎發生率比較,差異均無統計學意義(P>0.05)。結論:在孕晚期B族鏈球菌感染的患者中,破膜后使用頭孢菌素類抗生素頭孢唑林治療,能夠顯著降低患者的血清炎癥因子水平,改善凝血功能,減少產褥感染的發生,同時不會對新生兒健康產生不良影響。
【關鍵詞】 抗生素 孕晚期 B族鏈球菌感染 凝血功能
Effect of Cefazolin Treatment after Rupture of Membranes on Serum Inflammatory Factors and Coagulation Function in Patients with Group B Streptococcal Infection in Late Pregnancy/LIANG Yanmei, ZHANG Yuanfeng, AI Hongyun, ZHANG Yuan. //Medical Innovation of China, 2024, 21(21): 0-014
[Abstract] Objective: To explore the effect of Cefazolin treatment after rupture of membranes on serum inflammatory factors and coagulation function in patients with group B streptococcal infection in late pregnancy. Method: A total of 100 patients with group B streptococcal infection in late pregnancy admitted to Yangjiang Maternal and Child Health Hospital from June 2021 to June 2023 were selected and divided into two groups by envelope method, with 50 cases in each group. Both groups were given symptomatic delivery intervention. After rupture of membranes, the patients in the control group were treated with Benzylpenicillin, and the study group was treated with Cefazolin. Serum inflammatory factors levels, coagulation function factors levels, postpartum related indicators, maternal adverse events and neonatal outcomes were recorded in the two groups. Result: Before treatment, there were no significant differences in leukocyte count, interleukin-6 and calcitonin levels between control group and study group (P>0.05). After treatment, all indexes of both groups were decreased, and those in the study group were lower than those in the control group, the differences were statistically significant (P<0.05). Before treatment, there were no significant differences in prothrombin time, international standardized ratio, activated partial thrombin time and thrombin time between the control group and the study group (P>0.05). After treatment, the prothrombin time and activated partial thrombin time in the study group were longer than those before treatment, and those in the study group were longer than those in the control group, the international standardized ratio was increased, and that in the study group was higher than that in the control group, the differences were statistically significant (P&l6+j0YTI02uVsnV06N3sFsQ==t;0.05). There was no significant difference in postpartum blood loss between the study group and the control group (P>0.05). The lochia time of study group was shorter than that of control group, and the lochia volume was less than that of the control group, the differences were statistically significant (P<0.05). There were no significant differences in the incidences of transit cesarean section, fever during delivery, postpartum fever, chorionic amnionitis, amniotic fluid contamination and lateral episiotomy between the study group and the control group (P>0.05). The incidence of puerperal infection in the study group was significantly lower than that in the control group, the difference was statistically significant (P<0.05). There were no significant differences in the incidences of neonatal pneumonia, neonatal septicemia, pathological jaundice, asphyxia and meningitis between the two groups (P>0.05). Conclusion: In patients with group B streptococcal infection in late pregnancy, treatment with cephalosporin antibiotic of Cefazolin after rupture of membranes can significantly reduce the levels of serum inflammatory factors in patients, improve coagulation function, reduce the occurrence of amniotic fluid contamination, and do not have adverse effects on newborn health.
[Key words] Antibiotics Late pregnancy Group B streptococcus infection Coagulation function
First-author's address: Department of Maternity Unit, Yangjiang Maternal and Child Health Hospital, Yangjiang 529500, China
doi:10.3969/j.issn.1674-4985.2024.21.003
B族鏈球菌是孕晚期孕婦及新生兒感染的主要病原體之一,其可導致嚴重的并發癥,包括新生兒敗血癥、腦膜炎和肺炎等[1-3]。調查研究顯示,孕晚期孕婦B族鏈球菌感染率達40%,是影響孕晚期孕婦和胎兒安全的重要因素[4-5]。抗生素治療作為一種常用的治療手段,被廣泛應用于孕晚期B族鏈球菌感染患者中[6]。目前臨床中多使用青霉素、克林霉素等抗生素進行治療,其可有效抑制B族鏈球菌增殖,減少并發癥發生[7]。有研究認為抗生素使用會增加耐藥菌感染及正常菌群失調風險[8];另外一些學者認為,足量、足療程抗生素治療可以有效清除B族鏈球菌,降低不良妊娠結局的風險[9]。但不同種類抗生素的臨床獲益差異仍不明確。基于此,為進一步探究破膜后抗生素治療對孕晚期B族鏈球菌感染患者的安全性及有效性,本研究對比了破膜后接受不同抗生素治療患者的血清炎癥因子水平、凝血功能因子水平、母嬰結局,現將研究結果報道如下。
1 資料與方法
1.1 一般資料
本研究納入2021年6月—2023年6月陽江市婦幼保健院收治的100例孕晚期B族鏈球菌感染患者。(1)納入標準:①單胎、頭位、宮內妊娠;②行陰道及直腸分泌物檢查,并進行病原學檢查,確診為B族鏈球菌感染;③入組前3個月內未接受抗生素治療;④經臨床評估,母體健康且具有陰道分娩的條件(產道骨盆形狀正常,可允許胎兒通過,無子宮結構異常,產力充足),胎兒發育正常,且有陰道分娩的意愿。(2)排除標準:①合并嚴重妊娠病;②存在臟器功能不全;③存在認知障礙,無法正常溝通交流;④對本研究用藥存在過敏反應。用信封法將患者分為兩組,每組50例。本研究經本院醫學倫理委員會批準進行,患者及家屬均知情同意。
1.2 方法
所有患者均予對癥分娩干預,包括刺激宮縮、人工破膜等基礎治療。對照組在基礎治療上于羊膜破裂后予青霉素(生產廠家:華北制藥股份有限公司,批準文號:國藥準字H13020657,規格:80萬單位)靜脈注射治療,青霉素首次負荷量500萬單位/次,之后300萬單位/次,1次/4 h,至分娩結束。研究組在基礎治療上于破膜后予頭孢唑林(生產廠家:深圳立健藥業有限公司,批準文號:國藥準字H20143067,規格:1.0 g)靜脈注射治療,首次負荷量為2 g,之后1 g/次,1次/8 h,至分娩結束。
1.3 觀察指標及判定標準
(1)對兩組患者治療前后(生產當天、產后3 d)的血清炎癥因子(白細胞計數、白介素-6、降鈣素原)水平、凝血功能因子(凝血酶時間、活化部分凝血活酶時間、凝血酶原時間及國際標準化比率)進行檢測并比較組間差異。(2)對患者進行追蹤隨訪,比較兩組產后相關指標(產后出血量、惡露時間、惡露量)及母嬰結局(孕婦不良事件及新生兒結局)。
所有受試者于清晨空腹狀態下采集外周靜脈血,采用全自動血細胞分析儀(BC-5180,邁瑞醫療)檢測白細胞計數水平;采用酶聯免疫吸附試驗(ELISA)檢測白介素-6、降鈣素原水平,試劑盒均購于上海羅氏公司;采用全自動凝血分析儀(CX-9000,邁瑞醫療)檢測凝血功能因子。
1.4 統計學處理
使用SPSS 23.0軟件進行數據處理。計數資料如生產經歷、母嬰結局等以率(%)表示,進行字2檢驗;計量資料如血清炎癥因子、凝血功能因子等以(x±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗。P<0.05為差異有統計學意義。
2 結果
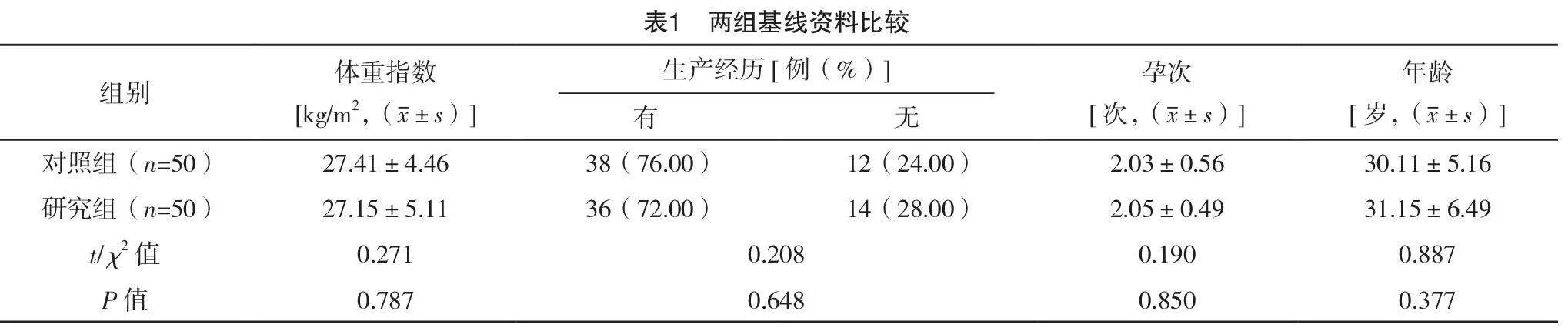
2.1 兩組基線資料比較
兩組基線資料比較,差異均無統計學意義(P>0.05),具有可比性,見表1。
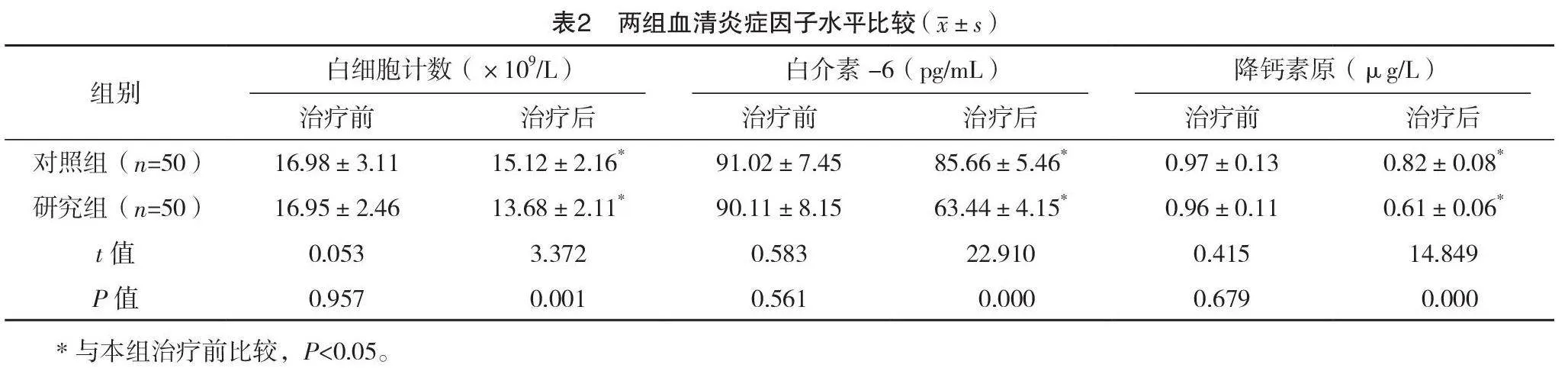
2.2 兩組血清炎癥因子水平比較
治療前,對照組和研究組白細胞計數、白介素-6及降鈣素原水平比較,差異均無統計學意義(P>0.05);治療后,兩組各項指標均降低,研究組均低于對照組,差異均有統計學意義(P<0.05)。見表2。
2.3 兩組凝血指標比較
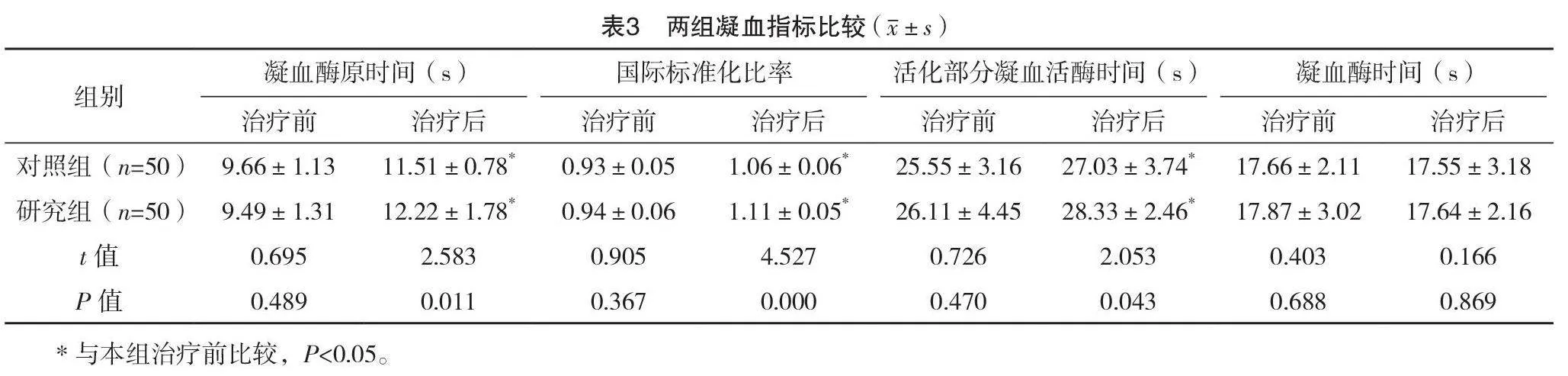
治療前對照組與研究組凝血酶原時間、國際標準化比率、活化部分凝血活酶時間及凝血酶時間比較,差異均無統計學意義(P>0.05);治療后,兩組凝血酶原時間、活化部分凝血活酶時間相較于治療前均延長,研究組均長于對照組,國際標準化比率均升高,研究組高于對照組,差異均有統計學意義(P<0.05)。治療后,兩組凝血酶時間比較,差異無統計學意義(P>0.05)。見表3。
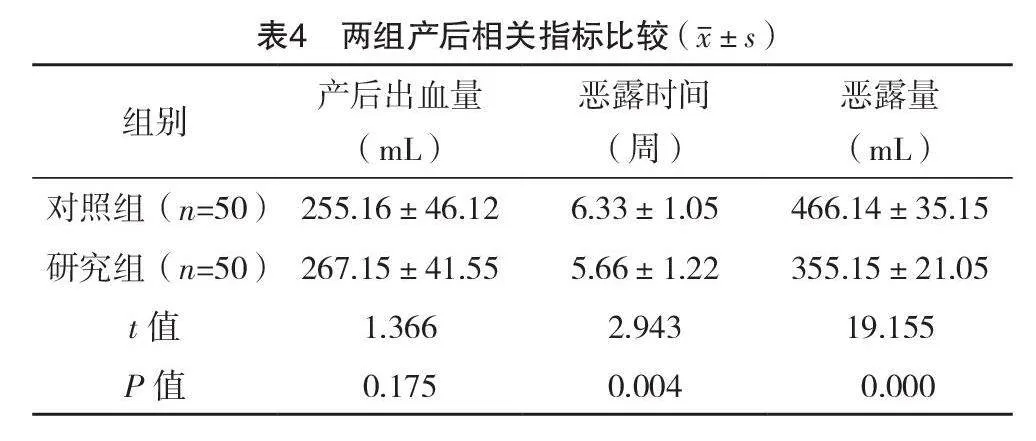
2.4 兩組產后相關指標比較
研究組和對照組產后出血量比較,差異無統計學意義(P>0.05);研究組惡露時間短于對照組,惡露量少于對照組,差異均有統計學意義(P<0.05)。見表4。
2.5 兩組不良事件發生情況比較
對照組和研究組分娩時發熱發生率分別為11.90%(5/42)、4.55%(2/44),會陰側切發生率分別為33.33%(14/42)、29.55%(13/44)。研究組與對照組會陰側切、分娩時發熱、中轉剖宮產、產后發熱、絨毛膜羊膜炎、羊水污染發生率比較,差異均無統計學意義(P>0.05);研究組產褥感染發生率顯著低于對照組,差異有統計學意義(P<0.05)。見表5。
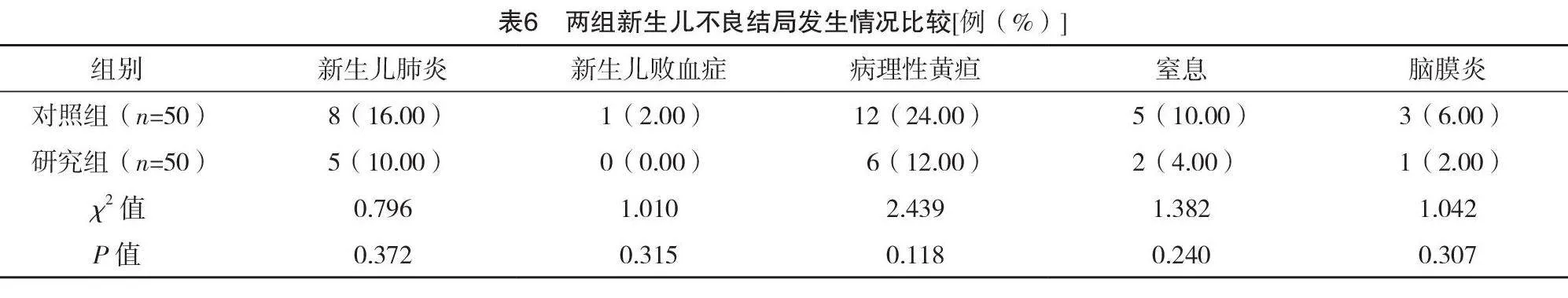
2.6 兩組新生兒不良結局發生情況比較
兩組新生兒肺炎、新生兒敗血癥、病理性黃疸、窒息及腦膜炎發生率比較,差異均無統計學意義(P>0.05),見表6。
3 討論
B族鏈球菌是人體內一種常見的細菌,可以存在于消化道和生殖道中[10-11]。在一些情況下,尤其是在孕晚期,容易感染B族鏈球菌,從而威脅母親及胎兒的健康[12]。目前關于孕晚期感染B族鏈球菌的具體機制尚未十分明確,多數認為與以下因素相關:孕晚期孕婦的激素水平變化,可能導致孕婦陰道和直腸中的細菌群落發生改變,使得B族鏈球菌繁殖和感染機會增加[13];孕婦生殖道在孕晚期會變得更加濕潤和堿性,這為B族鏈球菌提供了更適宜的生長環境,從而增加了其感染風險[14];此外,孕婦的免疫系統在孕期會發生一系列調節,以保護胎兒免受免疫攻擊[15],然而,這種免疫調節可能會導致孕婦對細菌的抵抗力下降,增加B族鏈球菌感染的風險。抗生素治療是孕晚期B族鏈球菌感染的主要治療方式,然而關于不同種類抗生素臨床使用的有效性及安全性仍然存在爭議。本研究探究破膜后不同抗生素治療對孕晚期B族鏈球菌感染患者血清炎癥因子及凝血功能的影響,以期為孕晚期B族鏈球菌感染的臨床治療提供理論依據。
本研究結果顯示,研究組白細胞計數、白介素-6、降鈣素原水平均低于對照組,說明破膜后應用頭孢菌素類抗生素頭孢唑林治療可以有效下調孕晚期B族鏈球菌感染患者的炎癥指標水平,這與相關研究結果一致[16]。B族鏈球菌是一種常見的條件致病菌,與青霉素相比,頭孢菌素類抗生素可以更有效抑制細菌的生長和繁殖,從而降低炎癥反應程度,抑制炎癥介質的釋放和炎癥細胞的活化,使炎癥細胞水平降低。
血液高凝狀態是一種正常的妊娠期生理反應。在妊娠期間,女性體內的凝血因子會增加,這是為了在分娩時減少出血量并保護母體的一種自然機制。血液高凝狀態的程度會隨著孕周的增加而逐漸增強。研究顯示,B族鏈球菌感染后,會產生黏附因子、侵襲因子、透明質酸酶等毒力因子,進而引發孕婦體內的炎癥反應,而炎癥反應會激活凝血系統,導致凝血因子的產生和激活增加,從而導致血液更容易凝結,增加血栓形成的風險[17]。此外,B族鏈球菌感染還可導致孕婦體內的血小板功能發生改變,促進血小板聚集和活化增加,從而增加血栓形成的風險[18]。本研究結果顯示,破膜后對孕晚期B族鏈球菌感染患者實施頭孢唑林治療能有效改善凝血功能。頭孢唑啉和青霉素作用機制均為抑制細菌細胞壁合成的酶活性,導致細菌細胞壁的合成和修復受阻,最終導致細菌死亡。但二者對細菌的靶點具有不同的特異性,前者對革蘭陽性菌有較強的活性,而青霉素類抗生素對細菌細胞壁合成酶的抑制作用較廣泛,不僅包括革蘭陽性菌和部分革蘭陰性菌,還包括其他一些非典型細菌。因此,青霉素類抗生素的特異性較低,也使得細菌容易出現抗生素抵抗現象。故相較于青霉素,頭孢唑林對B族鏈球菌的抑菌效果更好,可有效減少毒力因子的產生,減輕炎癥反應,從而降低凝血功能的激活及血小板活化,改善凝血功能。
本研究顯示,研究組產褥感染發生率低于對照組,惡露時間短于對照組,惡露量少于對照組,說明破膜后對孕晚期B族鏈球菌感染患者應用頭孢唑林治療,能降低產褥感染發生率。在分娩過程中,B族鏈球菌可能會進入子宮和其他生殖道組織,導致產褥感染,引起產婦發熱、惡露異常等[19]。破膜后頭孢菌素類抗生素治療可以更有效殺死或抑制B族鏈球菌的生長,從而控制感染的擴散,阻止細菌進一步侵入子宮和其他生殖道組織[20],進而降低產褥感染的發生率,而產褥感染的降低也有助于減少產后惡露量,縮短惡露時間。
目前針對妊娠晚期B族鏈球菌感染孕婦使用抗生素進行產程干預安全性的擔憂和爭議主要有以下方面。抗生素的使用可能導致病原體耐藥性增強,長期和過度使用抗生素可能使細菌產生耐藥基因,從而減弱抗生素的療效,增加胎兒感染的風險;其次,抗生素使用與孕婦過敏反應、胃腸道不適和其他不良反應的風險增加有關,且可能會對胎兒產生不良影響。但本研究不良分娩結局比較顯示,破膜后對孕晚期B族鏈球菌感染患者使用頭孢唑林治療不會對新生兒健康產生影響,具有較好的安全性。
綜上所述,破膜后對孕晚期B族鏈球菌感染患者使用頭孢菌素類抗生素頭孢唑林治療,能有效降低患者血清炎癥因子水平,改善凝血功能,減少產褥感染和羊水污染的發生率,同時不會對新生兒健康產生不良影響。
參考文獻
[1] RAABE V N,SHANE A L.Group B streptococcus (streptococcus agalactiae)[J].Microbiology Spectrum,2019,7(2):10.
[2] YUAN X,LIU H,LIU J,et al.Pathogenic mechanism, detection methods and clinical significance of group B streptococcus[J].Future Microbiology,2021,16(9):671-685.
[3] GON?ALVES B P,PROCTER S R,PAUL P,et al.Group B streptococcus infection during pregnancy and infancy: estimates of regional and global burden[J/OL].The Lancet Global Health,2022,10(6):e807-e819.https://pubmed.ncbi.nlm.nih.gov/35490693/.
[4]余清源.妊娠晚期孕婦B族溶血性鏈球菌感染對孕產婦母嬰結局及凝血功能的影響[J].血栓與止血學,2020,26(1):82-83.
[5]張云霞,吳東寧,杜英,等.妊娠晚期孕婦陰道微生態失調與B族鏈球菌感染對母嬰結局的影響[J].中國計劃生育學雜志,2020,28(7):1104-1107.
[6] DHUDASIA M B,FLANNERY D D,PFEIFER M R,et al.
Updated guidance: prevention and management of perinatal group B streptococcus infection[J/OL].Neo Reviews,2021,22(3):e177-e188.https://pubmed.ncbi.nlm.nih.gov/33649090/.
[7] MEI J Y,SILVERMAN N S.Group B streptococcus in pregnancy[J].Obstetrics and Gynecology Clinics of North America, 2023,50(2):375-387.
[8] MENICHINI D,CHIOSSI G,MONARI F,et al.Supplementation of probiotics in pregnant women targeting group B streptococcus colonization: a systematic review and meta-analysis[J].Nutrients,2022,14(21):4520.
[9]陶夢佳,秦夢路,王佳潔.妊娠晚期B族鏈球菌感染狀況及產時抗生素預防應用對妊娠結局的影響[J].川北醫學院學報,2022,37(8):1082-1085.
[10] LIU Y,LIU J.Group B streptococcus: virulence factors and pathogenic mechanism[J].Microorganisms,2022,10(12):2483.
[11] DAVIES H G,CARRERAS-ABAD C,LE DOARE K,et al.
Group B streptococcus: trials and tribulations[J].Pediatric IEZq5+fFwAwjS+JPV8AXgfMalOOYf+RjXQr26v3j1Aoc=nfectious Disease Journal, 2019,38(6S):S72-S76.
[12] DOTTERS-KATZ S K,KULLER J,HEINE R P,et al.Group B streptococcus and pregnancy: critical concepts and management nuances[J].Obstetrical Gynecological Survey,2022,77(12):753-762.
[13] NOYOLA-MARTíNEZ N,HALHALI A,BARRERA D.Steroid hormones and pregnancy[J].Gynecological Endocrinology,2019,35(5):376-384.
[14]黃亞軍,張艷彬,趙艷麗,等.妊娠期生殖道B族鏈球菌感染患者陰道微生態、血清炎性因子變化及母嬰結局調查[J].中國微生態學雜志,2020,32(4):455-460.
[15] SAITO S.Reconsideration of the role of regulatory T cells during pregnancy: differential characteristics of regulatory T cells between the maternal-fetal interface and peripheral sites and between early and late pregnancy[J].Medical Principles and Practice,2022,31(5):403-414.
[16]袁志平,來漢江,沈麗萍.蕭山區基層醫院圍產期孕婦B族鏈球菌篩查及流行病學研究[J].中國性科學,2022,31(2):86-89.
[17] HUEBNER E M,GUDJóNSDóTTIR M J,DACANAY M B,
et al.Virulence, phenotype and genotype characteristics of invasive group B streptococcus isolates obtained from Swedish pregnant women and neonates[J].Annals of Clinical Microbiology and Antimicrobials,2022,21(1):43.
[18] JAHN K,SHUMBA P,QUACH P,et al.Group B streptococcal hemolytic pigment impairs platelet function in a two-step process[J].Cells,2022,11(10):1637.
[19]蘇濤.圍產期B族鏈球菌感染與高危妊娠并發產褥感染的關系[J].中國臨床醫生雜志,2022,50(2):224-226.
[20]劉葉,張文亮,劉旭靜,等.新生兒羊水Ⅲ度胎糞污染風險因素及對新生兒結局影響[J].中國計劃生育學雜志,2023,31(6):1440-1444.
(收稿日期:2024-01-05) (本文編輯:陳韻)

