髖關節置換術后康復期軀體活動功能的相關影響因素及干預措施分析

【摘要】 目的 探討髖關節置換術后康復期軀體活動功能的相關影響因素,為臨床采取針對性干預措施提供指導。方法 回顧性分析2020年6月—2022年6月撫州市東鄉區人民醫院收治的72例髖關節置換術后康復期患者臨床資料。以髖關節置換軀體活動功能量表評估患者術后康復期軀體活動恢復情況,分為恢復良好組(軀體活動指數≥0.61)及恢復不良組(軀體活動指數<0.61)。收集臨床資料(年齡、文化水平、體質量指數、手術時間、術后有無并發下肢深靜脈血栓等),分析影響髖關節置換術后康復期患者軀體活動功能恢復的相關因素。結果 72例患者中,有54例術后軀體活動指數≥0.61,軀體活動功能恢復良好率為75.00%;18例術后軀體活動指數<0.61,軀體活動功能恢復不良率為25.00%。單因素分析顯示,文化水平、體質量指數、醫療費用支付方式與術后患者軀體活動功能恢復無關,差異無統計學意義(P>0.05);年齡、手術時間、鍛煉次數、術后有無并發下肢深靜脈血栓、遵醫情況、術后功能鍛煉有無家人支持與術后患者軀體活動功能恢復有關,差異有統計學意義(P<0.05)。Logistic回歸分析顯示,年齡≥75歲、手術時間≥2 h、鍛煉次數0~2次/周、術后并發下肢深靜脈血栓、不遵醫、術后功能鍛煉無家人支持是術后患者軀體活動功能恢復不良的危險因素(P<0.05)。結論 髖關節置換術后康復期患者存有一定軀體活動功能障礙情況,年齡≥75歲、手術時間≥2 h、鍛煉次數0~2次/周、術后并發下肢深靜脈血栓、不遵醫、術后功能鍛煉無家人支持是造成患者軀體活動功能恢復不良的危險因素。臨床需據此實施干預措施,以改善患者軀體活動功能。
【關鍵詞】 髖關節置換術;康復期;軀體活動功能
文章編號:1672-1721(2024)20-0026-04 " " 文獻標志碼:A " " 中國圖書分類號:R687.4
髖關節置換術通過人工假體置換病變髖關節,以糾正畸形、改善關節功能,是臨床治療股骨頭壞死、骨性關節炎等髖關節疾病重要手段[1-2]。受手術創傷、疼痛影響,患者術后早期肢體活動嚴重受限,加之髖關節置換術創傷性較大,康復期較長,影響功能康復的因素較多,致使部分患者在術后康復期出現不同程度軀體活動功能障礙[3-4]。軀體活動功能的恢復不良會影響患者正常生活活動,降低生活質量,并增加其家庭負擔[5]。臨床應盡早明確造成髖關節置換術后康復期軀體活動功能障礙的影響因素,做好相關預防措施。鑒于此,本研究回顧性分析2020年6月—2022年
6月撫州市東鄉區人民醫院收治的72例髖關節置換術后康復期患者的臨床資料,分析影響軀體活動功能的相關因素,報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2020年6月—2022年6月撫州市東鄉區人民醫院收治的72例髖關節置換術后康復期患者的臨床資料。其中,男性27例,女性45例;年齡55~90歲,平均年齡(72.19±6.32)歲。
納入標準:符合髖關節置換術指征,且首次接受手術治療;均為術后康復期;術前軀體功能正常;精神良好,認知、語言系統正常。
排除標準:術后拒絕參與調查者;存有重要臟器功能障礙者;臨床資料不全者。
1.2 方法
采用自行設計的問卷進行調查,收集2組患者軀體活動功能指數及一般資料。(1)軀體活動功能。于術后6個月采用自行設計的軀體活動功能量表評估患者情況。該量表共13個條目,每個條目最低評分0分、最高評分4分,共包括3個維度(坐立活動、行走活動、日常活動),得分范圍0~52分。通過量表評分計算患者軀體活動指數(取值為3分、4分的條目數除以總條目數),軀體活動指數范圍0~1,數值≥0.61為軀體活動恢復良好,反之為恢復不良。將量表發送至患者手中,指導患者進行填寫,保證該量表的完整性。填寫完畢后現場回收,共發放72份,回收72份,回收率為100%。將軀體活動指數≥0.61的患者納入恢復良好組,軀體活動指數<0.61納入恢復不良組。(2)一般資料。統計2組患者臨床資料,對資料進行整合。一般資料包括年齡(≥75歲、<75歲)、文化水平(小學及以下、初中、高中及以上)、體質量指數(≥25 kg/m2、<25 kg/m2)、手術時間(≥2 h、<2 h)、鍛煉次數(≥3次/周、0~2次/周)、術后有無并發下肢深靜脈血栓(有、無)、醫療費用支付方式(自費、醫療保險、公費)、遵醫情況(遵醫、不遵醫)、術后功能鍛煉有無家人支持(有、無)。對上述因素進行單因素分析,對差異有統計學意義的因素展開多因素Logistic回歸分析。
1.3 觀察指標
(1)計算髖關節置換術后康復期患者軀體活動功能指數;(2)分析影響患者軀體活動功能恢復的因素。
1.4 統計學方法
采用SPSS 20.0統計學分析軟件,計數資料以百分比表示,用χ2檢驗;等級資料采用秩和檢驗;多因素使用Logistic回歸分析;P<0.05為差異有統計學意義。
2 結果
2.1 軀體活動功能恢復情況
72例患者中,54例術后軀體活動指數≥0.61,軀體活動功能恢復良好率75.00%(54/72);18例術后軀體活動指數<0.61,軀體活動功能恢復不良率25.00%(18/72)。
2.2 影響軀體活動功能恢復的單因素分析
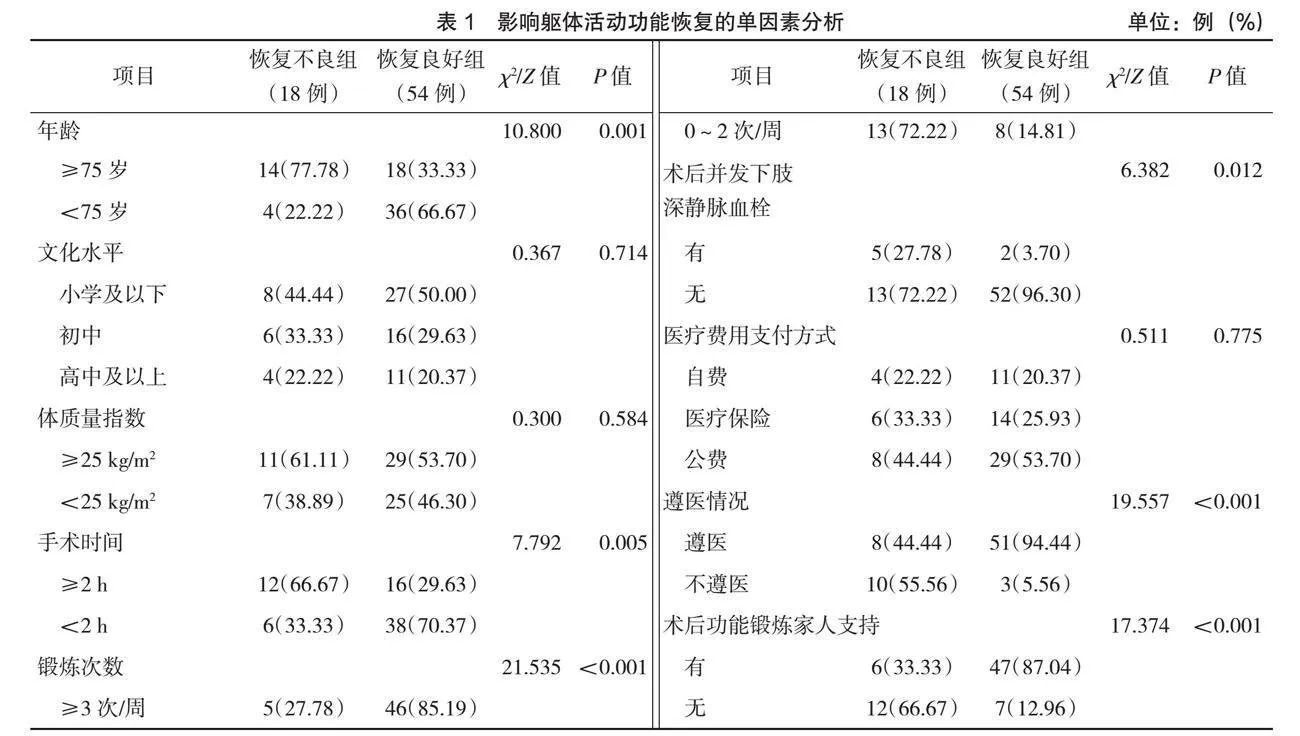
單因素分析顯示,文化水平、體質量指數、醫療費用支付方式與術后患者軀體活動功能恢復無關,差異無統計學意義(P>0.05);年齡、手術時間、鍛煉次數、術后有無并發下肢深靜脈血栓、遵醫情況、術后功能鍛煉有無家人支持與術后患者軀體活動功能恢復有關,差異有統計學意義(P<0.05),見表1。
2.3 影響軀體活動功能恢復的多因素分析
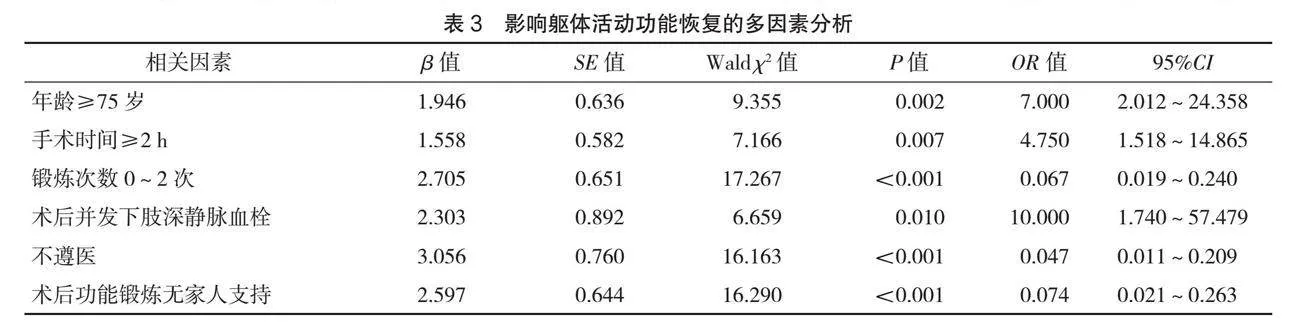
Logistic回歸分析顯示,年齡≥75歲、手術時間≥2 h、鍛煉次數0~2次/周、術后并發下肢深靜脈血栓、不遵醫、術后功能鍛煉無家人支持是術后患者軀體活動功能恢復不良的危險因素(P<0.05),見表2、表3。
3 討論
髖關節置換術是臨床治療髖關節疾病的重要措施。受手術創傷、患肢疼痛等影響,患者康復期軀體活動功能障礙較為常見[6-7]。術后軀體活動功能障礙會促使患者產生焦慮、抑郁等不良情緒,加重生理、心理應激,導致生活質量下降[8]。明晰影響髖關節置換術后康復期患者軀體活動功能恢復的危險因素,及時采取針對性干預措施,對于改善患者生活質量具有積極意義。
本研究結果顯示,72例患者中,軀體活動功能恢復良好率為75.00%,軀體活動功能恢復不良率為25.00%,提示髖關節置換術后康復期軀體活動功能障礙發生率較高,臨床需加以重視。單因素分析結果顯示,年齡、手術時間、鍛煉次數、術后并發下肢深靜脈血栓、遵醫情況、術后功能鍛煉有無家人支持與軀體活動功能恢復有關;Logistic回歸分析顯示,年齡≥75歲、手術時間≥2 h、鍛煉次數0~2次/周、術后并發下肢深靜脈血栓、不遵醫、術后功能鍛煉無家人支持是髖關節置換術后康復期軀體活動功能恢復不良的危險因素(P<0.05)。(1)年齡≥75歲。髖關節置換術雖能夠修復髖關節生理結構、糾正畸形,但手術創傷性較大。年齡≥75歲的高齡患者年齡較大,對損傷耐受性較低,神經肌肉系統、骨骼系統功能有所下降,關節結構較為脆弱。高齡患者術后康復期難以及時適應人工關節,運動時常需忍受不同程度的疼痛,常過于擔憂摔倒和害怕疼痛而對術后功能鍛煉表現出抵觸和抗拒,導致軀體活動功能恢復不良[9]。高齡患者存有較多基礎疾病,自身免疫力低下,體質較弱,切口愈合緩慢,術后開始功能鍛煉時間相對較長,從而影響軀體活動功能恢復。(2)手術時間≥2 h。手術時間較長說明患者所受創傷較為嚴重,失血量較多。失血后若無法有效促使組織間液進入血管補充循環血量,會增加患者機體缺氧風險。一旦發生腦缺氧可能導致腦功能障礙,影響手術的順利實施,致使術后下床活動時間延遲,不利于軀體活動功能恢復。(3)鍛煉次數0~
2次/周。術后持續、規范進行康復鍛煉是促進髖關節術后功能恢復的有效措施。若鍛煉頻率較低,會影響患肢血液循環及肌肉代謝,不利于關節假體長入,致使關節周圍肌力、關節穩定性、關節活動度恢復效果較差。(4)術后并發下肢深靜脈血栓。下肢深靜脈血栓是髖關節術后嚴重并發癥,也是導致髖關節置換術后功能恢復的高危因素[10]。髖關節置換術創傷性較大,會造成替換關節周圍組織、血管損傷,激活凝血系統,致使血液呈高凝狀態,血栓形成風險較高。術后早期,患者受創傷、疼痛等影響,活動量較低。術后患處血液流速減慢,若臥床時間過長,會進一步增加下肢深靜脈血栓發生風險,進而導致軀體活動功能恢復不良。(5)不遵醫。部分患者術后用藥、飲食、活動等不遵照醫囑實施,可能出現切口感染、下肢深靜脈血栓等并發癥,影響關節功能的康復,不利于軀體活動功能恢復。(6)術后功能鍛煉無家人支持。髖關節置換術后軀體活動功能的恢復與患者積極參與相關功能鍛煉密切相關,而良好的支持是患者堅持功能鍛煉的動力。若術后患者未得到家人的經濟、情感層面的支持,則會影響功能鍛煉的開展,不利于軀體活動功能恢復。
針對上述危險因素,臨床可實施以下干預措施。(1)針對年齡≥75歲者,醫護人員需重點關注其軀體活動功能,指導適當攝入口服維生素D,以維持骨骼肌肉穩定性,協助、督促患者逐漸開展功能鍛煉。
(2)采用通俗易懂的語言,以視頻、圖文結合等方式,告知患者功能鍛煉的重要性;依據患者恢復情況制定功能鍛煉措施,如步行、肌力訓練、肌力加強訓練等;添加患者微信,定期進行視頻指導及監督,促使患者遵醫囑堅持功能鍛煉、盡早適應人工假體,提高關節周圍肌力、關節穩定性,促使髖關節功能盡早恢復,改善軀體活動功能。(3)術后告知患者遵醫囑飲食、活動、用藥的重要性,鼓勵患者早期下床活動、盡早開展功能鍛煉,預防下肢深靜脈血栓等并發癥發生[11]。
(4)醫護人員多與患者及其家屬溝通,了解家庭情況,告知家屬給予患者情感、經濟支持的重要性;鼓勵與患者關系較為親密的家屬多予陪伴,協助進行功能鍛煉,營造良好的康復環境[12]。
綜上所述,髖關節置換術后康復期軀體活動功能恢復不良與年齡≥75歲、手術時間≥2 h、鍛煉次數0~2次/周、術后并發下肢深靜脈血栓、不遵醫、術后功能鍛煉無家人支持相關。臨床需據此予以針對性干預措施,以促進患者軀體活動功能恢復。
參考文獻
[1] 李放,王世軒,金光一,等.全髖關節置換術治療髖骨關節炎患者對其髖關節功能、生存質量的改善作用[J].中國綜合臨床,2018,34(2):161-164.
[2] 徐厚高,金耀,王慧,等.老年股骨頸骨折關節置換術后生存現狀及影響因素分析[J].蚌埠醫學院學報,2020,45(12):1655-1657,1661.
[3] 葉麗麗,姜肖肖.首次全髖關節置換術患者術后疼痛的相關影響因素分析[J].醫學臨床研究,2021,38(8):1187-1190.
[4] 蘇曉慧,陳文月,魏敏.235例單側全髖關節置換術后患者社會疏離現狀及影響因素分析[J].護理學報,2021,28(16):37-41.
[5] 周萍.髖關節置換術后患者關節功能影響因素分析[J].中國藥物與臨床,2018,18(1):109-111.
[6] JUDD D L,WOLFE P,LEDOUX C V,et al.Trajectories of functional performance and muscle strength recovery differ after total knee and total hip replacement:a performance-based,longitudinal study[J].Int J Rehabil Res,2019,42(3):211-216.
[7] 蔣坤寅,李洪偉.兩種手術入路與老年全髖關節置換術后功能恢復的關系及多因素研究[J].中國臨床醫生雜志,2021,49(10):1220-1223.
[8] 高銅拴,于哲,蔡丹,等.人工髖關節置換治療股骨近端骨腫瘤療效及預后影響因素研究[J].陜西醫學雜志,2019,48(12):1634-1637.
[9] 韋燕芬,陳敏茹,鄧敏.髖關節置換術后康復初期患者的軀體活動功能及其影響因素研究[J].護理管理雜志,2018,18(8):567-571.
[10] 萬億,王鈞,段祥林.老年股骨頸骨折患者髖關節置換術后影響髖關節功能恢復的因素分析[J].中國中醫骨傷科雜志,2019,27(11):58-61.
[11] 張春燕,李桂玲,汪祖蘭.信息-動機-行為護理模式對髖關節置換術后患者生活質量、康復效果及并發癥的影響[J].河北醫藥,2020,42(19):3032-3034.
[12] 覃開兵,蔣勁松.任務導向聯合早期負重訓練對全髖關節置換術后患者康復效果的影響[J].廣西醫學,2019,41(23):2989-2993.
(編輯:許 琪)