后交叉韌帶止點(diǎn)形態(tài)學(xué)測(cè)量及其重建骨道直徑探討
陳連旭 余家闊 敖英芳 王海軍 林霖
北京大學(xué)第三醫(yī)院運(yùn)動(dòng)醫(yī)學(xué)研究所(北京 100191)
后交叉韌帶(PCL)斷裂可以導(dǎo)致膝關(guān)節(jié)不穩(wěn),出現(xiàn)關(guān)節(jié)反復(fù)性腫脹、疼痛,長(zhǎng)期不穩(wěn),甚至可以導(dǎo)致骨關(guān)節(jié)病[1,2]。臨床上I~I(xiàn)I度的PCL損傷,保守治療效果良好;III度PCL損傷以及復(fù)合后外側(cè)角的損傷需重建PCL,以免影響膝關(guān)節(jié)的穩(wěn)定性[3,4]。PCL在功能上分為前外束(AL)和后內(nèi)束(PM)兩束,主要反映在股骨止點(diǎn)的位置[2,5]。解剖上無(wú)法嚴(yán)格區(qū)分AL和PM,但可根據(jù)不同屈膝角度時(shí)的緊張程度區(qū)分[6]。臨床上若單純重建AL,可恢復(fù)膝關(guān)節(jié)屈膝位時(shí)的后向穩(wěn)定性,但不能恢復(fù)膝關(guān)節(jié)正常的運(yùn)動(dòng)學(xué)功能[7]。而采用雙束重建技術(shù),可最大程度地恢復(fù)PCL功能[8-10]。目前,單束和雙束重建PCL的指征還不明確,骨道直徑不統(tǒng)一,這與不同研究中骨道位置和大小不一有關(guān)。本研究在尸體標(biāo)本上觀察PCL股骨和脛骨止點(diǎn)的形態(tài)特點(diǎn),從解剖學(xué)上探討重建PCL時(shí)骨道直徑的個(gè)體差異,為臨床應(yīng)用提供幫助。
1 材料和方法
1.1 標(biāo)本準(zhǔn)備
實(shí)驗(yàn)使用20具新鮮冷凍的膝關(guān)節(jié)尸體標(biāo)本,其中右膝7具,左膝13具。年齡57歲到89歲,平均73歲。剔除關(guān)節(jié)周?chē)完P(guān)節(jié)內(nèi)所有的軟組織,保留完整的PCL和前交叉韌帶(ACL),暴露股骨遠(yuǎn)端和脛骨近端。髁間窩平均寬度為18.75 ± 2.54 mm,內(nèi)側(cè)髁平均寬度為27.01 ± 2.97 mm,內(nèi)后髁高度為65.10 ± 3.36 mm,脛骨平臺(tái)內(nèi)外寬度和前后寬度分別為74.76 ± 6.21 mm和49.23 ± 3.64 mm,與文獻(xiàn)報(bào)道一致[11-16]。因此,本組標(biāo)本具有良好的代表性。
1.2 PCL止點(diǎn)邊界和束間分界確認(rèn)
因需要同時(shí)進(jìn)行前交叉韌帶研究,故未鋸去股骨外髁而暴露股骨內(nèi)髁的外側(cè)面,而在完整股骨上測(cè)量PCL的止點(diǎn)大小。仔細(xì)去除PCL表面滑膜,仔細(xì)辨認(rèn)PCL股骨和脛骨止點(diǎn)的邊界,并分清AL和PM的分界,用1 mm克氏針沿邊界和分界鉆孔。后去掉PCL和止點(diǎn)所有軟組織,信號(hào)筆標(biāo)記邊界和分界(圖1)。若難以辨認(rèn)AL和PM,則根據(jù)膝關(guān)節(jié)伸屈運(yùn)動(dòng)時(shí)不同的緊張程度(屈膝時(shí)AL緊張,伸膝時(shí)PM緊張)確定其纖維束,沿其纖維束走行,確定其分界線。
1.3 PCL股骨止點(diǎn)測(cè)量
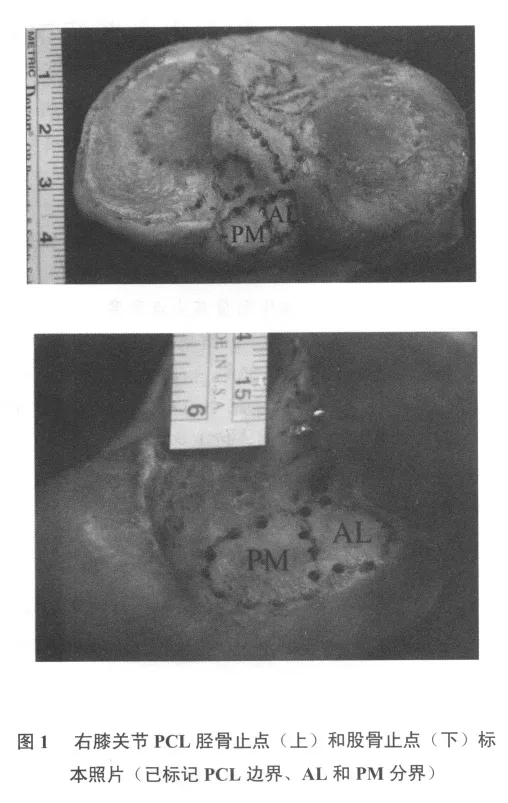
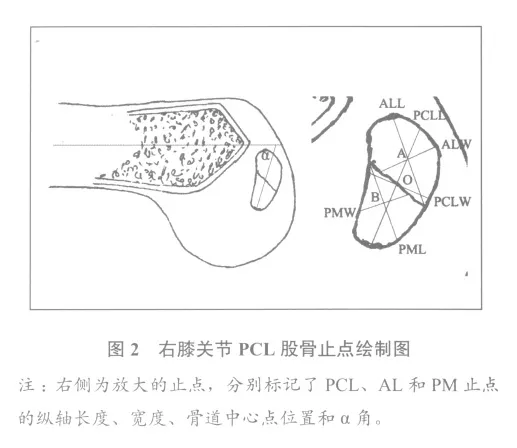
由于PCL股骨和脛骨止點(diǎn)骨面復(fù)雜,不在一個(gè)平面之上,因此未直接在關(guān)節(jié)標(biāo)本上測(cè)量,而是先用透明紙覆蓋于止點(diǎn)之上,描繪出PCL、AL和PM止點(diǎn)的形態(tài)圖,后在其形態(tài)圖上進(jìn)行測(cè)量。如圖2所示,根據(jù)PCL止點(diǎn)方向確定其止點(diǎn)縱軸,用游標(biāo)卡尺測(cè)定其長(zhǎng)度,為PCL止點(diǎn)長(zhǎng)度(PCLL),并測(cè)量該軸線與股骨縱軸的夾角(α角);經(jīng)止點(diǎn)縱軸中點(diǎn)作縱軸垂直線,沿垂線測(cè)量止點(diǎn)的長(zhǎng)度,為PCL止點(diǎn)寬度(PCLW);兩條垂線交點(diǎn)O則為單束解剖重建PCL的骨道中心點(diǎn)。確定AL束止點(diǎn)縱軸,測(cè)量其長(zhǎng)度,為AL束長(zhǎng)度(ALL);經(jīng)縱軸中點(diǎn)作縱軸垂線,沿垂線測(cè)量止點(diǎn)長(zhǎng)度,為AL束寬度(ALW);交點(diǎn)A為雙束解剖重建PCL時(shí)AL束的骨道中心點(diǎn)。同樣方法確定并測(cè)定PM束止點(diǎn)長(zhǎng)度(PML)和寬度(PMW),確定PM骨道中心點(diǎn)B。以中心點(diǎn)為圓心,寬度為直徑,確定PCL、AL和PM骨道范圍。同時(shí)觀察板股韌帶止點(diǎn)與PCL止點(diǎn)的關(guān)系。
1.4 PCL脛骨止點(diǎn)測(cè)量
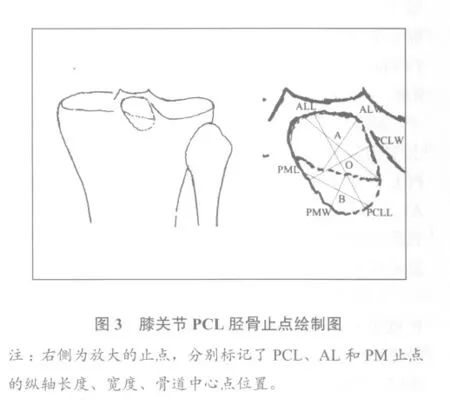
根據(jù)PCL、AL和PM的脛骨止點(diǎn)形態(tài),繪制其形態(tài)圖。如圖3所示,根據(jù)股骨止點(diǎn)的定位和測(cè)量方法,測(cè)量PCL、AL和PM脛骨止點(diǎn)長(zhǎng)度和寬度,確定骨道中心點(diǎn)位置O、A和B。
2 結(jié)果
2.1 PCL止點(diǎn)的形態(tài)
圖4為20個(gè)膝關(guān)節(jié)PCL股骨和脛骨止點(diǎn)的繪制圖,1~7為右膝關(guān)節(jié),8~20為左膝關(guān)節(jié)。上排為脛骨止點(diǎn),下排為對(duì)應(yīng)的股骨止點(diǎn)。PCL的脛骨止點(diǎn)形態(tài)大多為不規(guī)則的四邊形,止點(diǎn)大部位于后交叉韌帶窩底部,PM的部分纖維與后關(guān)節(jié)囊相連,位于窩底后緣以下。其軸線方向:前外-后內(nèi)14例(70%),前-后2例(10%),前內(nèi)-后外4例(20%);AM束和PL束的排列方向:前外-后內(nèi)15例(75%),前-后2例(10%),前內(nèi)-后外3例(15%)。PCL股骨止點(diǎn)形態(tài)多為不規(guī)則的半月形,凸面朝前,其軸線方向(屈膝90度)為前上-后下方向,該軸線與股骨干中心線的夾角為70±12°。AL和PM束的排列方向也為前上-后下方向。20例標(biāo)本中,18例標(biāo)本可以觀察到板股韌帶(90%),其中11例為W risburgh韌帶(55%),4例為Humphery韌帶(20%),3例兩者皆有(15%)。W risburgh韌帶的止點(diǎn)多位于PCL止點(diǎn)下1/3的后方,Hamphery韌帶的止點(diǎn)多位于PCL止點(diǎn)中部1/3的前方(屈膝90度)。

2.2 PCL、AL和PM的長(zhǎng)度和寬度
根據(jù)解剖重建觀點(diǎn),重建PCL止點(diǎn)應(yīng)完全位于PCL原來(lái)的止點(diǎn)之內(nèi),骨道位于止點(diǎn)位置的中心。那么,骨道中心點(diǎn)就是止點(diǎn)縱軸中心點(diǎn),骨道直徑應(yīng)為中心點(diǎn)寬度,大于該寬度,骨道就位于止點(diǎn)之外。測(cè)量結(jié)果(表1)顯示,脛骨止點(diǎn)長(zhǎng)度和寬度分別小于股骨止點(diǎn)長(zhǎng)度和寬度,AL和PM脛骨和股骨止點(diǎn)長(zhǎng)度和寬度差別不大。為了去掉差異較大的數(shù)值,更好適用于臨床,我們選擇第25百分位數(shù)的數(shù)值作為下限,第75百分位數(shù)的數(shù)值作為上限,測(cè)量值用均數(shù)(第25百分位數(shù)~第75百分位數(shù))表示。PCL脛骨止點(diǎn)寬度為10.64(9.52~11.51)mm,股骨止點(diǎn)寬度為11.01(10.27~12.04)mm。AL脛骨止點(diǎn)寬度為7.54(6.50~8.58)mm,股骨止點(diǎn)寬度為9.56(8.91~10.52)mm;PM脛骨止點(diǎn)寬度為6.85(6.37~7.56)mm,股骨止點(diǎn)寬度為9.47(8.85~10.28)mm。
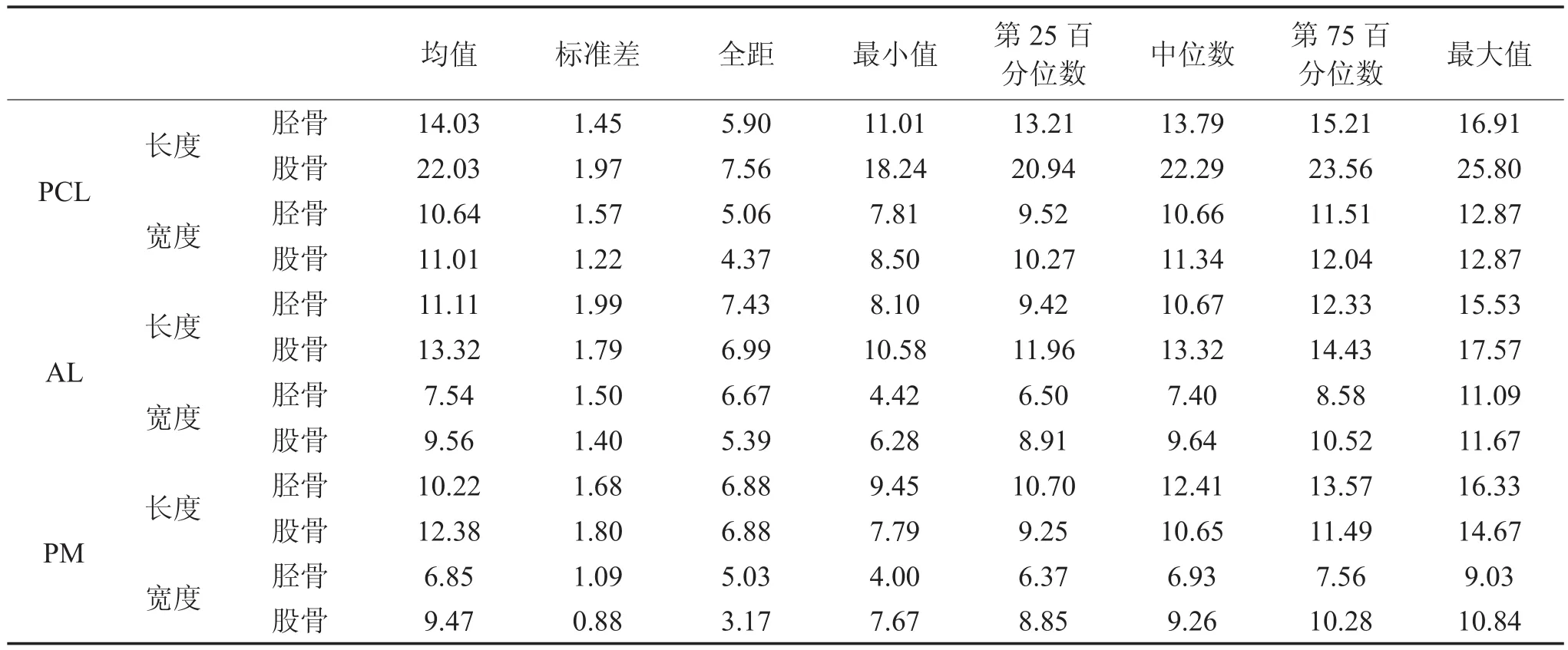
表1 PCL、AL和PM脛骨和股骨止點(diǎn)測(cè)量值(mm)
3 討論
PCL損傷是較嚴(yán)重的膝關(guān)節(jié)運(yùn)動(dòng)損傷,可導(dǎo)致膝關(guān)節(jié)后向不穩(wěn)定。PCL重建是其主要的治療方法,傳統(tǒng)的手術(shù)方式是PCL單束重建[17]。近幾年來(lái),隨著對(duì)ACL解剖、生物力學(xué)等方面認(rèn)識(shí)的逐漸深入,以及患者對(duì)于手術(shù)效果要求的不斷提高,人們加強(qiáng)了對(duì)PCL雙束重建的研究和應(yīng)用,并提出了PCL三骨道和四骨道雙束解剖重建的概念。解剖重建的核心是盡最大可能的實(shí)現(xiàn)原止點(diǎn)重建,恢復(fù)PCL的正常功能。為此,本研究對(duì)PCL止點(diǎn)形態(tài)、大小、走行等解剖特點(diǎn)進(jìn)行了詳細(xì)的研究,為臨床手術(shù)技術(shù)的提高起了關(guān)鍵作用。
Edwards等[18]研究了39具膝關(guān)節(jié)PCL股骨和脛骨止點(diǎn)的形態(tài),同本實(shí)驗(yàn)結(jié)果一樣,止點(diǎn)形態(tài)無(wú)一相同。PCL脛骨止點(diǎn)形態(tài)類(lèi)似不規(guī)則的四邊形,PCL止點(diǎn)縱軸、AL和PM的排列方向都以前外-后內(nèi)為主。PCL股骨止點(diǎn)形態(tài)類(lèi)似于不規(guī)則的半月形,凸邊朝前,PCL縱軸、AL和PM的排列方向以前上-后下為主(屈膝90o)。Harner等[19]研究發(fā)現(xiàn),PCL股骨止點(diǎn)面積(153 ± 37 mm2)大于脛骨止點(diǎn)(128 ± 22 mm2),與我們的測(cè)量結(jié)果一致,PCL股骨止點(diǎn)長(zhǎng)度和寬度均大于脛骨止點(diǎn)長(zhǎng)度和寬度。Race等[6]研究發(fā)現(xiàn),AL束占整個(gè)PCL體部橫截面的85%,但脛骨和股骨止點(diǎn)大小和PM束相近。我們的測(cè)量結(jié)果也證實(shí)了這點(diǎn),雖然AL止點(diǎn)長(zhǎng)度和寬度均值都大于PM長(zhǎng)度和寬度均值,但差別不大。
在PCL脛骨止點(diǎn)研究中,Moorman等[20]測(cè)量了14具膝關(guān)節(jié)標(biāo)本,測(cè)量的PCL脛骨止點(diǎn)的前后向長(zhǎng)度為15.6 ± 1.1 mm,范圍從14 mm到18 mm。Makris等[21]測(cè)量的前后向長(zhǎng)度為14 ± 2 mm,內(nèi)外向?qū)挾葹?4.4 ± 1 mm。在股骨止點(diǎn)研究中,Makris等[21]測(cè)量的前后向長(zhǎng)度為31 ± 1 mm,上下向?qū)挾葹?11 ± 2 mm。Edwards等[18]測(cè)量的PCL股骨止點(diǎn)前后向長(zhǎng)度為22 ± 3 mm,脛骨止點(diǎn)AL長(zhǎng)度和寬度分別為8 ± 2 mm和9 ± 2 mm,PM長(zhǎng)度和寬度分別為6±1 mm和10±2 mm。測(cè)量數(shù)值差異較大,主要與測(cè)量方法有關(guān)。
以往研究偏重于PCL止點(diǎn)形態(tài)和位置,以及止點(diǎn)中心點(diǎn)與骨性標(biāo)志的位置測(cè)量[17-22],而有關(guān)骨道直徑的研究尚未見(jiàn)報(bào)道。在臨床應(yīng)用中,單束重建、三骨道雙束重建、四骨道雙束重建以及脛骨Inlay股骨雙骨道重建時(shí),大多根據(jù)移植物大小和術(shù)者經(jīng)驗(yàn)決定骨道直徑,差異較大,無(wú)統(tǒng)一標(biāo)準(zhǔn)[23-26]。
根據(jù)本實(shí)驗(yàn)結(jié)果,在移植物充分的情況下,PCL單束重建時(shí),脛骨骨道直徑可為10.5(9.5 ~11.5)mm;股骨骨道為11(10 ~ 12)mm;如要求股骨骨道和脛骨一致,則以較小的脛骨骨道10.5(9.5~ 11.5)mm為準(zhǔn)。脛骨單骨道、股骨雙骨道重建時(shí),脛骨骨道直徑可為10.5(9.5 ~ 11.5)mm;股骨AL骨道直徑可為9.5(8.5 ~ 10.5)mm;PM骨道直徑可為9(8.5~10)mm。四骨道雙束重建時(shí),如要求脛骨骨道和股骨一致,那么AL骨道直徑應(yīng)為7.5(6.5 ~ 8.5)mm,PM骨道直徑應(yīng)為6.5(6.0 ~ 7.5)mm;如需股骨骨道大于脛骨骨道,AL股骨骨道直徑可為9.5(8.5 ~10.5)mm;PM股骨骨道直徑可為9.0(8.5 ~ 10.0)mm。顯然,AL和PM脛骨骨道直徑和股骨骨道直徑相差甚多,脛骨AL和PM骨道直徑只有7.5 mm和6.5 mm。如要保證兩骨道間2 mm的骨壁,兩骨道直徑只有6.5 mm和5.5 mm,無(wú)法達(dá)到或接近正常PCL的大小(正常PCL體部的直徑大約為13 mm[17])。如人為增大兩骨道的直徑,則會(huì)超出正常止點(diǎn)范圍,損傷周?chē)Y(jié)構(gòu),或者造成兩骨道相通,失去雙骨道的意義。因此,建議優(yōu)先選擇脛骨單骨道和股骨雙骨道的雙束重建方法。當(dāng)然,在移植物材料不充分的情況下,應(yīng)盡最大可能充分利用移植物,由移植物大小決定骨道直徑。
[1]Boynton MD,Tietjens BR. Long-term followup of the untreated isolated posterior cruciate ligament-deficient knee. Am J Sports Med,1996,24:306-310.
[2]Richter M,Kiefer H,Hehl G,et al. Primary repair for posterior cruciate ligament injuries. An eight-year followup of fifty-three patients. Am J Sports Med,1996,24:298-305.
[3]A llen CR,Kaplan LD,Harner CD,et al. Posterior cruciate ligament injuries. Curr Opin Rheumatol,2002,14:142-149.
[4]Bickerstaff DR. Posterior cruciate ligament injuries. Br J Hosp Med,1997,58:129-133.
[5]Girgis FG,Marshall JL,Monajem ARS. The cruciate ligaments of the knee joint anatomical,functional and experimental analysis. Clin Orthop,1975,106:216-231.
[6]Race A,Amis AA. The mechanical properties of the two bundles of the human posterior cruciate ligament. J Biomech,1994,27:13-24.
[7]Gill TJ,DeFrate LE,Wang C,et al. The biomechanical effect of posterior cruciate ligament reconstruction on knee joint function. Kinematic response to simulated muscle loads. Am J Sports Med,2003,31:530-536.
[8]Race A,Amis AA. PCL reconstruction. In vitro biomechanical comparison of“ isometric” versus single and double-bundled“ anatomic” grafts. J Bone Joint Surg Br,1998,80:173-179.
[9]Harner CD,Janaushek MA,Woo SL,et al. Biomechanical analysis of a double-bundle posterior cruciate ligament reconstruction. Am J Sports Med,2000,28:144-151.
[10]Mannor DA,Shearn JT,Grood ES,et al. Two-bundle posterior cruciate ligament reconstruction. An in vitro analysis of graft placement and tension. Am J Sports Med,2000,28:833-845.
[11]Muneta T,Takakuda K,Yamamoto H. Intercondylar notch w idth and its relation to the con fi guration and crosssectional area of the anterior cruciate ligament(A cadaveric knee study). Am J Sports Med,1997,25:69-72.
[12]Elias SG,F(xiàn)reeman MA,Gokcay EI. A correlative study of the geometry and anatomy of the distal femur. Clin Orthop Rel Res,1990,260:98-103.
[13]Good L,Odensten M,Gillquist J. Intercondylar notch measurements w ith special reference to anterior cruciate ligament surgery. Clin Orthop Rel Res,1991,263 :185-189.
[14]Yoshioka Y,Siu D,Cooke TD. The anatomy and functional axes of the femur. J Bone Joint Surg Am,1987,69:873-880.
[15]Staubli HU,Rauschning W. Tibial attachment area of the anterior cruciate ligament in the extended knee position. Anatomy and cryosections in vitro complemented by magnetic resonance arthrography in vivo. Knee Surg Sports Traumatol Arthrosc,1994,2:138-146.
[16]Kurosawa H,Yamakoshi K,Yasuda K,et al. Simultaneous measurement of changes in length of the cruciate ligaments during knee motion. Clin Orthop Rel Res,1991,265:233-240.
[17]Bowman KF,Sekiya JK. Anatomy and biomechanics of the posterior cruciate ligament and other ligament of the knee. Oper Tech Sports Med,2009,17:126-134.
[18]Edwards A,BullAMJ,Amis AA. The attachment of the bundles of the posterior cruciate ligament:an anatomic study. Arthroscopy,2007,23:284-290.
[19]Harner CD,Baek GH,VogrimTM,et al. Quantitative analysis of human cruciate ligament insertions. Arthroscopy,1999,15:741-749.
[20]Moorman III CT,Zane MSM,Banai S,et al. Tibial insertion of the posterior cruciate ligament:a sagittal plane analysis using gross,histological and radiographic methods. Arthroscopy,2008,24:269-275.
[21]Makris CA,Georgoulis AD,Papageorgiou CD,et al.Posterior cruciate ligament architecture:evaluation under microsurgical dissection. Arthroscpopy,2000,16:627-632.
[22]Morgan CD,Kalman VR,Graw l DM,et al. The anatomic origin of the posterior cruciate ligament:where is it? Reference landmarks for PCL reconstruction. Arthroscopy,1997,13:325-331.
[23]Pinczew ski LA,Thuresson P,O tto D,et al. A rthroscopic posterior cruciate ligament reconstruction using four-strand hamstrings tendon graft and interference screws. Arthroscopy,1997,13:661-665.
[24]Clancy WG Jr,Bisson LJ. Double tunnel technique for reconstruction of the posterior cruciate ligament. Oper Tech Sports Med,1999,7:110-117.
[25]Lauffenburger M,Johnson DL. Posterior cruciate ligament reconstruction using autogenous central quadriceps tendon. Oper Tech Sports Med,1999,7:281-288.
[26]miller MD,Gordon WT. Posterior cruciate ligament tibial inlay technique-Principles and procedure. Oper Tech Sports Med,1999,7:127-133.

