2009~2011年洛陽市婦女兒童醫院陰溝腸桿菌臨床分布和耐藥性分析
代富力 梁麗娟 邱園莉
為了解婦女兒童感染陰溝腸桿菌臨床分布和耐藥率情況,為臨床合理選用抗菌藥物提供參考,回顧性地對我院3年來臨床標本中分離的182株陰溝腸桿菌進行了臨床分布和耐藥性分析如下。
1 資料與方法
1.1一般資料 2009年1月至2011年12月我院門診及住院患者送檢的咽分泌物、血、尿、陰道分泌物等各種標本,按照全國臨床檢驗操作規程(第3版)分離培養和鑒定[1]。剔除同一患者重復菌株。
1.2藥敏試驗 菌株采用ATB express自動微生物分析儀進行鑒定和藥敏試驗。質控菌株:大腸埃希菌ATCC25922由衛生部檢驗中心提供。
1.3分析方法 將數據輸入旗幟微生物實驗室管理系統并應用Excel及SPSS 13.0軟件進一步計算統計分析。
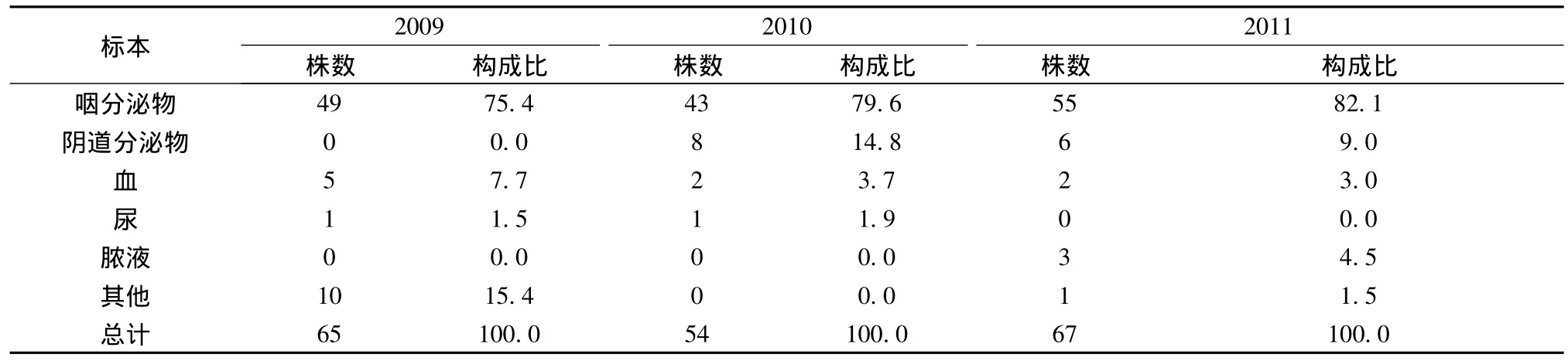
表1 2009~2011年各標本分離出陰溝腸桿菌株數及構成比(株,%)
2 結果
2.1菌種來源及病原菌分布特征 菌種由我院2009~2011年住院和門診患者分離培養所得,3年共送檢標本10282株,培養出細菌2921株,細菌陽性檢出率為28.4%。其中革蘭陰性菌1625株(55.6%),革蘭陽性菌1043株(35.7%),白色念珠菌253株(8.7%)。革蘭陰性菌占優勢,陰溝腸桿菌居革蘭陰性菌第3位,在所有分離菌株中居前6位,在我院感染致病菌中居重要位置。2009至2011年各標本分離出陰溝腸桿菌株數分布及構成比見表1。
2.2耐藥率 2009年到2011年臨床分離出陰溝腸桿菌株數及對20種抗菌藥的耐藥率見表2。
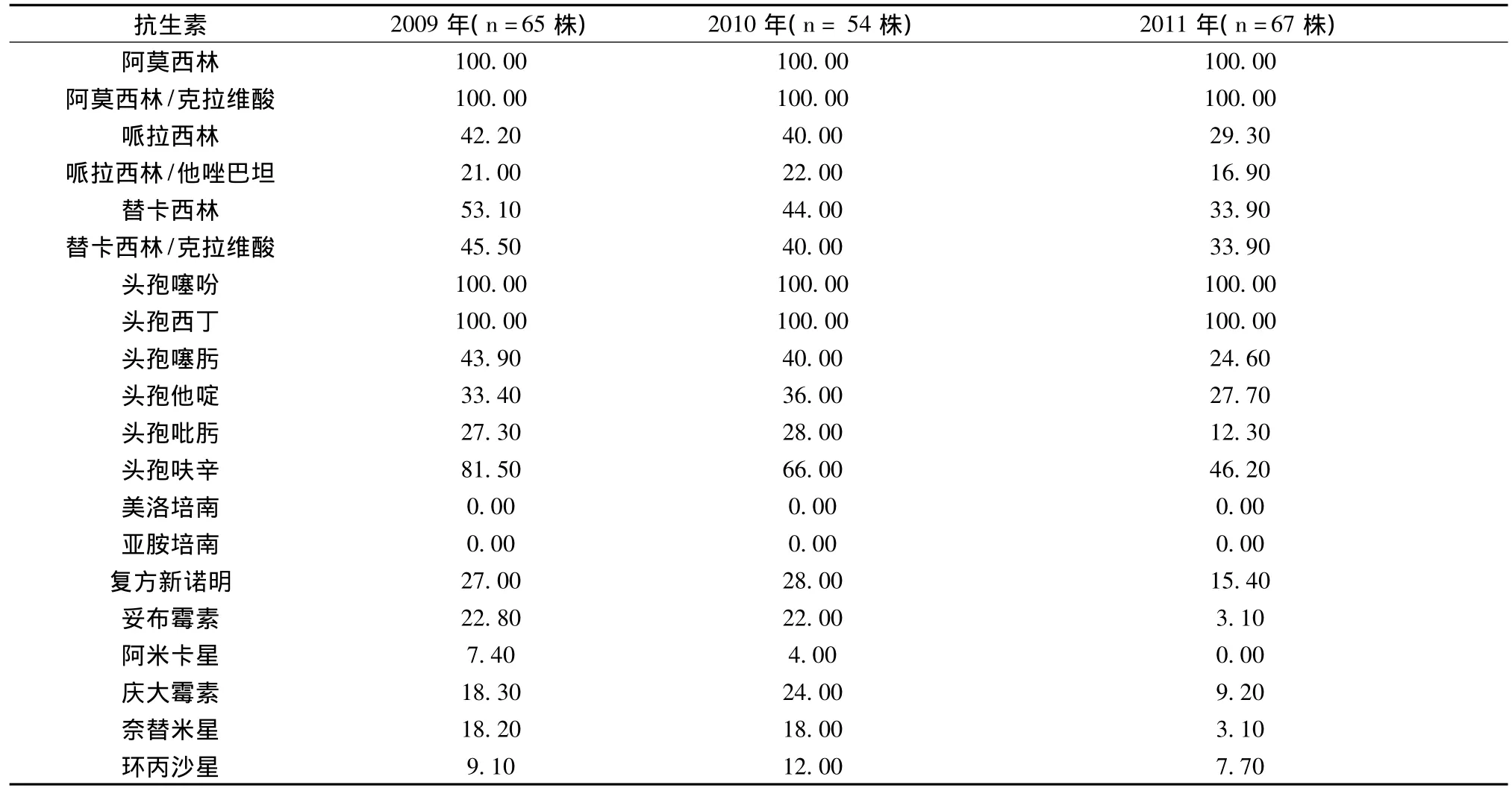
表2 2009至2011年分離出陰溝腸桿菌株數及對20種抗菌藥的耐藥率(%)
3 討論
我院2009至2011年陰溝腸桿菌的分離率在革蘭陰性桿菌中排第3位,僅次于大腸埃希菌和肺炎克雷伯菌,陰溝腸桿菌作為臨床的常見的致病菌,占有重要的地位,主要來源于咽分泌物,且呈上升趨勢,與其他報道相似[2]。這與我院兒童免疫力低,重癥患者多,呼吸道感染多見,氣管插管等侵入性操作多有關。
我院所分離陰溝腸桿菌對碳青酶烯類抗生素耐藥率為0,與田磊等[3]的報道相符。對阿莫西林、阿莫西林克拉維酸鉀、孢噻吩及頭孢西丁耐藥率為100%,其可能與陰溝腸桿菌對β-內酰胺類抗菌藥物產生耐藥的主要機制是產β-內酰胺酶(尤其是產ESBLs和AmpC酶),陰溝腸桿菌是染色體介導的AmpC酶的高產菌,高產AmpC酶,AmpC酶可以水解頭孢西丁有關[4,5]。不同地區 ESBLs和 AmpC 酶檢出率不同[3],這種AmpC酶不僅能水解β-內酰胺類抗生素,而且不被β-內酰胺抑制劑所抑制[6],因此也就不難解釋其對替卡西林呈現出相對較高的耐藥率且加酶抑制劑后耐藥率減少不明顯。而對哌拉西林耐藥率加酶抑制劑他唑巴坦后耐藥率相應明顯減少,可能與他唑巴坦可抑制AmpC酶有關。本研究顯示喹喏酮類如環丙沙星的耐藥率較低,與其他研究[5]不同,可能與兒科基本不用此類抗菌藥,而沒有誘導陰溝腸桿菌產生修飾酶有關。
本研究還發現近3年來我院分離陰溝腸桿菌對抗感染耐藥率有降低趨勢,尤其頭孢呋辛由81.50%降至46.20%降幅較大。兒科基本不用的復方新諾明、妥布霉素、阿米卡星、奈替米星、環丙沙星耐藥率低。這可能與近年來國家及我們醫院合理應用抗生素工作的加強,抗生素應用頻度減低,個別抗生素如頭孢呋辛臨時停用及臨床醫生對相應抗感染藥應用的合理與減少有關。
由此可見,為了控制陰溝腸桿菌的感染與傳播,臨床醫生應盡早送患者標本做細菌培養及藥敏試驗,并根據藥敏結果合理使用抗菌藥物。我們應盡量減少應用并避免濫用抗感染藥,由于陰溝腸桿菌對某些藥物100%耐藥,重癥感染時,細菌培養加藥敏尤為重要。
[1]葉應嫵,王毓三,申子瑜.全國臨床檢驗操作規程.第3版,南京:東南大學出版社,2006.
[2]晏玲,薛瑗,何念海,等.兒科臨床分離病原菌構成及藥敏分析.中華醫院感染學雜志,2010,20(11):1616-1617.
[3]田磊,李莉,張蓓,等.陰溝腸桿菌產AmpC酶與ESBLs的研究.中華醫院感染學雜志,2009,19(15):1941-1943.
[4]桂炳東,王伶,鄒葉青,等.高產AmpC酶陰溝腸桿菌的耐性及同源性分析.中華醫院感染學雜志,2005,15(12):1332-1334.
[5]林燕青,邱卡儀,陳梅英.陰溝腸桿菌的分布及耐藥性變遷.中華醫院感染學雜志,2009,19(4):461-462.
[6]楊月琳.產AmpC酶陰溝腸桿菌的檢測.中國實驗診斷學,2008,12(7):933-934.

