老年患者下肢骨科術后靜脈和硬膜外鎮痛效果的比較
朱 屹 東南大學附屬江陰醫院骨科,江蘇省江陰市 214400
2009年1 月-2011年12月期間,我院對88例老年患者下肢骨科術后靜脈和硬膜外鎮痛效果進行觀察,比較兩種鎮痛方法的鎮痛效果及不良反應,現報道如下。
1 資料與方法
1.1 一般資料 擇期或急診下肢骨科手術的患者88例,ASA分級Ⅱ~Ⅲ級,男48例,女40例,年齡66~85歲,所有患者均無嚴重心、肺、腦疾病,神志正常,能正常交流,無硬膜外麻醉禁忌證,其中股骨頭置換術48例,全髖置換術12例,脛腓骨骨折內固定術28例,所有患者均在硬膜外麻醉下完成手術。88例患者隨機分為靜脈鎮痛組(A組)和硬膜外鎮痛組(B組),每組44例,兩組患者年齡、手術類型和手術時間均無統計學差異(P>0.05),具有可比性。
1.2 鎮痛方法 所有患者均采用術后自控鎮痛。A組配泵方案:芬太尼0.8mg+格拉司瓊3mg,手術結束前30min靜脈注射鎮痛復合液5ml+格拉司瓊3mg,連接靜脈鎮痛泵,給藥速度2ml/h,單次按壓給藥量0.5ml,鎖定時間15min。B組配泵方案:羅哌卡因100mg+芬太尼0.2mg+格拉司瓊3mg,手術結束前30min,硬膜外腔注射鎮痛復合液5ml,靜脈注射格拉司瓊3mg,連接硬膜外鎮痛泵,給藥速度2ml/h,單次按壓給藥量0.5ml,鎖定時間15min。
1.3 觀察指標 鎮痛期間持續低流量吸氧,監測血壓(BP)、脈搏血氧飽和度(SpO2)、心率(HR)。記錄患者術后6、12、24和48h的鎮痛、鎮靜評分。鎮痛采用視覺模擬(VAS)評分:0分為無痛,10分為劇烈疼痛,<3分為鎮痛良好,3~4分為基本滿意,5~10分為鎮痛差。鎮靜評分:0分清醒;1分偶爾嗜睡易于喚醒;2分嗜睡容易喚醒;3分嗜睡難以喚醒。記錄鎮痛期間低血壓、呼吸抑制、惡心、嘔吐等不良反應發生率及鎮痛總體滿意度。1.4 統計分析 采用SPSS13.0統計軟件包進行統計學分析,所有計量資料采用均數±標準差(±s)表示,組間比較采用t檢驗,計數資料用χ2檢驗,P<0.05認為差異有統計學意義。
2 結果
A組術后各時間點的VAS評分及鎮靜評分均高于B組,兩組間比較,差異有統計學意義(P<0.05),見表1。兩組患者鎮痛期間均無嚴重低血壓、呼吸抑制。A組鎮痛期間有3例發生惡心,B組1例發生惡心,兩組比較差異無統計學意義(P>0.05)。B組總體滿意度為98%,顯著高于A組(82%),組間比較差異有統計學意義(P<0.05)。
表1 術后兩組各時間點VAS及鎮靜評分(±s,n=44)
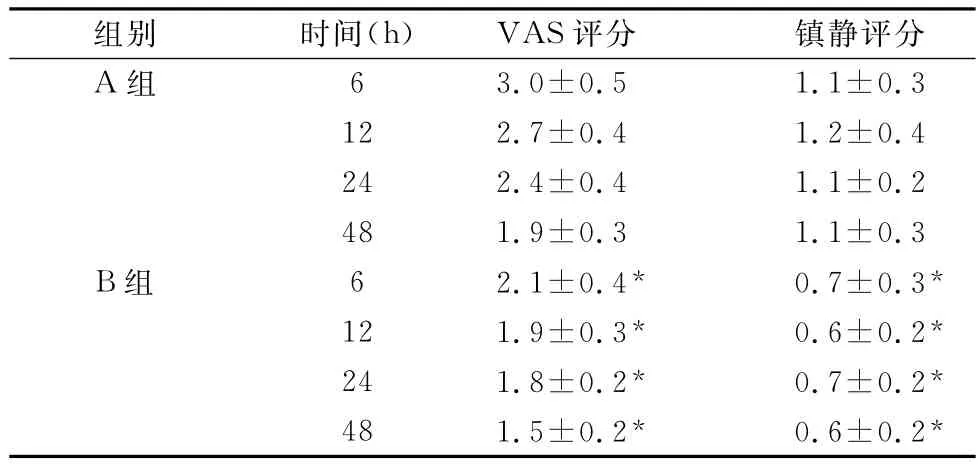
表1 術后兩組各時間點VAS及鎮靜評分(±s,n=44)
注:與A組比較,*P<0.05。
鎮靜評分A組 6 3.0±0.5組別 時間(h) VAS評分1.1±0.3 12 2.7±0.4 1.2±0.4 24 2.4±0.4 1.1±0.2 48 1.9±0.3 1.1±0.3 B組 6 2.1±0.4* 0.7±0.3*12 1.9±0.3* 0.6±0.2*24 1.8±0.2* 0.7±0.2*48 1.5±0.2* 0.6±0.2*
3 討論
下肢骨折手術后疼痛較劇烈,疼痛刺激可引起較強的應激反應,容易誘發心律失常、高血壓、心肌缺血等心血管并發癥[1]。術后疼痛使患者主動制動,長時間臥床,增加術后深靜脈血栓和肺部感染的發生率。老年人生理功能已發生程度不等的退行性改變,常伴有高血壓、冠心病、腦血管病變和糖尿病等合并癥,術后鎮痛較為棘手,處置得當可抑制或減輕疼痛產生的應激反應,減少或避免并發癥,促進術后恢復,改善患者術后生活質量。硬膜外鎮痛和靜脈鎮痛是目前常采用的兩種鎮痛方法。硬膜外鎮痛中應用低濃度局麻藥阻斷有關脊髓神經對疼痛刺激的傳導[2]。可充分抑制下肢手術所致的應激反應[3],鎮痛效果確切,與阿片類藥物聯合應用可減少局麻藥用量,減少交感神經阻滯所致的低血壓。而阿片類鎮痛藥全身投藥則不能達到完全抑制應激,而且老年患者常常對阿片類藥物敏感[4],有過度鎮靜和呼吸抑制的風險。
筆者的觀察結果也顯示老年患者下肢骨科術后采用硬膜外鎮痛,術后各時間點鎮痛評分均低于靜脈鎮痛組,VAS評分均小于3分,鎮痛滿意度為98%,均顯著優于靜脈鎮痛組。硬膜外鎮痛組患者術后鎮靜評分顯著低于靜脈鎮痛組,無1例過度鎮靜,而靜脈鎮痛組中有2例80歲以上患者鎮靜評分達到3分,給予重點觀察和護理,同時匯報醫生,調整靜脈鎮痛給藥速度后好轉。
綜上所述,硬膜外鎮痛較靜脈鎮痛用于老年患者下肢骨科術后鎮痛效果更好、更安全。
[1] Duszkiewicz W,Pawlak K,Casiorowski I.Early post-pneumonectomy complications in the elderly〔J〕.Eur J Cardiothorac surg,2000,17(3):246-250.
[2] 張傳漢.麻醉與鎮痛新進展〔J〕.臨床外科雜志,2007,15(1):42-45.
[3] 嚴相默.術后鎮痛進展〔J〕.中國疼痛醫學雜志,2004,10(6):360-363.
[4] 徐啟明,郭曲練,姚尚龍,等.臨床麻醉學〔M〕.北京:人民衛生出版社,2006:332-334.

