物理降溫治療兒童發熱340例療效觀察
李紅霞, 孫景玲
發熱是兒科急診常見的就診病因,是指任何原因引起產熱過多,散熱減少,體溫調節障礙、致熱源作用于體溫調節中樞使調定點上移而引起的體溫升高,并超過正常范圍[1]。持續高熱可導致中樞神經系統功能障礙的同時,增加熱能的消耗,損害心肝腎等重要器官,并使機體消化功能減退,抵抗力降低,以致產生多種并發癥,威脅患兒的生命[2]。為探尋理想的兒童降溫方法,促使發熱患兒得到安全合理有效的護理干預,獲得良好的預后。筆者對668名發熱患兒分別采取物理降溫和藥物降溫,現將結果報道如下。
1 資料與方法
1.1 臨床資料 668例患兒均為沈陽市沈河區大南社區衛生服務中心急診發熱患兒,年齡3~12歲,中位年齡7.49歲。采用簡單隨機分組法將其分為物理降溫340例(觀察組)和藥物降溫328例(對照組),兩組患兒一般資料見表1。兩組間性別、年齡、病種及體溫等方面經統計學處理差異無統計學意義(P>0.05),具有可比性。

表1 兩組患兒一般資料(n)
1.2 診斷標準 發熱程度以口腔溫度分為:低熱37.3~37.9℃,中等熱38.0~38.9℃,高熱39.0~40.9℃,超高熱41℃以上[1]。
1.3 納入標準 急診內科就診的3~12歲發熱患兒。
1.4 排除標準 體溫調節中樞發育尚未完善、非感染性疾病及大量飲水患兒。
1.5 治護方法 兩組均采用抗炎、止咳等對癥治療。
1.5.1 對照組 采用藥物降溫,使用阿沙吉爾(揚州一洋制藥)10mg/(kg·d)靜脈滴注,靜脈滴注開始每15分鐘測溫1次。
1.5.2 觀察組 采用物理降溫,患兒頭部放置冰袋,足部放置熱水袋,使用比測試體溫高1℃的溫水擦浴,操作方法按《基礎護理學》[1]執行。降溫過程中觀察患兒有無皮膚蒼白、寒戰、疲倦等不適。僅有疲勞者暫停擦浴,使患兒休息并觀察其反應;如出現怕冷、皮膚蒼白、寒戰等停止物理降溫,改用藥物降溫;出現驚厥按兒科護理常規處理[4]。于擦浴后每15分鐘測溫1次。
1.6 療效判定標準 (1)顯效:2h內退熱,體溫正常且無反復;(2)無效:2h內熱未退,或熱退不去,即仍有發熱[3]。
1.7 統計學方法 采用SPSS 13.0統計軟件,率的比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組各時段體溫未達標人數 見表2。
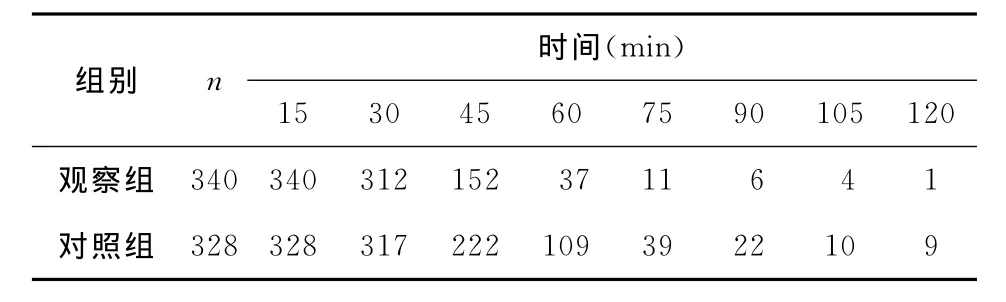
表2 兩組各時段體溫未達標人數(n)
表2結果可以看出觀察組不同時段降溫人數均少于對照組,說明物理降溫起效迅速,作用持久。
2.2 兩組療效比較 見表3。
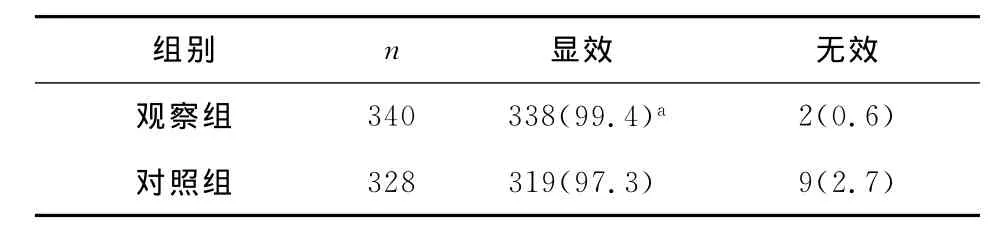
表3 兩組療效比較[n(%)]
表3結果說明,觀察組總體療效優于對照組,差異均有統計學意義(P<0.05)。
3 討論
發熱是機體在致熱源的作用下,通過體溫調節中樞使產熱和散熱不能保持動態平衡,若產熱大于散熱就可引起病理性體溫升高。物理降溫的原理通常是利用氣體、液體、或固體等導熱物資,通過蒸發、輻射、對流和傳導等物理方法達到人工散熱的目的[5]。阿沙吉爾是通過抑制PG合成酶(環加氧酶),達到退熱作用。大多數患兒對藥物降溫都不合作,而且很多家長也因擔心藥物的副反應排斥應用。在傳統物理降溫時,經常采用低于體溫的溫水擦浴,由于高熱階段患兒有畏冷和寒戰等表現,低于體溫的水擦浴降溫,患兒會拒絕接受,且冷的刺激可使大腦皮質更興奮,致使體溫繼續上升。在本組物理降溫中采用了高于測量體溫1℃的溫水進行擦浴,易于患兒接受,依從性高;而且采用高于體溫的溫水進行擦浴,使皮膚毛細血管血液循環加快,增加了轉移到體表的體內熱量,皮膚通過輻射、傳導、對流實現體內熱量的散失,體溫下降后不易很快上升[5]。
本研究結果說明應用物理降溫方法對發熱患兒進行護理干預效果明顯好于藥物降溫。在進行物理降溫操作時動作要輕柔,言語要親切,對年長患兒做好隱私保護,減少患兒的心理壓力,使其能夠很好的配合治療;并對家長開展健康教育,提高家長的護理知識,使其掌握正確的護理方法,提高家長的應急能力和對護理操作的依從性。
[1] 李小寒,尚少梅.基礎護理學[M].4版.北京:人民衛生出版社,2007:187-188.
[2] 呂式瑗.護理學基礎[M].8版.北京:中國和平出版社,1995:74-75.
[3] 陳文斌,潘祥林.診斷學[M].6版.北京:人民衛生出版社,2004:19-19.
[4] 崔焱.兒科護理學[M].5版.北京:人民衛生出版社,2010:116-117.
[5] 嚴莉,李原莉,余明超,等.不同水溫行物理降溫的效果比較[J].護理學雜志,2012,27(9):16-17.

