纖支鏡引導經鼻氣管插管置入支氣管阻塞器在單肺通氣中的應用
居 霞,李元海,王勝斌
纖支鏡引導經鼻氣管插管置入支氣管阻塞器在單肺通氣中的應用
居 霞1,2,李元海1,王勝斌2
30例無法經口氣管插管的患者需行單肺通氣的手術,采用健忘鎮痛慢誘導纖支鏡(FOB)引導經鼻氣管插管置入支氣管阻塞器行單肺通氣。記錄患者入室時(T0)、環甲膜穿刺時(T1)、FOB引導氣管導管進入氣管時(T2)、支氣管阻塞器充氣即刻(T3)、支氣管阻塞器置入成功后5 min(T4)各時間點的平均動脈壓(MAP)、心率(HR)、脈搏血氧飽和度(SpO2),同時記錄氣管插管時間以及一次成功率;置入阻塞器時間以及一次成功率;術中肺隔離效果;術后隨訪有無插管時記憶;術后帶管時間;比較單肺通氣前后的氣道壓的變化;術后聲嘶、咽痛發生率及嚴重情況。30例患者29例一次氣管插管成功,成功率為96.7%(29/30),操作時間55 s~4 min。阻塞器置入一次成功率為100%(30/30),操作時間20~30 s。與T0比較,各時間點的MAP、HR輕度增加,但差異無統計學意義(P>0.05),各時間點SpO2比較差異無統計學意義(P>0.05),患者術中術側肺隔離完好,術中單肺通氣前后氣道壓力有一定變化(P<0.05),但氣道壓力基本維持在2.4~3.3 kPa,PetCO24.7~5.3 kPa。術后隨訪30例患者對插管過程均無記憶,帶管時間平均超過10h且耐受良好,患者無1例出現聲嘶、咽痛等不良反應。
纖支鏡;經鼻氣管插管;健忘鎮痛;支氣管阻塞器
困難氣管插管的發生率為1%~18%[1]。有些特殊的氣道,由于經口暴露空間有限導致纖支鏡引導經口氣管插管失敗,雙腔支氣管導管與普通的氣管導管均無法置入,因而此類患者的單肺通氣成為麻醉管理中棘手的問題。2011年12月~2013年6月我科對于30例無法經口氣管插管的患者使用纖支鏡經鼻氣管插管置入支氣管阻塞器行單肺通氣,效果滿意,現報道如下。
1 材料與方法
1.1 病例資料30例需行擇期單肺通氣手術的患者:男20例,女10例,年齡39~70(55.8±9.9)歲,美國麻醉醫師協會(American Society of Anesthesiologists,ASA)Ⅰ~Ⅱ級。縱隔腫瘤切除術的患者3例;肺癌根治術的患者11例;食管癌根治術12例;肋骨內固定術的患者4例。30例患者術前用多參數結合法評估為困難氣管插管[2],無法實施經口氣管插管。氣管插管困難的原因:頸椎病變11例;頸短肥胖(甲頜間距<6 cm)15例;張口受限(類風濕引起張口度<2 cm)3例;下頜骨骨折1例。術前檢查心、肝、肺、腎功能均正常。排除患有凝血障礙、鼻部或鼻旁竇畸形、顱底骨折的患者。
1.2 麻醉方法患者術前半小時肌注苯巴比妥0.1 g,東莨菪堿0.3 mg。入室后常規預吸氧,同時開放靜脈通道,MP40多功能監測儀(Philips公司,荷蘭)常規連續監測血壓、心電圖、脈搏血氧飽和度(pulse oxygen saturation,SpO2)。局麻下行橈動脈和頸內靜脈穿刺置管,監測橈動脈壓和中心靜脈壓。麻醉誘導開始監測麻醉深度指數(cerebral state index,CSI)(NW-9005,中國),麻醉方法采用健忘鎮痛慢誘導,即經靜脈先后給予咪達唑侖0.02~0.03 mg/kg,芬太尼1 μg/kg,泵入瑞芬太尼100~200 μg/h,用藥量以使患者處于淺睡、呼之能應、保留自主呼吸、保持合作為宜。選擇較通暢的一側鼻腔,用呋麻滴鼻液浸濕棉棒放入鼻腔收縮鼻甲黏膜血管,擴張鼻腔以防插管過程中損傷,選擇2%利多卡因鼻腔、咽喉部噴霧表面麻醉2~3次,靜脈給藥3 min后用2%利多卡因2~3 ml行環甲膜穿刺表麻,囑患者咳嗽,使藥物擴散,氣管和聲門達到充分表麻。操作過程中面罩吸氧。環甲膜穿刺3 min后將套有氣管導管(男7.0~7.5,女6.5~7.0)的纖支鏡(Olmplus公司,日本)與面部垂直插入鼻孔,進入咽腔、會厭、聲門,當纖支鏡進入氣管,可見氣管環、氣管隆突,接著插入氣管導管,然后通過纖支鏡觀察并確定氣管導管前端固定在離氣管隆突3~4 cm處退出纖支鏡,聽診雙肺對稱后妥善固定氣管導管,同時觀察患者耐受情況以及血流動力學改變,依次給予咪達唑侖0.02 mg/kg,芬太尼3 μg/kg,依托咪酯0.3 mg/kg,維庫溴銨0.1 mg/kg。3 min后在纖支鏡引導下置入支氣管阻塞器(產品標準號YZB/蘇0230-2010浙江),觀察到阻塞器進入開胸側支氣管,將套囊充氣3~4 ml,在氣管隆突處看到開胸側支氣管內支氣管阻塞器淡藍色套囊的邊緣,退出纖支鏡。聽診開胸側肺呼吸音消失,對側肺呼吸音清晰,隔離效果良好,固定支氣管阻塞器。改變體位后,再次用纖支鏡檢查,確認支氣管阻塞器無移位,確定肺隔離效果良好。術中行機械通氣(intermittent positive pressure ventilation,IPPV),潮氣量(tidal volume,VT)6~8 ml/kg,呼吸頻率(f)12~14次/min,單肺通氣時VT 6 ml,f 12~14次/min,PEEP 0.49 kPa。術中麻醉以異丙酚4~6 mg/(kg·h),瑞芬太尼500~600 μg/h持續泵入,維庫溴銨間斷靜注維持麻醉,維持患麻醉深度指數(cerebral state index,CSI)在40~60之間,用四個成串刺激(train of four,TOF)刺激尺神經監測肌松,保持T4/T1為0。單肺通氣結束時,將支氣管阻塞器套囊放氣,進行雙肺通氣,術畢拔出支氣管阻塞器后帶管回ICU繼續呼吸機治療,待患者完全清醒、肌力完全恢復以及血氣分析等各項檢測指標正常后拔出氣管導管。
1.3 觀察指標記錄患者入室(T0)、環甲膜穿刺時(T1)、纖支鏡引導氣管導管進入氣管時(T2)、支氣管阻塞器充氣即刻(T3)、支氣管阻塞器置入成功后5 min(T4)各時間點的平均動脈壓(mean artery pressur,MAP)、心率(heart rate,HR)、SpO2,同時記錄氣管插管時間以及一次成功率;置入支氣管阻塞器時間以及一次成功率;術中肺隔離效果;術后隨訪有無插管時記憶;術后帶管時間;比較單肺通氣前后的氣道壓的變化;術后聲嘶、咽痛發生率及嚴重情況。
1.4 統計學處理采用SPSS 10.0軟件進行統計分析,計量資料以±s表示,組內比較采用t檢驗,不同時點比較采用重復測量數據方差分析。
2 結果
2.1 氣管插管以及置入支氣管阻塞器的一次性成功率和時間30例患者,29例一次氣管插管成功,一次成功率96.7%(29/30),插管時間55 s~4 min,1例患者行兩次氣管插管,置入支氣管阻塞器,實現單肺通氣。阻塞器置入一次成功率為100%(30/30),操作時間20~30 s。
2.2 各時間點的MAP、HR、SpO2與T0比較,各時間點的MAP、HR輕度增加,但差異無統計學意義(P>0.05),各時間點SpO2比較差異無統計學意義(P>0.05)。見表1。
2.3 術中肺隔離效果以及單肺通氣前后的氣道壓的變化患者術中術側肺隔離完好,術中雙肺通氣氣道壓為1.93~2.03 kPa,單肺通氣后氣道壓為2.42~2.62 kPa,氣道壓力差異有統計學意義(P<0.05),但氣道壓力基本維持在2.4~3.3 kPa,Pet-CO24.7~5.3 kPa。
2.4 術后相關并發癥術后隨訪3 d,30例患者對插管過程均無記憶,帶管時間平均超過10h且耐受良好,無1例患者出現聲嘶啞、咽痛不良反應。
表1 氣管插管前后MAP、HR、SpO2的變化(n=30,±s)
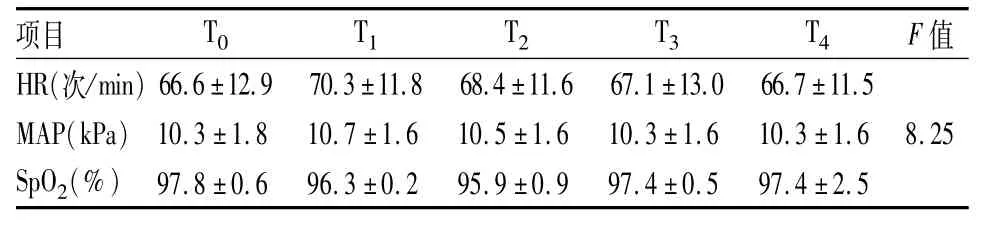
表1 氣管插管前后MAP、HR、SpO2的變化(n=30,±s)
項目T0T1T2T3T4F值HR(次/min)66.6±12.970.3±11.868.4±11.667.1±13.066.7±11.5 MAP(kPa)10.3±1.810.7±1.610.5±1.610.3±1.610.3±1.68.25 SpO2(%)97.8±0.696.3±0.295.9±0.997.4±0.597.4±2.5
3 討論
目前,纖支鏡引導氣管插管在解決困難氣道方面具有不可替代的作用[3-4]。纖支鏡處理困難氣道的優越性主要體現在不僅具有可視化,更重要的是操作者的視線能順著彎曲氣道直視下完成氣管插管操作,使一些原本困難的氣道變得相對容易[5]。而本研究中的患者由于疾病、創傷或過度肥胖致使口腔解剖結構異常,咽后隙狹小,經口暴露空間有限,無論雙腔支氣管導管還是普通的氣管導管均不能在纖支鏡引導下經口插入,對于這樣的特殊人群,經鼻途徑可能成功,因為后鼻孔尤其是左側后鼻孔與聲門正好相對,纖支鏡通過后鼻孔稍作調整即可見聲門。本研究顯示一次氣管插管成功率為96.7%,插管時間55 s~4 min,與T0比較,各時間點的MAP、HR輕度增加,但差異無統計學意義。說明在困難氣道中纖支鏡引導經鼻氣管插管置入支氣管阻塞器具有成功率高,插管時間短、對循環呼吸干擾小、安全等優點。Koerner et al[6]認為保留患者自主呼吸行纖支鏡引導氣管插管是處理困難氣道的金標準。研究[7]顯示的健忘鎮痛慢誘導經鼻氣管插管的技術,具有合理用藥和完善表麻,在插管過程中使患者處于淺睡、安靜及呼之能應主動配合狀態,并保留患者自主呼吸和氣道通暢,插管時間不受限制,插管前后血流動力學穩定等優點,其特點和優點為該研究提供了安全保障。
在支氣管阻塞器問世之前,對于本研究中患者的手術需行單肺通氣特殊的麻醉管理,只能經鼻置入普通氣管導管行小潮氣量機械通氣,無法提供滿意的手術野,給術者操作帶來不便,手術操作的影響和呼吸參數設置不當甚至可能導致低氧血癥和二氧化碳蓄積以及肺損傷。
支氣管阻塞器是一種新型的單肺通氣裝置,可與普通氣管導管聯合應用于單肺通氣的麻醉管理中。阻塞器長65 cm,外徑3 mm,近端有多功能接頭,可分別連接呼吸回路、纖支鏡和氣管導管。導管遠端有開孔,以便肺內氣體排出以及分泌物吸引。阻塞器為低壓高容,對支氣管黏膜的損傷較小,是一次性使用。研究[8]表明,支氣管阻塞器可用于困難插管的患者、氣管切開患者的單肺通氣,因為支氣管阻塞器行單肺通氣時的有效管腔比較大,雖然單肺通氣前后氣道壓比較差異有統計學意義,但相關文獻[9]表明單肺通氣時,支氣管阻塞器填塞通氣與雙腔支氣管單肺通氣比較,氣道壓明顯降低。其原因為:①氣道阻力與通氣導管半徑四次方呈反比,肺隔離通氣時,雙腔支氣管通氣橫截面積減少了50%以上,而支氣管阻塞器不變;②支氣管阻塞器填塞通氣增加了肺通氣容積,從而提高肺的順應性。由于研究對象屬于困難插管,且術后需呼吸治療,故術后不需要更換導管,只需拔除阻塞器即可直接帶管送入ICU病房,行呼吸機輔助呼吸。同時,經鼻氣管插管可以延長術后患者耐管的時間。
[1] 薛富善.麻醉科特色治療技術[M].北京:科學技術出版社,2003:187-90.
[2] 胡云清,歐玉清,劉第海,等.多參數結合對困難氣道預測的臨床研究[J].華西醫學,2008,23(5):1003-4.
[3] 田 鳴,鄧小明,朱也森,等.困難氣道專家共識[J].臨床麻醉雜志,2009,25(3):200-3.
[4] Heir J S,Kupferman M E.A simple approach to facilitating fiberoptic in the difficult airway[J].Laryngoscope,2011,121(2):310-2.
[5] 韓傳寶,周欽海,趙 欣,等.纖維支氣管鏡在氣道管理和可視化麻醉教學中的應用[J].臨床麻醉學雜志,2012,28(6):618-20.
[6] Koerner I P,Brambrink A M.Fiberoptic techniques[J].Best Pract Res Clin Anaesthesiol,2005,19(4):611-21.
[7] 王勝斌,檀彧慶,唐東彪,等.健忘鎮痛慢誘導經鼻盲探氣管插管的臨床應用[J].臨床麻醉學雜志,2007,23(4):303-4.
[8] Myojo Y,Kamiutsuri K,Taki Y,et al.Management of one lung wentilation with bronchial blocker catheter for a patient with tracheobronchopathia osteochondroplastica[J].Masui,2007,56(2):167-8.
[9] 張傳漢,陳釗軍,王 鵬,等.肺葉支氣管填塞通氣對食管癌根治術患者肺內分流的影響[J].中華麻醉學雜志,2006,26(2):130-2.
Clinical application of Fiberoptic bronchoscopy-guided nasotracheal intubation placed the bronchial obstruction during one lung ventilation
Ju Xia1,2,Li Yuanhai1,Wang Shengbin2
(1Dept of Anesthesiology,The First Affiliated Hospital of Anhui Medical University,Hefei 230022;2Dept of Anesthesiology,The Affiliated Anqing Hospital of Anhui Medical University,Anqing 246003)
Thirty patients undergoing special difficult intubation were induced with slow amnesia analgesia by Fiberoptic bronchoscopy-guided nasotracheal intubation placed the bronchial obstruction during one-lung ventilation.Mean arterial pressure(MAP),heart rate(HR)and SpO2were recorded at T0,T1,T2,T3and T4,meanwhile intubation time and the rate of successful intubation,as well as placed the bronchial obstruction and the rate of successful intubation were recored.The lung was isolated effectively in the intraoperative period.The airway pressure was monitored during operation.All the patients were followed up postoperative for adverse effects such as the intubation memory,intubation time,sorethroat orhoarseness.The rate of successful intubation placement at first attempt was 96.7%(29/30),placement time was 55 s~4 min,one of the patients was placed through the tracheostomy bronchial obstruction.The rate of successful bronchial obstruction placement at first attempt was 100%(30/30),placement time was 20~30 s.Compared with T0,there was no significant difference in MAP,HR and SpO2at T1,T2,T3and T4.At OLV the airway pressure was significantlyhigher than that at TLV.All patients with operation-side lung were separated effectively.Thirty patientshad no memory of the intubation process,and they well tolertated with keeping intubation time more than 10h,all patients were not sore throat orhoarseness in the postoperation.
Fiberoptic bronchoscopy;nasotracheal intubation;analgesia;bronchial obstruction
R 608;R 655.3
A
1000-1492(2014)04-0551-03
2013-12-20接收
安徽省衛生廳臨床醫學應用技術項目(編號:2008A023)
1安徽醫科大學第一附屬醫院麻醉科,合肥 230022
2安徽醫科大學附屬安慶醫院麻醉科,安慶 246003
居 霞,女,副主任醫師,碩士研究生;李元海,男,教授,主任醫師,博士生導師,責任作者,E-mail:liyuanhai-1@163.com

