浙江省某院5年來老年社區獲得性肺炎的病原體變遷及危險因素分析
鐘 雷,裘雨林
社區獲得性肺炎 (community acquired pneumonia,CAP)是指在醫院外罹患的感染性肺實質炎癥,包括具有明確潛伏期的病原體感染而在入院后平均潛伏期內發病的肺炎。CAP嚴重危害著廣大人群尤其是老年人群的生命健康,尤其是隨著人口老齡化的加劇,免疫損害宿主的增加,加上近年來抗菌藥物大量臨床濫用,病原體構成發生了明顯變遷,耐藥性明顯增強,CAP的診治也面臨越來越多的問題。中華醫學會呼吸病學分會在《社區獲得性肺炎診斷和治療指南》[1]中明確指出CAP的治療一定要全面評估病情,盡量避免不恰當的經驗性用藥,減少抗菌藥物的選擇壓力。但由于CAP的病原體構成和耐藥性地區性差異顯著,直接借鑒別人的臨床經驗總結存在一定的風險,并且近年來其病原體構成和耐藥性發生了一定程度的變遷,因而有必要對本地區的病原體構成和耐藥性進行了解,以更好地指導臨床用藥。社區是罹患CAP的場所,人群相對密集,了解CAP發病的危險因素,可以明顯預防和控制CAP的大規模爆發。為此,筆者回顧性分析了5年來老年CAP的病原體培養結果,并對相關危險因素進行了多因素分析。現報道如下。
1 資料與方法
1.1 一般資料 選取本院綜合病房及呼吸內科2008—2012門診及住院治療的老年CAP患者315例,其中2008年58例、2009年56例、2010年61例、2011年66例和2012年74例。其中男171例,女144例;年齡61~86歲,平均 (69±4)歲。所有患者均經過臨床癥狀、體征、胸部X線片或CT檢查確診為CAP。
1.2 診斷標準 依據2006年中華醫學會呼吸病學分會制訂的《社區獲得性肺炎診斷和治療指南》[1]:(1)新近出現的咳嗽,咳痰,或原有呼吸道疾病加重,并出現膿性痰;伴或不伴胸痛;(2)發熱;(3)肺實變體征和/或濕性啰音; (4)白細胞計數 (WBC) >10×109/L或<4×109/L,伴或不伴核左移;(5)胸部X線片檢查顯示片狀、斑片狀浸潤陰影或間質性改變,伴或不伴胸腔積液。以上1~4項中任何一項加第5項,并除外肺結核、肺部腫瘤、非感染性肺間質性疾病、肺水腫、肺不張、肺栓塞、肺嗜酸粒細胞潤浸癥、肺血管炎等,可診斷為CAP。
1.3 病原體培養 采用一次性無菌氣管插管或纖維支氣管鏡毛刷取得患者的深部痰標本,立即送檢。將標本接種于血瓊脂平板、麥康凱平板和巧克力平板,均購于英國OXOID公司,在35℃條件下恒溫培養24~36 h。病原體鑒定采用法國生物梅里埃公司的全自動微生物鑒定儀API系統。質控菌株為:肺炎鏈球菌ATCC49619,流感嗜血桿菌ATCC49247,金黃色葡萄球菌ATCC25923。
1.4 藥敏試驗 采用K-B紙片擴散法進行藥敏試驗,藥敏紙片均購于英國OXOID公司,結果判定依據2001年美國臨床實驗室標準委員會 (NCCLS)制訂的法規進行。
1.5 CAP危險因素分析方法 采用回顧性調查方法,收集患者的臨床資料,制定統一的臨床研究表,提取可能與CAP有關的暴露因素,包括性別、年齡、職業、家庭經濟狀況、吸煙史、被動吸煙、煙齡、呼吸道疾病〔慢性阻塞性肺疾病 (COPD)、哮喘、慢性支氣管炎、肺結核、支氣管擴張、肺癌〕、腦血管疾病、冠心病、糖尿病、肺外惡性腫瘤等。
1.6 統計學方法 采用SPSS 12.0統計學軟件對結果進行統計分析,陽性率的比較采用χ2檢驗;危險因素分析采用單因素和多因素Logistic回歸分析。以P<0.05為差異有統計學意義。
2 結果
2.1 2008—2012年病原體培養陽性率 315份痰標本病原體培養陽性113份,陽性率為35.9%;其中2008—2012年各年陽性標本數分別為21、19、22、24、27份,陽性率分別為36.2%、33.9%、36.1%、36.4%和36.5%。各年陽性率比較差異無統計學意義 (χ2=0.574,P>0.05)。
2.2 2008—2012年病原體構成變遷 113份標本中共分離出130株病原體,其中單一感染100份、雙重感染10份、三重感染2份 (1例為肺炎鏈球菌+肺炎克雷伯菌+肺炎支原體,1例為肺炎克雷伯菌+肺炎支原體+大腸埃希菌)、四重感染1份 (為肺炎鏈球菌+肺炎克雷伯菌+肺炎支原體+流感嗜血桿菌)。共分離出革蘭陽性菌 43株 (占 33.1%),革蘭陰性菌 51株 (占39.2%),非典型病原體36株 (占27.7%)。其中肺炎鏈球菌、肺炎支原體、流感嗜血桿菌和肺炎克雷伯菌分別占 23.9%、20.8%、15.4%和 14.6%。2008—2012年革蘭陽性菌比例由47.8%下降至28.1%,其中肺炎鏈球菌由34.8%下降至18.8%;革蘭陰性菌由39.0%上升至40.6%,其中流感嗜血桿菌由26.1%下降至9.4%,肺炎克雷伯菌由8.7%上升至18.8%;非典型病原體由13.0%上升至31.3%,其中肺炎支原體由8.7%上升至25.0%。見表1。
2.3 肺炎鏈球菌的耐藥性變遷 2008—2012年肺炎鏈球菌對青霉素的耐藥率均≥75.0%,對萬古霉素和替考拉寧的耐藥率均為0,對其他藥物的耐藥性變化見表2。
2.4 CAP影響因素Logsitic分析的賦值 暴露的17個因素的變量名及賦值見表3。
2.5 CAP影響因素的單因素Logsitic回歸分析 單因素Logsitic分析CAP的影響因素有年齡、家庭經濟狀況、吸煙史、被動吸煙、煙齡、糖尿病、COPD、哮喘、慢性支氣管炎、肺結核、支氣管擴張、肺癌、腦血管疾病、冠心病和肺外惡性腫瘤 (P<0.05,見表4)。
2.6 CAP影響因素的多因素Logsitic回歸分析 多因素Logsitic分析顯示CAP的獨立危險因素為年齡、吸煙史、煙齡、COPD、哮喘、慢性支氣管炎、肺結核、支氣管擴張和肺癌 (P<0.05,見表5)。
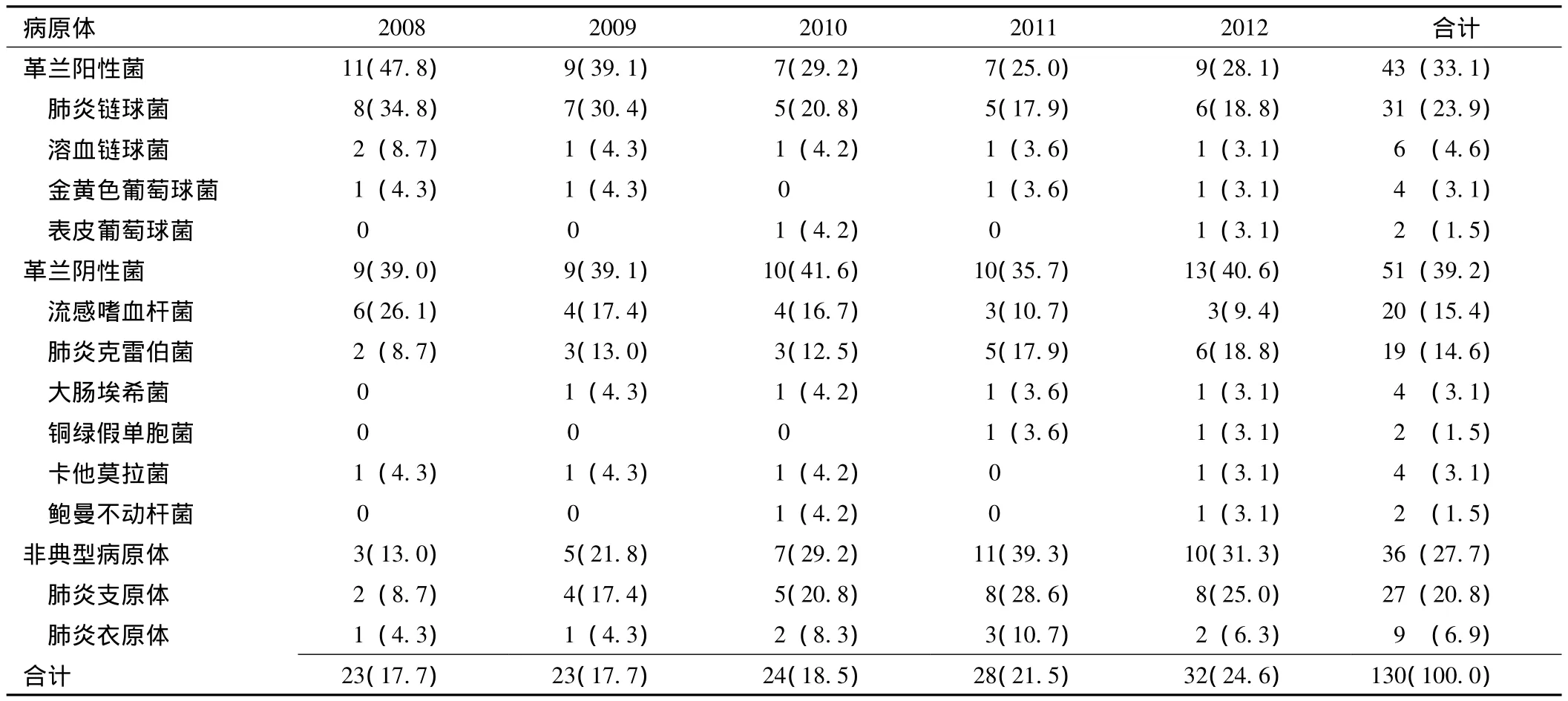
表1 2008—2012年130株病原體構成變遷情況〔n(%)〕Table 1 The change of 130 pathogens constitute from 2008 to 2012
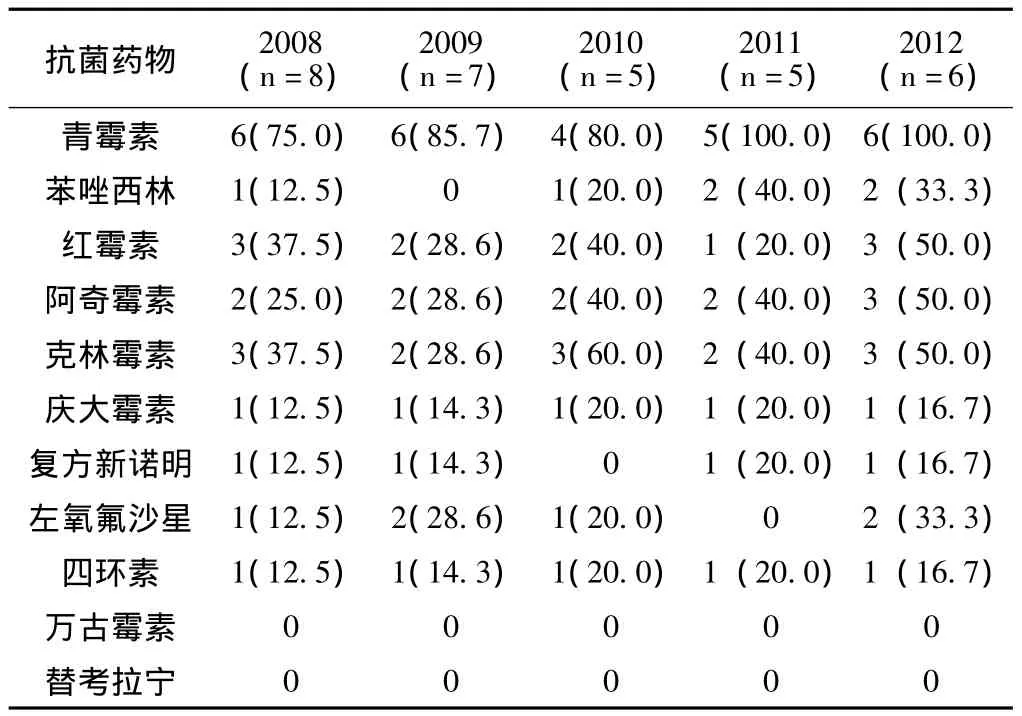
表2 2008—2012年肺炎鏈球菌的耐藥性變遷〔n(%)〕Table 2 The change of drug resistance of Streptococcus pneumoniae from 2008 to 2012
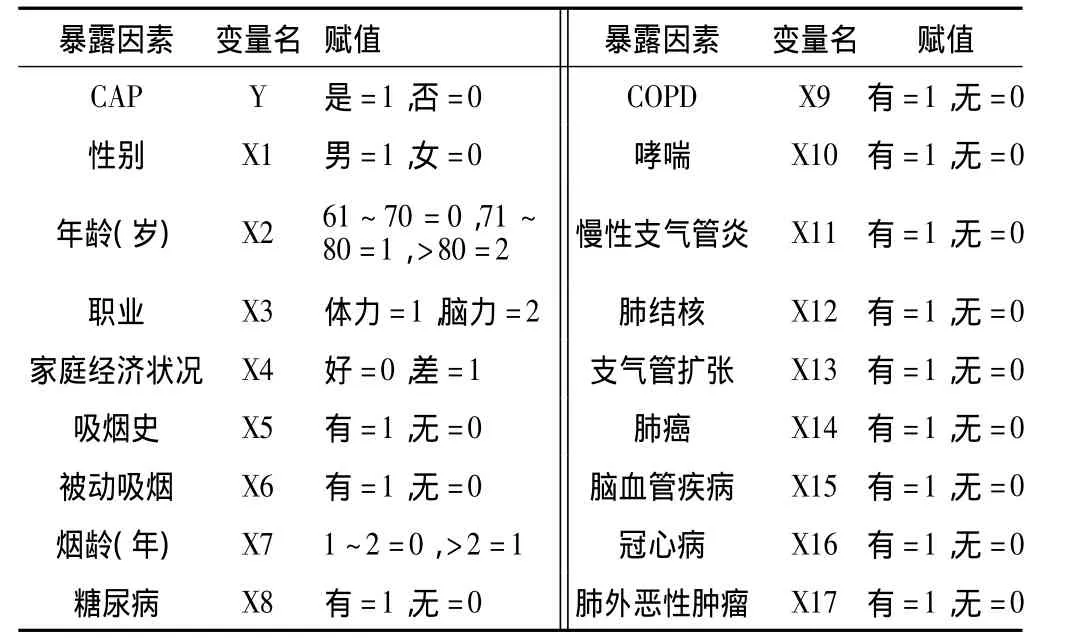
表3 CAP影響因素Logistic分析的賦值Table 3 Assignment of the related factors for CAP by logistic test
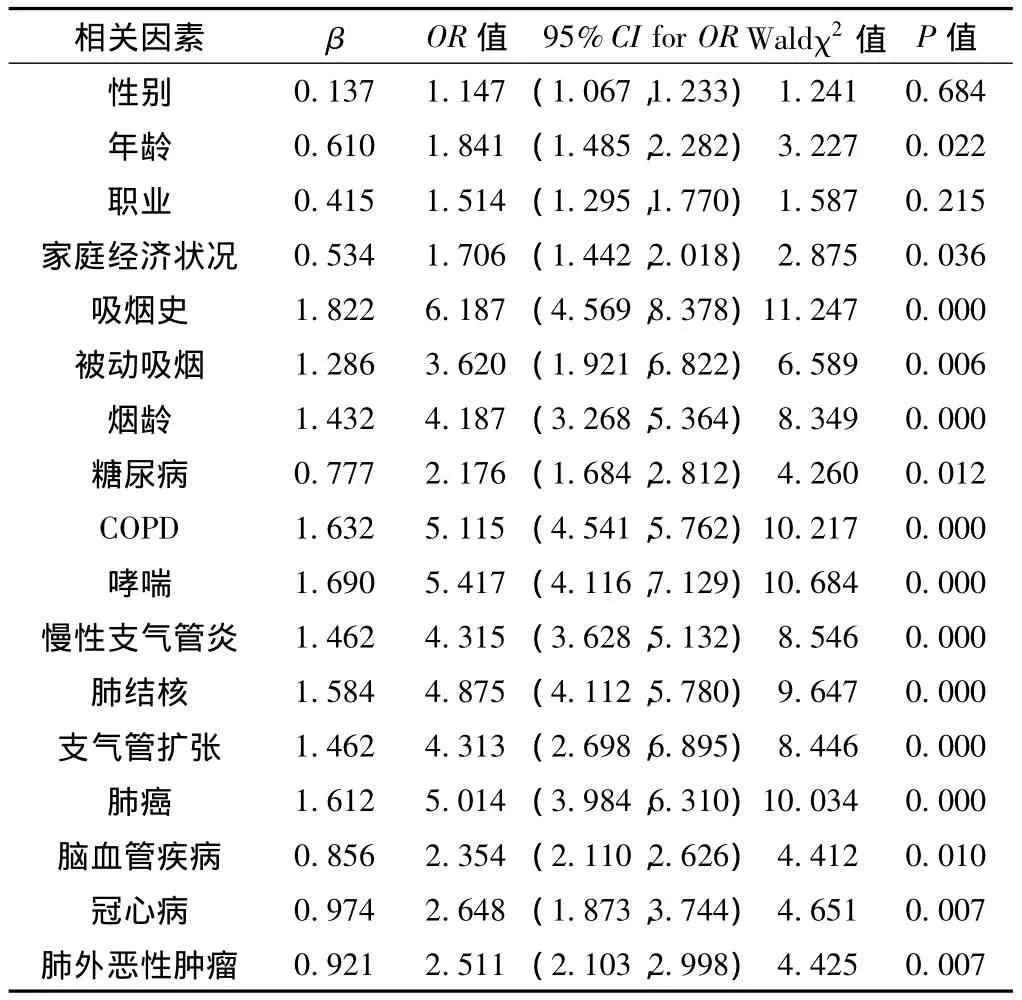
表4 CAP影響因素的單因素Logistic分析Table 4 Analysis of the related factors for CAP by single factor logistic test
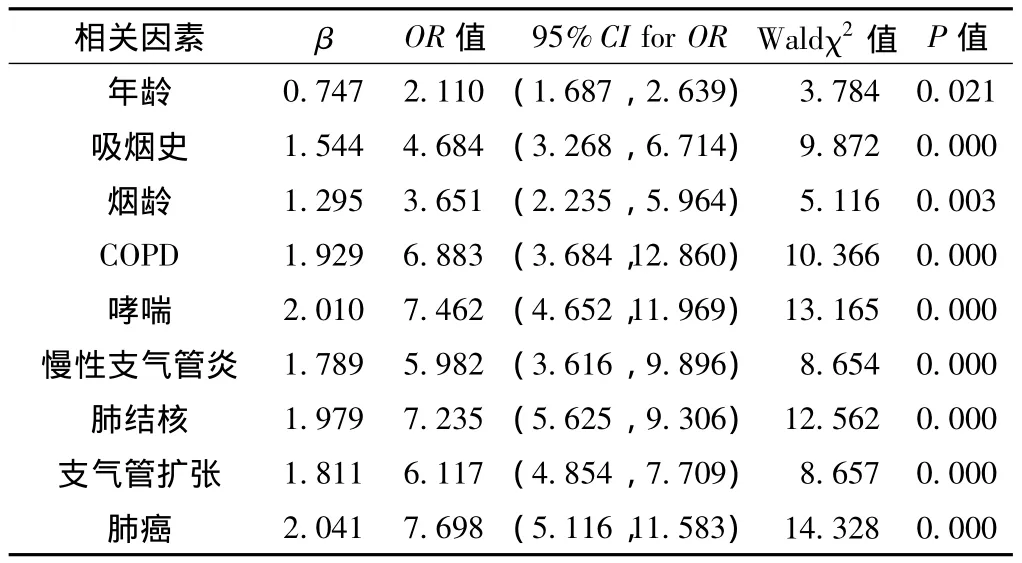
表5 CAP影響因素的多因素Logsitic分析Table 5 Analysis of the related factors for CAP by multi-factor logistic test
3 討論
本研究結果顯示病原體培養陽性率為35.9%,文獻對陽性率的報道不一,史靜靜等[2]對2010年1月—2011年12月寧波地區233例成人CAP患者痰培養134例陽性,陽性率為57.51%;而劉又寧等[3]對7個城市12家醫院的CAP患者分析,其痰培養陽性率為32.0%。本研究結果顯示仍有2/3的患者不能單純依靠病原體檢測來進行診斷,這也反映出相當一部分患者不能有效獲得病原體培養結果和藥敏結果,提示這部分患者的臨床用藥必須借鑒該地區同類患者的藥敏結果。5年病原體培養顯示病原體的構成發生了明顯變遷,以往以單純肺炎鏈球菌為主的感染,逐漸變成為以革蘭陰性菌和肺炎支原體感染為主,2008年肺炎鏈球菌占34.8%,到2011年和2012年已經降至17.9%和18.8%,肺炎支原體則由2008年的8.7%升至2011年和2012年的28.6%和25.0%,革蘭陰性菌總體比重呈上升趨勢,但流感嗜血桿菌的比重卻下降,肺炎克雷伯菌比重則上升。這種病原體構成的變遷導致了并非一種病原體一直占據主導地位,故而結果分離出雙重、三重和多重感染的病例,說明病原體的構成更為復雜,治療更為困難。
肺炎鏈球菌對青霉素的耐藥率在5年間都很高,在后2年達到了100%,青霉素的大量臨床應用導致了大量耐藥菌株的出現[4];本研究結果顯示對苯唑西林、紅霉素、阿奇霉素和克林霉素的耐藥性也有增強趨勢,這與國內報道[5-8]基本一致。對氨基糖苷類、磺胺類、喹諾酮類和四環素類的耐藥性低且基本穩定,這可能與該類藥物在臨床上使用較少有關。尚無發現對萬古霉素和替考拉寧耐藥的肺炎鏈球菌,但國外近年來報告已經發現對萬古霉素中介耐藥的情況出現,仍需要引起臨床注意。與肺炎鏈球菌耐藥性增強相反的是,肺炎鏈球菌的比重卻逐年下降,筆者認為細菌的耐藥性增強是一個逐漸累積的過程,最近幾年可能廣譜抗菌藥物仍在發揮作用,但預測在今后幾年可能會出現具有多重耐藥特點的肺炎鏈球菌的感染爆發。
選擇敏感抗菌藥物是治療CAP的關鍵,但由于CAP的發生具有社區聚集性的特點,尤其是老年人,由于基本退休在家,很少工作、鍛煉,缺乏人際交流,社區基本成為老年人24 h的生活場所,老年人由于機體功能減退,自身對外界抵抗力低,是罹患CAP的高危人群,如何在社區內有效預防CAP則更為重要。CAP的預防要做到有的放矢,故而分析CAP的危險因素就非常重要。本研究結果顯示年齡、吸煙史、煙齡、COPD、哮喘、慢性支氣管炎、肺結核、支氣管擴張和肺癌是老年CAP的獨立危險因素。該結果表明除年齡外,生活習慣和呼吸系統疾病是CAP的危險因素。吸煙基本在國內外[9-11]都是公認的CAP的危險因素,這是因為吸煙長期刺激呼吸道引起支氣管黏膜上皮損傷導致水腫、滲出和纖毛運動功能障礙,從而導致支氣管內分泌物潴留而引起支氣管黏膜的慢性炎癥,并且吸煙可以降低細胞免疫功能及破壞體液免疫來破壞機體的免疫系統,還能降低黏液纖毛傳輸功能[12],顯然這種作用與煙齡呈正相關。肺癌居所有危險因素的第一位,OR值為7.698,這主要是由于肺癌呼吸道系統的正常防御功能受到破壞,并且長期接受放化療、免疫抑制劑等治療,進一步降低了患者的免疫功能[13]。
綜上所述,本地區老年CAP的病原體構成發生了明顯變遷,由以往以肺炎鏈球菌為主,逐漸變為以肺炎支原體為主,并且革蘭陰性菌的比重呈上升趨勢,病原體構成更為復雜;肺炎鏈球菌的耐藥性也發生了明顯變遷,但總體上細菌耐藥性增強,并表現出多重耐藥特點,這提示我們在臨床治療過程中必須盡量避免經驗性用藥,必須根據藥敏結果選擇合理敏感的抗菌藥物。老年患者由于基礎疾病增多,尤其呼吸道疾病是CAP發生的高危因素,并且吸煙等不良生活習慣也導致了CAP的高發,臨床過程中必須嚴格治療所伴隨的基礎疾病,同時對具有呼吸系統疾病的老年人加強CAP的檢查篩選,盡量囑咐患者戒煙,糾正不良的生活方式,以降低CAP發生的可能。
1 中華醫學會呼吸病學分會.社區獲得性肺炎診斷和治療指南 [J].中華結核和呼吸雜志,2006,29(10):651-655.
2 史靜靜,胡蕓,潘金波.寧波地區成人社區獲得性肺炎病原學調查[J].中國微生態學雜志,2013,25(5):580-582.
3 劉又寧,陳民鈞,趙鐵梅,等.中國城市成人社區獲得性肺炎665例病原學多中心調查[J].中華結核和呼吸雜志,2006,29(1):3-8.
4 Fleming V,Buck B,Nix N,et al.Community-acquired pneumonia with risk for drug-resistant pathogens[J].South Med J,2013,106(3):209-216.
5 許志金,張萌,周芳玲,等.老年社區獲得性肺炎病原體調查及耐藥性分析 [J].嶺南急診醫學雜志,2009,14(5):353-355.
6 黃蔚,吳建洲,蔡曉萍,等.老年社區獲得性肺炎2 604株致病菌分布及耐藥性分析 [J].廣西醫學,2009,31(10):1518-1520.
7 田建霞,陳曉香,王繼蘋.老年社區獲得性肺炎的病原體及藥敏分析[J].臨床肺科雜志,2012,17(10):1819-1821.
8 林榜素,莊劍平,胡容,等.高齡社區獲得性肺炎的細菌學及其耐藥性研究[J].中國全科醫學,2012,15(5):1523.
9 Loeb M,Neupane B,Walter SD,et al.Environmental risk factors for community-acquired pneumonia hospitalization in older adults[J].J Am Geriatr Soc,2009,57(6):1036-1040.
10 金匯明,肖文佳,許學斌,等.上海市社區獲得性肺炎發病情況和危險因素[J].環境與職業醫學,2012,29(6):369-370,374.
11 鐘小明,何芳.老年社區獲得性肺炎226例臨床和病原學特征分析[J].實用心腦肺血管病雜志,2010,18(6):689.
12 Feldman C,Anderson R.Cigarette smoking and mechanisms of susceptibility to infections of the respiratory tract and other organ systems[J].J Infect,2013,67(3):169 -184.
13 Ishiguro T,Takayanagi N,Yamaguchi S,et al.Etiology and factors contributing to the severity and mortality of community-acquired pneumonia[J].Intern Med,2013,52(3):317-324.

