高滲鹽水治療急性期大面積腦梗死的臨床觀察
黃德 謝向前 蒙澤明 李忠
大面積腦梗死是一種臨床常見的重癥腦血管意外疾病,約占腦梗死的10%[1]。其常見的病因或誘因有腦動脈粥樣硬化、風濕性心臟病、冠心病、高血壓病、糖尿病、感染、腫瘤等,患者于大面積腦梗死后可發生嚴重的腦水腫,可繼發腦疝,并伴有明顯的中樞神經功能障礙,具有較高的致死率和致殘率。患者通常于腦梗死發病后48 h~5 d出現腦水腫的高峰期,期間是否能夠積極地對患者進行有效的脫水治療是能否減輕腦功能損害和改善其預后的關鍵[2]。目前,臨床上最常用的脫水藥物有甘露醇、呋塞米、甘油果糖、白蛋白等,對腦水腫都有一定的治療效果,但是長期應用該類藥(如甘露醇)往往出現明顯的不良反應,如電解質紊亂、腎功能損害等。本研究使用3%高滲鹽水(hypertonic saline,HS)對急性期大面積腦梗死腦水腫的患者進行脫水治療,取得了較好的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料 選擇2012年1月-2014年3月本院神經內科收治的急性期大面積腦梗死患者46例,男26例,女20例,年齡45~86歲,平均61歲;入院時間距離發病時間2.5~36 h,平均11 h;所有患者均經頭顱CT或MRI檢查確診,并排除嚴重心腎功能不全或血清鈉濃度>150 mmol/L的患者;急性腦梗死均符合《中國急性缺血性腦卒中診治指南2010》診斷標準[3],并且大面積腦梗死符合以下標準:腦部梗死面積大于20 cm2或大于一側大腦半球的2/3以上,或累及2個以上腦葉的梗死,或梗死灶直徑≥4 cm[4];患者神經功能缺損程度:MESSS得分18~42分,平均(32.0±4.24)分。46例患者按隨機數字表法分為兩組,其中觀察組23例,對照組23例,兩組患者的性別、年齡、病程、治療前MESSS評分比較差異均無統計學意義(P>0.05)。本研究已經通過醫院倫理學委員會討論批準,允許使用3%的高滲鹽水作為減輕腦水腫、降低顱內壓的治療藥物并進行臨床試驗,并且均得到患者家屬的知情同意。
1.2 治療方法:常規予改善循環、保護神經、防治感染和褥瘡、控制血壓及血糖、早期康復等對癥支持治療;兩組患者均予脫水治療,觀察組使用3%高滲鹽水150 mL靜脈滴注,于30 min內滴完,每隔8小時一次;對照組予20%甘露醇250 mL靜脈滴注,于30 min內滴完,每隔8小時一次。兩組患者均于第5天后根據病情需要繼續予20%甘露醇、呋塞米、甘油果糖等脫水治療。治療過程中,若患者病情惡化或血清鈉濃度>150 mmol/L、血漿滲透壓>320 mOsm/L則終止高滲鹽水治療,改用其他脫水療法。
1.3 療效判定標準 神經功能缺損程度以改良的愛丁堡-斯堪的納維亞卒中量表(Modified Edinburgh-Scandinavia Stroke Scale,MESSS)為評分標準,輕型0~15分,中型16~30分,重型31~45分。比較兩組患者治療前及治療后第3天、第5天的神經功能缺損情況;兩組患者治療前及治療后第1天、第3天、第5天對血肌酐、血鈉、血鉀、血漿滲透壓進行監測,比較其腎功能、電解質、血漿滲透壓的改變情況。
1.4 統計學處理 采用SPSS 17.0統計學軟件對數據進行處理,計量資料以(s)表示,比較采用t檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組MESSS評分比較 兩組治療后第3天和第5天后神經功能缺損程度均減輕,與治療前比較差異有統計學意義(P<0.01),觀察組第5天比對照組減輕更加明顯,差異有統計學意義(P<0.05),見表1。
表1 兩組治療前后MESSS評分比較(s)分
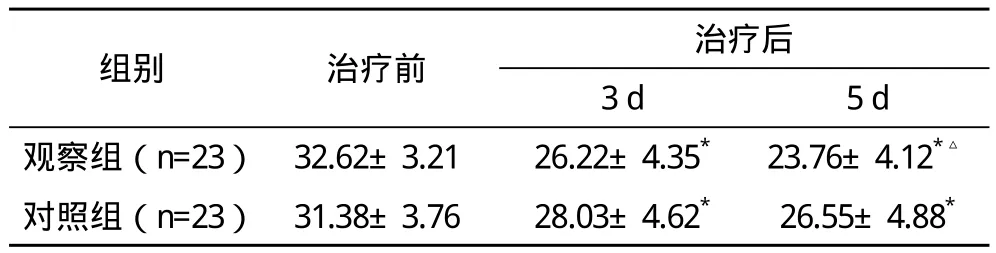
表1 兩組治療前后MESSS評分比較(s)分
*與治療前比較,P<0.01;△與對照組比較,P<0.05
組別 治療前 治療后3 d 5 d觀察組(n=23)32.62±3.21 26.22±4.35* 23.76±4.12*△對照組(n=23)31.38±3.76 28.03±4.62* 26.55±4.88*
2.2 兩組觀察指標的比較 兩組治療前血鈉、血鉀、血肌酐、血漿滲透壓的比較差異均無統計學意義(P>0.05);治療后5 d,觀察組的血鈉、血鉀、血肌酐、血漿滲透壓較前均未出現明顯異常改變(P>0.05),對照組治療后出現血鉀偏低4例,血肌酐升高伴少尿(急性腎功能不全)1例,治療5 d后的血肌酐與治療前比較差異有統計學意義(P<0.05),見表2。
表2 兩組治療前后血鈉、血鉀、血肌酐、血漿滲透壓的比較(s)
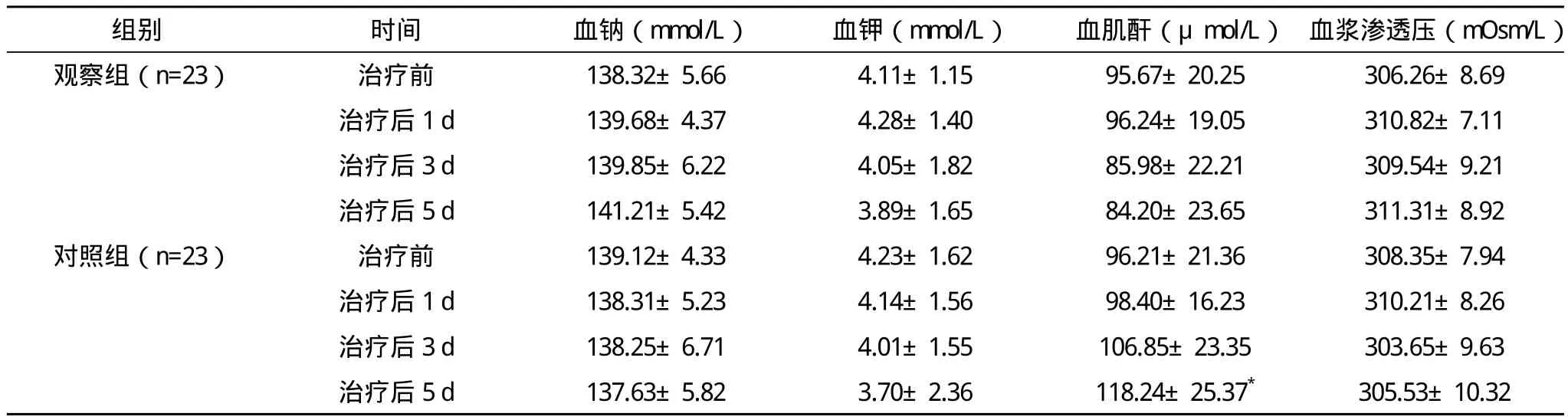
表2 兩組治療前后血鈉、血鉀、血肌酐、血漿滲透壓的比較(s)
*與治療前比較,P<0.05
組別 時間 血鈉(mmol/L)血鉀(mmol/L)血肌酐(μmol/L)血漿滲透壓(mOsm/L)觀察組(n=23)治療前 138.32±5.66 4.11±1.15 95.67±20.25 306.26±8.69治療后1 d 139.68±4.37 4.28±1.40 96.24±19.05 310.82±7.11治療后3 d 139.85±6.22 4.05±1.82 85.98±22.21 309.54±9.21治療后5 d 141.21±5.42 3.89±1.65 84.20±23.65 311.31±8.92對照組(n=23)治療前 139.12±4.33 4.23±1.62 96.21±21.36 308.35±7.94治療后1 d 138.31±5.23 4.14±1.56 98.40±16.23 310.21±8.26治療后3 d 138.25±6.71 4.01±1.55 106.85±23.35 303.65±9.63治療后5 d 137.63±5.82 3.70±2.36 118.24±25.37* 305.53±10.32
2.3 不良反應 觀察組未見明顯不良反應,對照組出現4例低鉀血癥及1例急性腎功能不全,經補鉀、利尿及改用其他脫水方法治療后病情均得到改善;兩組患者均未出現腦疝、心衰、溶血、凝血障礙、腦橋中央脫髓鞘病變等嚴重并發癥或不良反應。
3 討論
大面積腦梗死是腦部大面積血流供應障礙導致的腦組織缺氧或缺血性壞死,通常是指頸內動脈主干、大腦中動脈主干或皮層支的完全性卒中,臨床表現為病灶對側完全性偏癱、偏身感覺障礙、向病灶對側凝視麻痹,可伴有頭痛和意識障礙,并呈進行性加重[2]。目前,對于大面積腦梗死的診斷標準,有人認為梗死面積大于20 cm2或梗死累及2個以上腦葉[4];也有人認為梗死面積大于同側大腦半球的1/2或2/3的面積,多數學者應用Adamaw分型法:大面積腦梗死為梗死灶直徑≥3 cm,累及兩個解剖部位[5]。本研究入選患者的大面積腦梗死均符合以上影像學或解剖學標準。腦水腫是大面積腦梗死后腦神經元發生的重要的病理改變,是導致腦功能障礙的重要原因,甚至會繼發腦疝而危及生命。
目前,輸注高滲液體是治療腦水腫和顱內高壓的常用方法,其中20%甘露醇就是最常用的一種滲透性脫水藥物,自1962年以來一直作為首選藥物應用于腦水腫和顱內高壓的臨床治療,但是隨著甘露醇在臨床中的廣泛使用,甘露醇在臨床應用也有一定的不足之處,如尿量過大導致循環紊亂和電解質紊亂,長期使用甘露醇后會出現反跳現象,反而加重腦水腫,出現新的功能障礙,并且具有潛在的腎毒性等不良反應[6-7]。高滲鹽水是指濃度大于0.9%的氯化鈉溶液,通常濃度在3%~23.4%之間。Weed和Mc Kibben最早于1919年的動物實驗中發現,高滲鹽水有縮小腦體積的作用,并由此提出滲透療法的概念[8]。從20世紀80年代起,高滲鹽水開始在創傷和休克領域被大量應用,其在治療腦水腫和控制顱內壓方面也占有了一席之地[9]。目前已有大量的動物實驗和臨床研究表明,高滲鹽水能有效降低顱內壓、顯著抑制腦水腫、明顯提升腦灌注壓[10-11]。本研究使用3%高滲鹽水進行脫水治療,其溶液滲透壓(約1026 mOsm/L)與20%甘露醇的溶液滲透壓(約1100 mOsm/L)相近而稍偏小,抑制腦水腫的作用與甘露醇效果相當,兩者均可有效防止大面積腦梗死患者病情惡化或腦疝形成,能夠明顯地改善癥狀,而高滲鹽水對腦神經功能缺損的改善程度明顯優于甘露醇(P<0.05),并且對電解質及腎功能的影響很小,結果與以往的研究相似[12]。目前研究表明,高鹽滲水主要通過以下幾個方面發揮治療作用:(1)滲透性脫水效應:一般情況下,鈉離子和氯離子不能通過血腦屏障,患者使用高滲鹽水后在血腦屏障內外建立了一個滲透梯度差,通過細胞內外形成的滲透壓梯度差將腦組織細胞和細胞間隙的水分滲透至毛細血管內,從而起到減輕腦水腫和降低顱內壓作用[13-14];(2)改善微循環:使用高滲鹽水后血漿滲透壓會升高并可持續一定的時間,在高滲狀態下,血管內皮細胞收縮,毛細血管內徑恢復,微循環開通,從而改善病灶組織的灌流[15];(3)減輕血管內皮損傷:高滲鹽水能夠降低中性粒細胞在內管內皮上的黏附、激活,減少氧自由基和細胞因子的釋放,從而減輕血管內皮細胞的損傷[16];(4)腦保護作用:有實驗顯示,高滲鹽水能夠促進梗死灶周圍腦組織bcl-2蛋白的表達,而抑制bax蛋白的表達,減輕局灶性腦缺血再灌注后神經元的調亡,具有一定的腦保護作用[17]。與20%甘露醇的脫水作用相比,3%氯化鈉溶液主要靠滲透作用,而無利尿作用,從而保持循環穩定,作用時間比甘露醇更加持久;20%甘露醇兼有滲透作用和利尿作用,難以維持循環穩定,作用時間也相對短暫,甘露醇經腎小球濾過后甚少被腎小管重吸收而起到滲透性利尿作用,常引起鉀離子的大量排泄而出現低鉀血癥,甘露醇局部沉積或大量排泄還可引起腎小管上皮損傷及腎功能衰竭,3%氯化鈉溶液引起低鉀血癥及腎功能衰竭的可能性相對甘露醇來說很小。臨床應用高滲鹽水時也會出現一些不良反應,如心腎功能不全、高鈉、低鉀、溶血、凝血障礙、腦橋中央脫髓鞘病變等[11],但相對來說發生的機會極小,本研究顯示觀察組患者均未出現上述不良反應。為安全起見,臨床應用高滲鹽水進行脫水治療時應盡可能對電解質、血漿滲透壓、心腎功能實行監測,以防止不良反應的發生。
本研究結果顯示,3%高滲鹽水治療急性期大面積腦梗死腦水腫的療效確切,可以顯著地改善腦神經功能缺損癥狀,效果優于20%甘露醇注射液,而且不良反應很少,值得進一步的臨床研究和廣泛應用。
[1]王國福,王輝,梁學軍,等.大面積腦梗塞的CT動態變化與預后分析[J].南方醫科大學學報,2007,27(3):394-396.
[2]王維治.神經病學[M].第4版.北京:人民衛生出版社,2001:130-142.
[3]中華醫學會神經病學分會腦血管病學組急性缺血性腦卒中診治指南撰寫組.中國急性缺血性腦卒中診治指南2010[J].中國臨床醫生,2011,39(3):69.
[4]楊保忠.大面積腦梗死20例臨床影像分析[J].中外醫療,2013,32(22):176-177.
[5]劉建英,李京.大面積腦梗死45例分析[J].中國誤診學雜志,2008,8(25):6211-6212.
[6]段隆喜,占喜泉,吳曉英.高滲鹽水與甘露醇在顱腦外傷水腫高峰期后脫水效果的比較研究[J].當代醫學,2012,18(34):38-39.
[7]陳瓏.不同劑量高滲鹽水治療顱腦損傷時對血生化及滲透壓的影響研究[J].中國醫學創新,2013,10(7):132-133.
[8]江蓮英,唐淵,林華梅,等.3%高滲鹽水與20%甘露醇治療小兒腦水腫效果對比[J].社區醫學雜志,2013,11(14):29-31.
[9]Nakayama S,Sibley L,Gunther R A,et al.Small-volume resuscitation with hypertonic saline(2,400mOmsm/liter)during hemorrhagic shock[J].Circ Shock,1984,13(2):149-159.
[10]顏玉峰,姚慧斌,沈曉,等.高滲鹽水治療創傷性腦水腫合并顱內高壓的療效分析[J].創傷外科雜志,2013,15(4):296-300.
[11]周玉寶.高滲鹽水治療腦水腫和高顱壓研究進展[J].中國實用神經疾病雜志,2013,16(21):104-106.
[12]李志,鄒海軍,何偉峰.高滲鹽水和20%甘露醇治療急性腦血管病的療效對比[J].中外醫療,2011,30(35):85-87.
[13]Jose I,Suarez M D.Hypertonic saline for cerebral edema and elevated intracranial pressure[J].Cleveland Clinic Journal of Medicine,2004,71(1):S9-S12.
[14]曾紅科,王華東.高滲鹽水治療急性腦血管疾顱內高壓的臨床病理生理研究[J].中國病理生理雜志,2005,21(8):1663.
[15]姚志剛,孫曉立,習志強.連續應用7.5%高滲鹽水治療重型顱腦損傷的臨床觀察[J].中國臨床神經外科雜志,2008,13(4):205-207.
[16]Zallen G,Moore E E,Tamura D Y,et al.Hypertonic saline resuscitaion abrogates neutrophil priming by mesenteric lymph[J].J Trauma,2000,48(1):45-48.
[17]何榮芝,黃煥森,常業恬.高張鹽水后處理對局灶性腦缺血再灌注損傷后神經元調亡的影響和機制[J].廣東醫學,2010,31(23):3024-3026.

