HR-HPV檢測在宮頸細胞學異常患者中的意義
張小燕,丁曉萍,葉 梅,卞美璐,陳慶云
HR-HPV檢測在宮頸細胞學異常患者中的意義
張小燕1,丁曉萍1,葉 梅1,卞美璐2,陳慶云2
目的 探討高危型人乳頭狀瘤病毒(high-risk human papillomavirus, HR-HPV)檢測在宮頸細胞學異常患者中的應用價值。方法 選擇2011-01至2012-04宮頸細胞學診斷異常患者872例,采用雜交捕獲二代(hybridization captureⅡ,HC-Ⅱ)進行高危型HPV檢測;按宮頸組織病理學結果分為NILM組(negative for intraepithelial lesion or malignancy, NILM)、宮頸上皮內瘤變(cervical intraepithelial neoplasia, CIN)Ⅰ、Ⅱ、Ⅲ、宮頸鱗癌組(invasive cervical cancer, ICC)。用Spearman等級相關分析HPV病毒載量與宮頸病變級別的關系。結果 872例細胞學異常患者中ASC-US、ASC-H、LSIL、HSIL組HR-HPV陽性率分別為31.6%、59.7%、50.3%、89.6%;NILM組、CINI、CINⅡ、CINⅢ、ICC組HR-HPV陽性率分別為25.2%、53.4%、86.7%、96.4%、100%,差異有統計學意義(P<0.01);HC-Ⅱ法診斷宮頸高度病變(≥CINⅡ)的靈敏性、特異性、陽性預告值、陰性預告值分別為93.1%、66.8%、59.9%、94.8%;不同病理級別組HPV病毒載量差異有統計學意義(P<0.05),NILM組HPV病毒載量低于CIN各組以及宮頸癌組(P<0.05),CIN以及宮頸癌組HPV病毒載量差異無統計學意義。結論 隨著組織病理學級別的升高,HR-HPV陽性率呈上升的趨勢;HR-HPV病毒載量與CIN及宮頸癌發生有關,但與宮頸病變的嚴重程度無關。
人乳頭狀瘤病毒;細胞學;病毒載量
宮頸癌發病率在女性惡性腫瘤中僅次于乳腺癌,居第二位。近年來,子宮頸癌病因學研究成為熱點并取得了突破性進展,高危型HPV的持續感染是宮頸癌的主要原因及其發生發展的必要條件[1]。為了解細胞學異常患者HPV感染狀況和不同病理級別組病毒負荷情況,評價高危型HPV檢測在宮頸細胞學異常患者中的作用,我們將2011-01至2012-04宮頸液基細胞檢查結果為ASC-US及以上的患者872例進行了HR-HPV檢測。
1 對象與方法
1.1 對象 872例中,年齡21~68歲,平均(35.4±5.3)歲。所有患者均進行高危型HPV-DNA檢測及陰道鏡下活組織檢查。
1.2 方法
1.2.1 制片方法與診斷標準 采用LCT技術制片,根據2001年后修訂的TBS診斷標準進行診斷。
1.2.2 HPV DNA檢測 采用雜交捕獲二代(hybrid capture Ⅱ, HC-Ⅱ)方法 (美國Digene公司)檢測16/18/31/33/35/39/45/51/52/58/59/68總計13種高危型HPV ,結果以標本的熒光度值(relative light unit,RLU)與1 pg/mlHPV DNA陽性對照(positive control,PC)表示,RLU/PC≥1.0為陽性。
1.2.3 陰道鏡檢查 采用Reid評分法指導宮頸多點活檢及宮頸管搔刮術或者高頻環形電刀切除術(loop electrosurgical excision procedure,LEEP)。
1.2.4 組織病理學檢查 對送檢的宮頸組織標本進行病理學診斷,作為評價檢測方法的金標準。根據子宮頸鱗狀上皮細胞異常增生的程度分為無上皮內病變或惡性病變,宮頸上皮內瘤變Ⅰ、Ⅱ、Ⅲ級及宮頸鱗狀上皮癌,分別表示為NILM、CINⅠ、CINⅡ、CINⅢ、ICC。
1.3 統計學處理 采用SPSS13.0統計軟件分析。計數資料采用χ2檢驗,HC-Ⅱ法檢測HPV病毒載量為RLU/PC,離散程度大,對其進行對數轉換。將HPV陽性對象分為5組,1~5組取對數后的病毒載量(即log10RLU/PC)分別為<0,0~1,>1~2,>2~3,>3。采用Spearman等級相關分析HPV病毒載量與子宮頸各級別病變的關系。
2 結 果
2.1 宮頸細胞學異常患者高危型HPV的感染狀況 872例中,高危型HPV總陽性率54%(471/872)。隨著宮頸細胞學級別的升高,高危型HPV的陽性率顯著升高(P<0.01,表1)。
2.2 不同組織病理學組高危型HPV感染情況 NILM組、CINI、CINII、CINIII、ICC組HR-HPV陽性率分別為25.2%,53.4%,86.7%,96.4%,100%,高危型HPV陽性率隨著組織病理學級別的升高而升高(χ2=-0.835,P=0.0001)。
2.3 對宮頸細胞學異常患者篩查價值評價 872例中,高危型HPV檢測對于篩查≥CINⅠ以及宮頸高度病變≥CINⅡ的敏感性、特異性、陽性預測值、陰性預測值(表2)。
29例因CINⅡ、CINⅢ行LEEP手術治療,其中術后6個月復查HPV陽性者7例(14.3%),1例HPV陽性患者陰道鏡下活檢診斷為CINⅢ再行LEEP術(占HPV陽性者的16.7%),HPV陰性患者無一例復發。其余HPV陽性患者在隨訪中。
2.4 細胞學結果為ASC-US及ASC-H患者中高危型HPV的感染狀況 在383例宮頸細胞學為ASC-US的患者中,宮頸高度病變41例,占10.7%;在宮頸細胞學為ASC-US且HPV陽性者中,宮頸高度病變35例(28.9%);宮頸細胞學為ASC-US而HPV陰性者262例中,宮頸高度病變6例(2.3%)。HPV檢測對于宮頸高度病變的敏感性為85.4%,見表3。在67例宮頸細胞學為ASC-H的患者中,HPV陽性40例(59.7%)。宮頸高度病變13例(19.4%);在宮頸細胞學為ASC-H且HPV陽性者中,宮頸高度病變12例,占30%(12/40);宮頸細胞學為ASC-H而HPV陰性27例中,宮頸高度病變1例(3.7%)。HPV檢測對于宮頸高度病變的敏感性為92.3%。

表2 HPV檢測在篩查宮頸病變中的作用 (%)
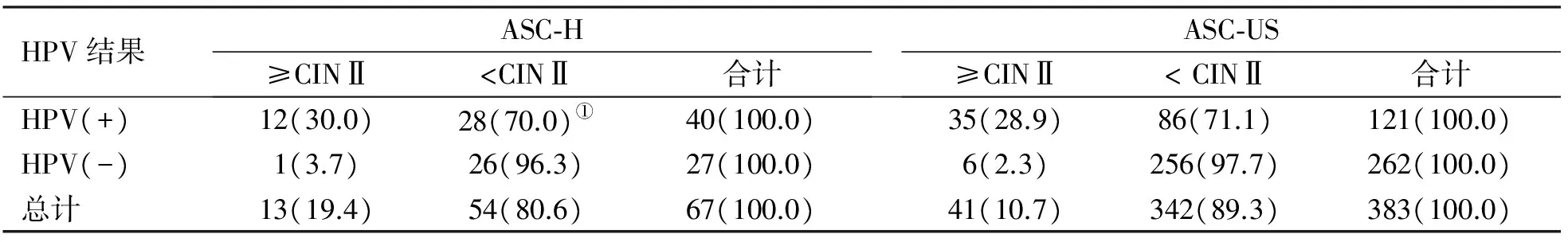
表3 ASC-US和ASC-H患者組織學和HPV DNA結果 (n;%)
注:①其中1例在隨診中診斷為宮頸高度病變
2.5 不同組織病理學組HPV病毒載量分布情況 不同病理級別組HPV病毒載量取對數后,進行正態性分布和方差齊性檢驗,取對數后各病理級別組病毒載量呈正態性分布,進行單因素方差分析,不同病理級別組HPV病毒載量有統計學差異(P=0.002,表4)。其中CIN各組以及宮頸癌組與NILM組比較有統計學差異,而CIN各組以及宮頸癌組間比較差異無統計學意義。采用Spearman等級相關進一步分析CIN各組和宮頸癌組HPV病毒載量無統計學差異(P=0.806,表5)。
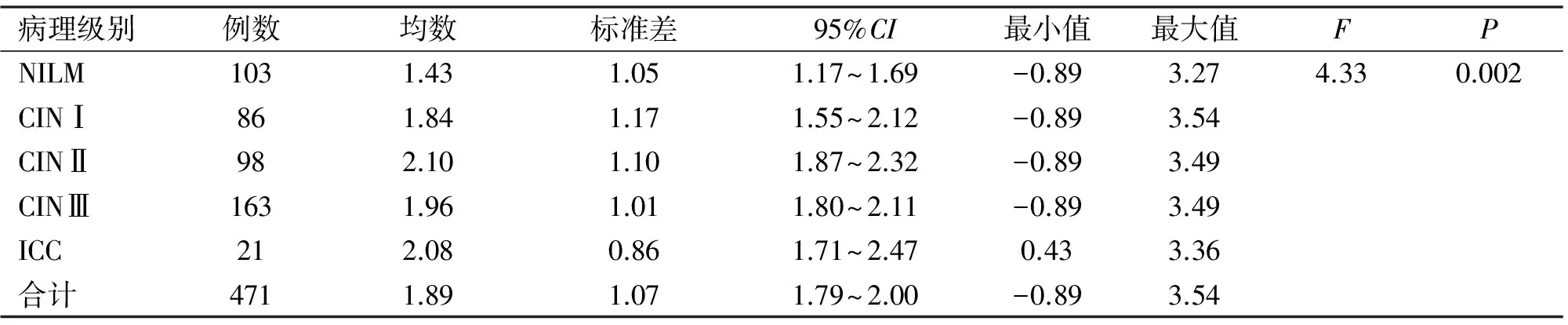
表4 不同病理級別組HPV病毒載量(log10RLU/PC)分析
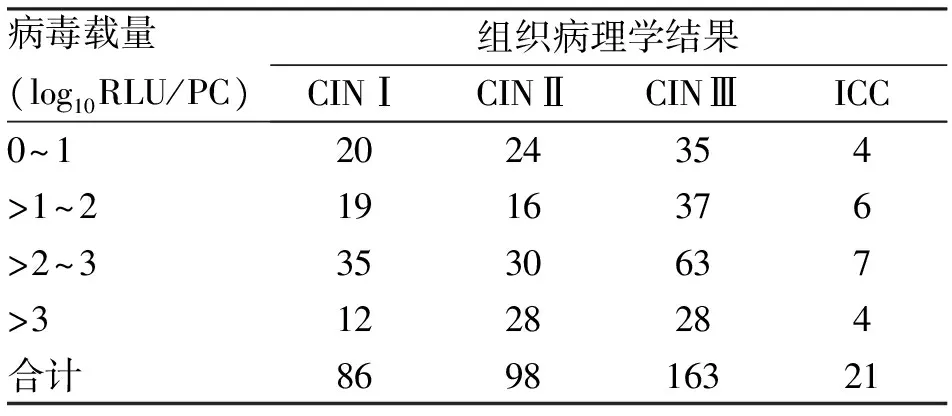
表5 HPV病毒載量與子宮頸病變程度的 Spearman等級相關分析
注:P=0.806
3 討 論
3.1 宮頸癌篩查 高危型HPV陽性是宮頸病變的基本依據,是CIN Ⅱ、CIN Ⅲ及宮頸癌診斷的重要條件。本研究發現,隨著組織病理學級別的升高,HR-HPV陽性率呈趨勢性升高,提示高危型HPV DNA感染與宮頸細胞病變程度有關。對于宮頸細胞學異常的患者HC-Ⅱ高危型HPV DNA檢測對診斷CINⅠ以上的敏感性為79.3%,特異性為74.8%,陽性預測值為78.1%,陰性預測值為76.1%;診斷宮頸高度病變(≥CINⅡ)的敏感性為93.1%,特異性為66.8%,陽性預測值為59.9%,陰性預測值為94.8%。細胞學檢查因受制片方法以及閱片者水平的原因,世界范圍內細胞學篩查敏感性50%~90%, HC-Ⅱ極好地彌補了細胞學篩查低靈敏度的不足,而且HC-Ⅱ采用標準化試劑盒,主觀因素影響小,如果條件允許,兩者聯合進行宮頸癌篩查可以使敏感性達到100%[2,3]。
3.2 ASC臨床處理的評價 2001年修訂的TBS系統中,關于不典型鱗狀細胞(ASC)有兩種類型,即ASC-US和ASC-H。ASC-H如果不除外高度鱗狀上皮內病變,不論HPV DNA陽性或陰性,均應行陰道鏡檢查、組織病理學檢查,但對ASC-US的臨床處理尚存爭議[4]。本研究中細胞學診斷為ASC-US共383例,宮頸高度病變41例(10.7%),細胞學結果為ASC-US且HPV陽性患者中宮頸高度病變檢出率為28.9%,而細胞學為ASC-US但HPV檢測結果陰性的患者中宮頸高度病變的發生率僅為2.3%。因此,對ASC-US患者進行HPV檢測分流,可以減少患者因為等待隨診帶來的心理壓力,且可以減少因為陰道鏡檢查給患者帶來的有創性檢查,同時減輕婦產科醫師的工作負擔。與其他一些研究的觀點一致[4,5]。ASC-US大多數是良性反應性改變,但仍有5%~17%宮頸高度病變隱匿其中,因此對HPV檢測陽性而組織病理學正常的患者還需要嚴密隨訪。本研究結果表明,ASC-H患者中宮頸高度病變檢出率高于ASC-US,而且HR-HPV陰性的ASC-H和ASC-US患者中≥CINⅡ檢出率相近。但是,由于ASC-H患者HPV陽性率高于ASC-US,在ASC-H患者中進行HPV檢測是否會弱化其分流作用還需要擴大樣本觀察同時加強隨訪,以進一步探討。另外,妊娠期的ASC-H患者聯合HR-HPV檢測可以提高宮頸高度病變的陰性預測值[6]。
3.3 HPV病毒載量與宮頸病變的關系 本研究發現,不同病理級別組HPV病毒載量有差異,NILM組HPV病毒載量低于CIN各組及宮頸癌組,但CIN各組以及宮頸癌組HPV病毒載量無統計學差異,HPV病毒載量越高,發生CIN或者宮頸癌的風險加大,但是病毒載量與CIN級別無關。目前關于HPV病毒載量與宮頸病變的關系尚存在爭議。一些學者認為,HPV負荷量與宮頸病變的嚴重程度有關 ,病毒載量越高,子宮頸病變加重的危險越大[7]。但也有研究認為,HPV病毒載量在子宮頸病變中的作用還不能確定,或者沒有關系[8]。近年國內外的研究發現,感染HPV病毒后,病毒的生物狀態及多重感染種類與宮頸病變的發生密切相關[9]。HPV-DNA與宿主基因整合后,會導致病毒的持續感染和宮頸病變的進一步發生發展。5%~10%的CINⅡ~Ⅲ病變發生DNA的整合,在CINI的病變中則很少發生。臨床大部分病例呈一過性感染,持續感染率(6~24個月內復查)降低,CIN發病率則更低[10]。因此,如何鑒別病毒感染后在人體內的生物狀態,區分是一過性感染還是持續性感染,將有利于臨床正確處理一、兩次的HPV陽性檢查結果,其臨床價值比單純病毒載量的多少更有意義[11,12]。
總之,隨著組織病理學級別的升高,HR-HPV陽性率呈上升的趨勢,HR-HPV病毒載量與CIN以及宮頸癌發生有關,但HR-HPV病毒載量與宮頸病變的嚴重程度無相關性。由于HC-Ⅱ不能具體區分HPV具體型別、多重感染以及病毒的生物狀態,無法估計各種型別HPV致癌的危險程度,關于HPV病毒載量與宮頸病變的關系尚需進一步研究探討。
志謝:感謝北京大學醫學部鮑彥蘋博士在數據統計方面給予指導。
[1] Kanjanavirojkul N, Pairojkul C, Yuenyao P,etal. Risk factors and histological outcome of abnormal cervix with human papilloma infection in northeastern Thai-women[J].Asian Pac J Cancer Prev, 2006,7(4):567-570.
[2] Mesher D, Szarewski A, Cadman L,etal. Long-term follow-up of cervical disease in women screened by cytology and HPV testing: results from the HART study[J].Br J Cancer, 2010,102(9):1405-1410.
[3] Torres L M, Insaurralde A, Rodriguez M I,etal. Detection of high risk human papillomavirus cervical infections by the hybrid capture in Asuncion, Paraguay[J].Braz J Infect Dis, 2009,13(3):203-206.
[4] Jarboe E A, Venkat P, Hirsch M S,etal. A weakly positive human papillomavirus Hybrid Capture II result correlates with a significantly lower risk of cervical intraepithelial neoplasia 2,3 after atypical squamous cells of undetermined significance cytology[J].J Low Genit Tract Dis,2010,14:174-178.
[5] 張小燕,卞美璐,陳慶云.HPV檢測在“不典型鱗狀細胞-不除外宮頸高度上皮內病變”中的意義[J].基礎醫學與臨床雜志,2011,31(7):827-829.
[6] Onuma K,Saad R S,Kanbour-shakir A,etal.Clinical implications of the diagnosis "atypical squamous cells, cannot exclude high-grade squamous intraepithelial lesion" in pregnant women[J].Cancer,2006,108:282-287.
[7] 趙方輝,馬俊飛,喬友林,等.人乳頭狀瘤病毒DNA載量與子宮頸病變的關系[J].中華流行病學雜志,2004,25(11):921-924.
[8] Nielsen A, Kjaer S K, Munk C,etal.Persistence of high-risk human papillomavirus infection in a population-based cohort of Danish women[J].J Med Virol, 2010,82(4):616-623.
[9] 陳慶云,卞美璐,張小燕.流式熒光雜交法檢測宮頸人乳頭狀瘤病毒多重感染的臨床意義[J].中華醫學雜志,2009, 89(13):901-904.
[10] 張小燕,陳慶云,卞美璐.人乳頭狀瘤病毒感染生物狀態與宮頸病變研究進展[J].中國婦產科臨床雜志,2006,7(2):147-150.
[11] Williams C, Collins S I, Roberts S,etal. Is human papillomavirus viral load a clinically useful predictive marker? a longitudinal study[J].Cancer Epidemiol Biomarkers Prev,2010,19(3):832-837.
[12] Badaracco G, Savarese A, Micheli A,etal. Persistence of HPV after radio-chemotherapy in locally advanced cervical cancer[J].Oncol Rep,2010,23(4):1093-1099.
(2014-02-20收稿 2014-07-16修回)
(責任編輯 郭 青)
Application of high-risk human papillomavirus testing in women with cervical abnormal cytology
ZHANG Xiaoyan1, DING Xiaoping1, YE Mei1, BIAN Meilu2, and CHEN Qingyun2.
1.Department of Obstetrics and Gynecology, The Second Artillery General Hospital of PLA, Beijing 100088, China; 2.Department of Obstetrics and Gynecology ,China-Japan Friendship Hospital, Beijing 100029,China
Objective To investigate the application value of HR-HPV testing in cervical lesion screening. Method 872 patients interpreted as having abnormal cervical cytology
HR-HPV testing and all patients underwent colposcopy and biopsy. The patients were divided into five groups of NILM, CINI, CINII, CINIII and ICC. Association between HR-HPV load and CINs were evaluated by Spearman rank correlation. Result The positive rates of HR-HPV in ASC-US, ASC-H, LSIL, HSIL were 31.6%, 59.7%, 50.3%, 89.6%, respectively(P<0.01). The positive rates of HR-HPV in NILM, CINI, CINII, CINIII and ICC were 25.2%, 53.4%, 86.7%, 96.4%, 100%, respectively(P<0.01). There was significant difference between the viral load in NILM and CINs or ICC,while no significant difference was observed among the viral load in CINI, CINII, CINIII and ICC. Conclusions The positive rate of HR-HPV increases with the gravity of cervical lesion. The HR-HPV viral load is significantly associated with the presence of CINs and ICC. HPV viral load does not increase with severity of cervical neoplasia.
human papillomavirus; cytology; viral load
張小燕,博士,副主任醫師,E-mail:xiehe2003@sina.com.cn
1.100080北京,第二炮兵總醫院婦產科;2.100029,北京中日友好醫院婦產科
卞美璐,E-mail:bianmeilu@hotmail.com
R711.1

