全膝關節置換術中髕骨置換對關節功能及膝前痛的影響研究
何少斌,王舒甜,劉 平
(1. 湖北省十堰市太和醫院(湖北醫藥學院附屬醫院),湖北 十堰 442000;2. 湖北醫藥學院附屬東風公司總醫院,湖北 十堰 442000)
全膝關節置換術中髕骨置換對關節功能及膝前痛的影響研究
何少斌1,王舒甜2,劉 平1
(1. 湖北省十堰市太和醫院(湖北醫藥學院附屬醫院),湖北 十堰 442000;2. 湖北醫藥學院附屬東風公司總醫院,湖北 十堰 442000)
目的探討全膝關節置換術中行髕骨置換對關節功能及膝前痛的影響。方法根據患者意愿,將行全膝關節置換術的68例膝關節骨性關節炎患者分為2組,2組均行全膝關節置換術,A組34例同時行髕骨置換,B組34例不進行髕骨置換。觀察2組術前及術后膝關節功能評分,術后膝前痛及并發癥發生情況。結果2組術后6周及3個月膝關節功能評分比較差異無統計學意義,術后6,12,24個月時A組膝關節功能評分明顯高于B組(P均<0.05)。A組膝前痛發生率明顯低于B組(P<0.05)。2組并發癥發生情況比較差異無統計學意義。結論全膝關節置換術中予以患者髕骨置換能夠顯著改善患者的膝關節功能,明顯降低患者術后膝前痛發生率,值得臨床進一步研究探討。
髕骨置換;全膝關節置換術;膝關節功能評分;膝前痛
骨性關節炎屬于一種常見慢性關節病變,以繼發性骨質增生為主要病變,同時也會出現關節軟骨退變,尤其以老年女性患者居多[1-2]。髖關節、膝關節是多發部位,該病發病率會隨著年齡增長而增加,為老年人常見關節病。骨性關節炎對人們生活造成了嚴重影響,并帶來了諸多不便[3]。目前,人工全膝關節置換術被認為是最佳的治療膝關節骨性關節炎的手段之一,可有效緩解疼痛,有效糾正患者下肢畸形,并可改善關節功能,提高生活品質,但目前在行置換術中有關髕骨的處理還不能達成共識,存在爭議[4-5]。為了進一步探討全膝關節置換術中髕骨置換的價值,筆者選取68例患者進行了對照研究,現將結果報道如下。
1 臨床資料
1.1一般資料 選取2011年10月—2012年9月在十堰市太和醫院骨科初次行全膝關節置換術的膝關節骨性關節炎患者68例,均符合膝關節骨關節炎診斷標準(美國風濕學會制定),非手術治療6個月以上無明顯效果,均為行單側全膝關節置換術者。排除髕骨不穩定且有過伸膝裝置重排術史者;髕骨切除或者炎性關節炎者;感染性關節炎或者有骨髓炎史者;有嚴重內科疾病限制了行走能力者;脛骨高位截骨者;雙膝關節置換或者同時予以髖關節置換者;嚴重畸形或活動受限者。患者均自愿參加研究并簽署知情同意書,本研究經本院倫理研究委員會審核通過。根據患者意愿分為A組(髕骨置換)和B組(非髕骨置換),每組34例,2組性別、年齡等基礎資料比較差異均無統計學意義(P均>0.05),見表1。
1.2手術方法 2組患者均行全身靜吸復合麻醉。在術前0.5 h靜脈滴注1 g頭孢替唑鈉預防感染。患者取仰臥,在麻醉后留置導尿管,常規帶上止血帶,鋪好無菌巾,碘酒與乙醇消毒處理,并使用無菌黏膜保護好患者皮膚。2組患者的手術均由同一組醫生來操作。選擇膝前正中切口,從髕旁內側入路后將髕骨向外翻開,暴露出膝關節腔,松解髕韌帶,將關節內外的半月板切除,松解關節周圍組織,選擇的假體均要求不保留后交叉韌帶,對股骨遠端可選擇髓內定位,脛骨側可髓外定位,在截骨后取合適假體。B組患者予以常規髕骨成形手術,使用咬骨鉗去除髕骨周圍骨贅,修復關節面使之其與股骨假體相應匹配,去除多余髕骨周圍軟組織后行去神經化處理。A組首先記錄髕骨厚度,在髕骨導向器的引導下截骨,截骨后測量髕骨厚度并安裝假體,再次測量厚度應恢復至原有厚度,在固定假體后,常規檢驗髕骨運動軌跡,固定好脛骨、股骨及髕骨假體,安裝好聚乙烯襯墊,并檢查膝關節對線情況,最后縫合切口,止血處理,并在關節囊周組織予以局部注射羅哌卡因鎮痛,常規引流,逐步關閉切口后無菌敷料加壓處理并包扎。
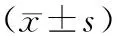
表1 2組一般資料比較
1.3術后處理 在術后24 h內,2組均要嚴密監測患者心電,并予以持續吸氧,在術后8 h開始使用低分子肝素鈣抗凝,至術后第10天,1次/d。術后12 h給予頭孢替唑鈉1 g靜脈滴注預防感染。在術后當日進行股四頭肌等長收縮鍛煉并進行趾屈運動以及主動足背伸鍛煉。在術后第2天,拔除引流管,可下地小范圍活動,手術次日行伸展鍛煉以及被動屈曲,隨后可循序加大鍛煉幅度及頻率,在術后1周,患者可屈曲90°,在術后2周可拆線,根據個人情況酌情出院。
1.4觀察指標 觀察2組術前及術后膝關節功能評分,術后膝前痛及并發癥發生情況。膝關節功能采用美國膝關節協會制定標準即KSS評分來評定,從膝關節的穩定性、活動范圍、行走距離來全面評價,滿分100分。
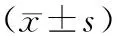
2 結 果
2.12組手術前后膝關節功能評分比較 2組患者術后膝關節功能評分均較術前明顯提高(P<0.05);2組術后6周及3個月膝關節功能評分比較差異無統計學意義,術后6,12,24個月時A組膝關節功能評分明顯高于B組(P均<0.05)。見表2。

表2 2組膝關節功能評分比較,分)
2.22組術后膝前痛發生率比較 A組術后各時段膝前痛發生率明顯低于對照組(P<0.05)。見表3。

表3 2組術后膝前痛發生率比較 例(%)
2.32組術后并發癥發生情況 2組術后6周、3~24個月的隨訪均未出現髕骨骨折、脫位、假體松動等并發癥。A組中僅有2例出現髕骨彈響,B組中1例出現髕骨彈響,2組比較差異無統計學意義(2=1.203,P=0.761)。
3 討 論
目前,全膝關節置換術為治療膝關節骨性關節炎的主要有效手段[6],但在全膝關節置換術中,常規性予以患者髕骨置換卻沒有被所有外科醫師接受。不支持髕骨置換者認為,髕骨能夠在周圍軟組織下保持正常的運動軌跡,可以維持原有的結構和張力,患者自身的髕骨要較假體更為符合正常的解剖特征以及運動力學,一旦行髕骨置換,就會改變原有結構特征,運動軌跡出現異常,也會增加并發癥,如假體松動、髕骨骨折、關節部位彈響等;但支持髕骨置換者認為,在行全膝關節置換術術后,患者自身原有解剖結構及力學特征已經發生了徹底性改變,因此原有的髕骨運動軌跡已經隨之變化,不經置換的髕骨就會與股骨假體產生摩擦而出現不良后果[7-9]。由于二者存在這樣的問題,因此支持采取選擇性置換者認為,可嚴密觀察患者情況,依照髕骨磨損度來選擇是否需要行髕骨置換,還有專家認為若關節病變嚴重,或者骨關節炎以及類風濕關節炎患者,均需要行髕骨置換。但無論髕骨置換與否,膝前痛都是全膝關節置換術術后最為常見的難治并發癥。
本研究結果顯示,2組術后6周及3個月膝關節功能評分比較差異無統計學意義,術后6,12,24個月時A組膝關節功能評分明顯高于B組(P均<0.05)。A組膝前痛發生率明顯低于B組(P<0.05)。2組并發癥發生情況比較差異無統計學意義。可見置換組術后膝前痛發生率低,同時在24個月即最末次的隨訪發現,2組均未出現因膝前痛而再次予以手術者。國外研究認為[10-12],通過髕骨置換能夠減少膝前痛的發生以及翻修率,且之所以發生膝前痛,與手術操作技術如股骨與脛骨假體間匹配不完善、假體位置不正、髕骨腔隙填塞過度等有關,此外還與軟組織問題如滑囊炎、肌腱炎等有關,同時也與交感反射營養不良有一定關系[13]。國內多數學者認為,膝前痛的發生與髕骨的外移與傾斜有一定關聯[1,14],同時患者自身因素、假體設計匹配等因素均會影響術后發生膝前痛[15]。在本研究中,經測量發現髕骨的傾斜角、移位情況等均在能夠接受范圍,可見與術后膝前痛的發生無直接相關,但髕骨的不穩定與膝前痛的發生是否有關系,有待進一步研究。
總之,膝關節骨性關節炎行全膝關節置換術中予以髕骨置換可明顯改善膝關節功能以及降低術后膝前痛發生率,但目前是否完全予以髕骨置換還是有一定的異議,因此仍舊需要大量的多中心樣本來隨訪對照,比較遠期效果,為臨床提供可靠依據。
[1] 羅世興,趙勁民,蘇偉,等. 膝關節骨關節炎患者初次全膝關節置換術中選擇髕骨置換的Meta分析[J/CD]. 中華關節外科雜志:電子版,2010,4(4):451-455
[2] 周健. 老年人全膝關節置換術中髕骨置換的臨床效果[J]. 中國老年學雜志,2015,35(7):1829-1830
[3] 張啟棟,郭萬首,劉朝暉,等. 膝關節置換術中髕骨置換與非髕骨置換比較的Meta分析[J]. 中國矯形外科雜志,2010,18(1):17-21
[4] 徐建平,徐衛東,林國兵,等. 雙膝骨關節炎患者行小切口單髁置換術與全膝關節置換術臨床療效對比分析[J]. 中華外科雜志,2013,51(2):157-160
[5] 袁毅. 膝關節骨性關節炎的治療進展[J]. 西部醫學,2011,23(8):1600-1602
[6] 張發元,段廣斌,鐘進軍,等. 全膝關節表面置換術治療晚期膝骨關節炎的療效觀察[J]. 臨床醫藥實踐,2014,23(11):828-829
[7] 孫長鮫,周勇剛. 膝關節置換術后失敗的原因分析[J/CD]. 中華關節外科雜志:電子版,2014,8(5):652-657
[8] Bhattee G,Moonot P,Govindaswamy R,et al. Does malrotation of components correlate with patient dissatisfaction following secondary patellar resurfacing[J]. Knee,2014,21(1):247-251
[9] 杜晉強,王小虎,衛小春,等. 全膝關節置換術中髕骨處理的研究進展[J]. 中國矯形外科雜志,2013,21(23):2367-2370
[10] Honsawek S,Deepaisarnsakul B,Tanavalee A,et al. Relationship of serum IL-6,C-reactive protein,erythrocytesedimentation rate,and knee skin temperature after total knee arthroplasty:a prospective study[J]. Int Orthop,2011,35(1):31-35
[11] Della Valle C,Parvizi J,Bauer TW,et al. American Academy of Orthopaedic Surgeons clinical practice guideline on:the diagnosis of periprosthetic joint infections of the hip and knee[J]. J Bone Joint Surg Am,2011,93(14):1355-1357
[12] Petersen W,Rembitzki IV,Brüggemann GP,et al. Anterior knee pain after total knee arthroplasty:a narrative review[J]. Int Orthop,2014,38(2):319-328
[13] Thyssen JP,Menné T,Schalock PC,et al. Pragmatic approach to the clinical work-up of patients with putative allergic disease to metallic orthopaedic implants before and after surgery[J]. Br J Dermatol,2011,164(3):473-478
[14] 潘京華,查振剛. 初次膝關節置換術后膝部疼痛原因分析及處理方法[J/CD]. 中華關節外科雜志:電子版,2015,9(2):252-256
[15] 程鵬,楊自權,白潔玉,等. 全膝人工關節置換術髕骨置換與否[J]. 中國矯形外科雜志,2013,21(11):1097-1101
10.3969/j.issn.1008-8849.2015.30.023
R318.17
B
1008-8849(2015)30-3368-03
2014-12-28

