品管圈在提高孕產婦盆底肌鍛煉依從性中的應用
段曉麗,晏 玫
(重慶市紅十字會醫院(江北區人民醫院):1.婦產科;2.內分泌科,重慶 400020)
?
·教學探索·
品管圈在提高孕產婦盆底肌鍛煉依從性中的應用
段曉麗1,晏 玫2△
(重慶市紅十字會醫院(江北區人民醫院):1.婦產科;2.內分泌科,重慶 400020)
將品管圈(QCC)活動引入孕產婦盆肌鍛煉(PFMT)的管理中,以預防產后壓力性尿失禁(SUI)的產生。本文詳細敘述了品管圈小組的建立、主題的設置、計劃的擬訂與實施等過程。結果顯示品管圈活動有效地提高了孕產婦PFMT的依從性,降低了SUI的發病率,并提高了護理人員的工作能力、主動性及團隊合作意識。
品管圈; 盆底肌鍛煉; 壓力性尿失禁; 護理模式
壓力性尿失禁(SUI)是臨床比較常見的產后并發癥,產婦在分娩中因盆底肌肉和骨盆結構受到損傷,當產后腹壓升高時,在無逼尿肌收縮和膀胱張力增加的情況下,尿液不自主溢出的癥狀,嚴重影響產婦的產后恢復及生活質量[1]。目前,在女性妊娠期和(或)產后進行盆底肌鍛煉(PFMT)對防治SUI的作用已得到普遍認可。但因PFMT無固定練習模式且動作單調,使孕產婦感到乏味而不能堅持。而今國外學者在研究盆底功能障礙性疾病(PFD)的病因學、治療方法的同時,已開始著手研究如何更好地促使孕產婦掌握PFMT要領,提高孕產婦進行PFMT的積極性及增強家庭自行進行PFMT的效果等[2-3]。國內卻較少涉及這方面的研究[4]。本院產科于2013年7~12月將品管圈(QCC)應用于提高PFMT依從性的管理中,對PFMT依從性進行為期6個月的持續性質量改進,取得初步成效。現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2013年1~6月于本院做產前檢查的健康孕婦60例為對照組,年齡22~36歲,平均(27.3±1.5)歲;孕周15~35周,平均(26.4±1.4)周;初產婦55例,經產婦5例。另選取2013年7~12月于本院行產前檢查的健康孕婦60例為品管圈組,年齡23~35歲,平均(28.6±1.7)歲;孕周14~34周,平均(25.8±1.5)周;初產婦56例,經產婦4例。所有孕婦均在本院產科住院分娩。兩組在年齡、孕周等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 護理模式 對照組實施常規護理模式,對產婦進行常規健康教育。品管圈組實施品管圈護理模式,即在對照組的常規健康教育基礎上建立品管圈小組。該小組由10人組成,其中副主任護師1人,主管護師3人,護師3人,護士3人,由護士長擔任圈長,副主任護師擔任輔導員,并聘請醫院康復科醫師為咨詢顧問。確定活動主題為提高孕產婦PFMT依從性,選題原因是PFMT不受時間、地點及體位的限制,同時是簡便、廉價并能有效預防SUI的非藥物性方法。
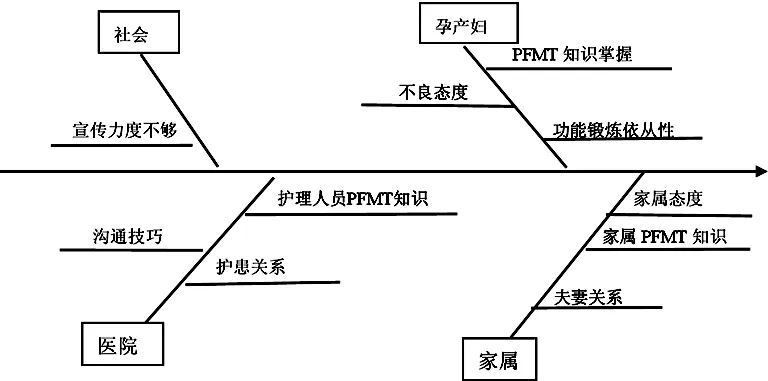
圖1 影響PFMT依從性的原因分析圖
1.2.2 分析導致PFMT依從性差的原因 在品管圈活動成員的共同參與下,采用頭腦風暴法[5]仔細分析造成孕產婦PFMT依從性差的原因,制成魚骨圖。見圖1。
1.2.3 制訂對策并組織實施 針對導致PFMT有效率低下的原因,品管圈全體圈員經過仔細分析討論,制訂出相應的對策,并積極實施。(1)針對護士專業知識不足:在專業康復醫師的指導下,進行圈員專業知識的培訓,組織學習PFMT的護理知識,經康復醫師考核合格后才能參與圈內活動。(2)針對健康宣教力度不夠:①在康復醫師的指導下,由一名圈員制訂盆底肌康復功能鍛煉宣教流程及健康宣教手冊[6],對全體圈員進行培訓,并將手冊發放給患者和家屬,由10名圈員負責監控健康宣教實施的效果。②加強溝通,隨時評估孕(產)婦PFMT知識的掌握程度。③定時召開公休會,給孕(產)婦講解PFMT知識。(3)針對孕(產)婦PFMT依從性差的情況,全體圈員認真地督促指導,并強調訓練前排空膀胱。①產前指導:產前責任護士應調查孕婦對盆底肌功能保健知識的需求和認知程度,詳細介紹PFMT的目的、方法、鍛煉時機和需要注意的事項。鍛煉時讓孕婦取平臥位,在頭下墊一軟枕,雙腿屈曲并稍分開。做深呼吸,呼吸保持深而緩,吸氣時收縮陰道、會陰及肛門,避免臀部及大腿參與收縮,持續6~8 s,呼氣時應緩慢放松,反復練習直至掌握。每次持續收縮6~8 s,每次鍛煉15~20 min,每日3~5次。隨著鍛煉進程,逐步增加鍛煉次數,設定目標,以不感覺疲乏為宜。②產后1個月內督導:孕婦進入待產室后,由助產士實施一對一的全程陪產,幫助孕婦回憶產前PFMT的方法,指導孕婦利用宮縮間隙進行PFMT,產后1 h再次指導產婦進行PFMT,并協助產婦取舒適位,溫和、緩慢地做深呼吸,收縮陰道、會陰及肛門,方法同產前。第1次收縮持續時間為每次4~6 s,在間隔15 min后收縮持續時間每次6~8 s,每次鍛煉15~20 min。產后第1天繼續進行PFMT,并于產后第7天開始配合胸膝臥位,每次鍛煉15~20 min,每日2次。由責任護士一對一指導產婦實施PFMT,再次強調PFMT的目的、重要性及方法,取得產婦的配合,及時針對每位產婦在鍛煉過程中的效果進行調整,并定時追蹤督促訓練情況。產后3個月內進行督導,采用電話隨訪或家庭訪視的形式繼續進行PFMT指導練習,每周1次,一對一地指導產婦產后鍛煉,并解決產婦在PFMT過程中所遇到的問題。(4)針對質量控制力度不足:選定3名責任組長(圈員)作為質控員,制訂PFMT實施表格及質控表格,并制訂質控考核措施,納入績效考核。(5)針對護士關注度不夠:加強護士責任心,并將PFMT納入績效考核。(6)發揮家庭的支持功能:加強孕(產)婦家屬PFMT相關知識的教育,有助于提高孕(產)婦對功能鍛煉的依從性。
1.3 觀察指標及判定標準
1.3.1 PFMT依從性評價 分別于產前及產后1、3個月對PFMT依從性進行評價,分為3級[7]:不依從,指孕(產)婦不鍛煉或自行減少規定動作;部分依從,指孕(產)婦需要醫護人員或家屬勸說、督促才能完成規定動作;完全依從,指孕(產)婦能按時按量鍛煉,完成規定動作。
1.3.2 盆底肌功能評估 分別于產后1、3個月評價盆底肌功能。采用手測肌力法,在安靜環境下,孕(產)婦自主排空膀胱,取膀胱截石位。康復科盆底理療師站位于被檢者右側,右手戴無菌橡膠手套,以食指和中指探至被檢孕(產)婦的陰道內,分別置于陰道外口內1~2 cm處及陰道后壁距子宮頸外口約1~2 cm處,分別檢查淺層和深層盆底肌肉的肌力。將另一只手置于孕(產)婦腹部,囑孕(產)婦全身放松,指導其做縮肛動作以收縮肛提肌等盆底肌肉。盆底肌力評分為0~5分,評分越高,說明盆底肌肉張力越好[8]。
1.3.3 SUI診斷方法 采取問卷調查,當打噴嚏、咳嗽、大笑、運動或體位改變時發生不自主漏尿即為SUI[9]。

2 結 果
2.1 兩組PFMT依從性比較 兩組孕(產)婦產前PFMT依從性比較差異無統計學意義(P>0.05);與對照組比較,品管圈組產后1、3個月的PFMT依從性提高,組間比較差異有統計學意義(P<0.05)。見表1。
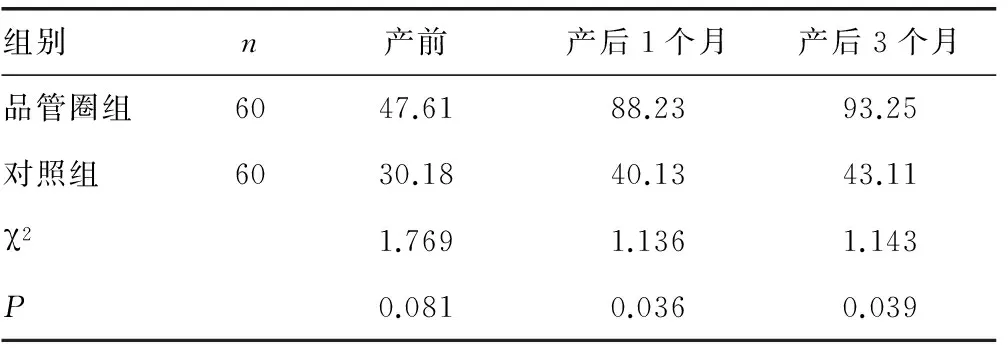
表1 兩組不同時段PFMT依從性比較(%)
2.2 兩組產后盆底肌力比較 品管圈組孕(產)婦產后42 d及產后3個月各類盆底肌纖維收縮力評分均高于對照組,組間比較差異均有統計學意義(P<0.05)。見表2。
表2 兩組產后盆底肌力比較±s,分)
注:淺Ⅰ表示淺層盆底肌Ⅰ類肌纖維收縮力;深Ⅰ表示深層盆底肌Ⅰ類肌纖維收縮力;淺Ⅱ表示淺層盆底肌Ⅱ類肌纖維收縮力;深Ⅱ表示深層盆底肌Ⅱ類肌纖維收縮力。
2.3 兩組產后SUI發病率比較 產后1個月,品管圈組與對照組SUI發病率分別為16.7%(10/60)、35.0%(21/60),產后3個月分別為11.7%(7/60)、31.6%(19/60);且產后1個月、產后3個月兩組SUI發病率比較差異均有統計學意義(χ2=4.390,P=0.031;χ2=6.496,P=0.015)。
3 討 論
品管圈由日本品管權威石川馨博士發起,是由相近、相同或互補性質工作場所的工作人員自動自發組成數人一圈的活動團隊,采取集思廣益、全體合作的方式,遵照一定的活動程序,采用科學品管手法,解決工作中管理、文化等方面的問題[10]。品管圈強調尊重人性,采取輕松愉快的現場管理方式,讓員工自動自發地參與管理活動,并在工作中獲得滿足感與成就感[11]。
本研究結果顯示,在產科開展品管圈活動,提高了孕(產)婦PFMT依從性。全體圈員在該項品管圈活動中,仔細分析PFMT依從性差的原因,提高了對PFMT重要性的認識,有效地激發了醫護人員的參與性和互動性。并且,在品管圈活動中及時解決存在的問題,提高了執行力,取得了持續性的質量改進,保證了PFMT的有效性、持續性,降低了本科室SUI的發病率,達到了提高婦女孕期及產后整體生活質量的目的。
此外,在本院產科孕(產)婦進行PFMT的過程中開展品管圈活動,增強了團隊的凝聚力。品管圈讓全員均享有更高的管理權、自主權和參與權,不再是以科主任和護士長為主的管理,而是全員主動參與[12]。在活動中所有圈員積極動腦思考問題,自行查找文獻,熟練運用品管圈的各種工具,如根本原因分析法、冰山圖、雷達圖、柏拉圖等,提高了圈員們的綜合素質。全體圈員在積極、主動、自發的氛圍中工作,啟發了護士潛能,充分發揮了團隊精神。
綜上所述,實施品管圈模式有利于提高孕(產)婦的PDMT依從性,改善盆底肌功能,降低SUI發病率,并且可以提高護理人員的工作能力、主動性及團隊合作意識,值得臨床應用。
[1]李妍,黃麗,白淑秋,等.Kegel盆底肌鍛煉對產后壓力性尿失禁的影響[J].中國醫學創新,2012,9(12):144-145.
[2]Ng SC,Lin TL,Chang SJ,et al.Nursing intervention to enhance efficacy of home practice of pelvic floor muscle exercises in treating mixed urinary incontinence[J].Int Urogynecol J Pelvic Floor Dysfunt,2008,19(5):637-642.
[3]Geiss IM,Riss PA,Hanzal E,et al.A simple teaching tool for training the pelvic organ prolapse quantification system[J].Int Urogynecol J Pelvic Floor Dysfunct,2007,18(9):1003-1005.
[4]王新,李桂友,鄧關蓮.盆底肌鍛煉持續性指導對分娩結局及盆底肌力的影響[J].中華護理雜志,2013,48(4):308-310.
[5]石素寧,于洪宇.品管圈對卒中偏癱患者肢體功能鍛煉的效果觀察[J].醫學與哲學:臨床決策論壇版,2013,34(22):48-50.
[6]江美齊,鐘勁.“品管圈”活動在提升骨科功能鍛煉滿意度的效果分析[J].中國實用醫藥,2012,7(5):216-218.
[7]闕纖灃.綜合性干預對全髖關節置換術患者功能鍛煉依從性的影響[J].護理學雜志:外科版,2010,25(6):70-71.
[8]Frawley HC,Galea MP,Phillips BA,et al.Effect of test position on pelvic floor muscle assessment[J].Int Urogynecol J,2006,17(4):365-371.
[9]王新,鄧美蓮,李桂友.持續性指導圍生期盆底肌鍛煉對產后盆底肌張力及壓力性尿失禁的影響[J].實用醫學雜志,2012,28(19):3308-3310.
[10]劉庭芳,劉勇.中國醫院品管圈操作手冊[M].北京:人民衛生出版社,2011:1-3.
[11]夏蓮芳,毛怡,沈亞兒.品管圈活動在提高兒科外周靜脈留置時間的應用[J].護士進修雜志,2013,28(19):1789-1790.
[12]顧軍養,朱燕君.品管圈對提高兒科橈動脈穿刺成功率的效果觀察[J].護理學報,2012,19(3B):41-43.
10.3969/j.issn.1672-9455.2015.05.059
C
1672-9455(2015)05-0714-03
2014-08-15
2014-10-25)
△通訊作者,E-mail:2921909719@qq.com。

