有創-無創序貫通氣對慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者撤機的影響研究
朱艷玲,田亮東,方華
·專題研究·
有創-無創序貫通氣對慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者撤機的影響研究
朱艷玲,田亮東,方華
目的觀察有創-無創序貫通氣對慢性阻塞性肺疾病急性加重(AECOPD)合并Ⅱ型呼吸衰竭患者撤機的影響。方法選擇2009年2月—2013年1月眉山市中醫醫院重癥監護室(ICU)收治的AECOPD合并Ⅱ型呼吸衰竭患者172例,根據患者通氣治療方法不同分為對照組85例和觀察組87例。對照組患者采用有創機械通氣直至拔管撤機;觀察組患者采用有創-無創序貫通氣治療,首先采用有創機械通氣,自主呼吸試驗(SBT)成功后采用無創機械通氣,直至拔管撤機。觀察兩組患者撤機前臨床指標〔包括動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)、收縮壓(SBP)、心率(HR)、呼吸頻率(RR)〕及觀察組患者拔管時和無創通氣3 h后臨床指標。比較兩組患者治療時間(包括有創機械通氣時間、機械通氣總時間、入住ICU時間)及臨床轉歸〔包括撤機成功率、再插管率、呼吸機相關性肺炎(VAP)發生率及病死率〕。結果兩組患者撤機前PaO2、PaCO2、SBP、HR及RR比較,差異無統計學意義(P>0.05)。觀察組患者拔管時與無創通氣3 h后PaO2、PaCO2、SBP、HR、RR比較,差異無統計學意義(P>0.05)。觀察組患者有創機械通氣時間、機械通氣總時間、入住ICU時間均短于對照組,撤機成功率高于對照組,再插管率、VAP發生率、病死率均低于對照組(P<0.05)。結論有創-無創序貫通氣能提高AECOPD合并Ⅱ型呼吸衰竭患者撤機成功率,且能有效縮短患者機械通氣時間,降低VAP發生率、再插管率及病死率。
肺疾病,慢性阻塞性;呼吸功能不全;有創-無創序貫通氣;撤機
朱艷玲,田亮東,方華.有創-無創序貫通氣對慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者撤機的影響研究[J].實用心腦肺血管病雜志,2015,23(4):17-19.[www.syxnf.net]
Zhu YL,Tian LD,Fang H.Impact of sequential invasive and non-invasive ventilation on ventilator weaning in AECOPD patients complicated with typeⅡrespiratory failure[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2015,23(4):17-19.
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是臨床常見疾病,其主要病理特征為慢性氣道炎癥及不完全可逆性氣道阻塞。目前,COPD位居全球死亡原因第3位,已成為社會關注的熱點問題[1]。支氣管肺部感染可以導致COPD急性加重(AECOPD)而易合并Ⅱ型呼吸衰竭,是導致患者死亡的重要原因[2]。臨床上采用有創機械通氣治療AECOPD合并Ⅱ型呼吸衰竭取得了一定的臨床療效,但長時間機械通氣易導致呼吸機相關性肺炎(VAP)等并發癥。近年來,有創-無創序貫通氣在機械通氣治療中發揮了重要作用[3-4]。本研究對眉山市中醫醫院2009年2月—2013年1月收治的AECOPD合并Ⅱ型呼吸衰竭患者撤機情況進行回顧性分析,旨在探討有創-無創序貫通氣對AECOPD合并Ⅱ型呼吸衰竭患者撤機的影響。
1 資料與方法
1.1 診斷標準符合中華醫學會呼吸病學分會制定的“慢性阻塞性肺疾病診治指南(2007年修訂版)”中的COPD診斷標準[5],且影像學檢查有明顯的肺部感染征象,體溫>37℃或中性粒細胞分數≥0.8或白細胞計數(WBC)≥10×109/L,或痰液明顯增加,黏稠呈黃色。Ⅱ型呼吸衰竭診斷標準:動脈血二氧化碳分壓(PaCO2)≥100 mm Hg(1 mm Hg=0.133 kPa);伴有一定的意識障礙,如昏迷。
1.2 納入和排除標準納入標準:(1)符合以上診斷標準; (2)年齡40~85歲;(3)患者及家屬簽署知情同意書。排除標準:(1)心、肝、腎嚴重疾病和精神疾病患者;(2)由于其他原因退出研究患者;(3)自動放棄治療、自行出院影響療效判定患者。
1.3 一般資料選擇2009年2月—2013年1月眉山市中醫醫院重癥監護室(ICU)收治的AECOPD合并Ⅱ型呼吸衰竭患者172例,根據患者通氣治療方法不同分為對照組85例和觀察組87例。對照組中男61例,女24例;年齡42~81歲,平均(58.5±9.2)歲。觀察組中男62例,女25例;年齡41~83歲,平均(59.1±10.6)歲。兩組患者性別、年齡間具有均衡性。
1.4 治療方法兩組患者均給予積極搶救、營養支持、糾正水電解質紊亂、抗感染、祛痰、擴張支氣管、引流痰液等治療。對照組患者采用有創機械通氣治療,具體方法:氣管插管后采用壓力控制通氣,通氣模式為呼氣末正壓(PEEP)、壓力支持通氣(PSV)、同步間歇指令通氣(SIMV),當患者PSV保持在5~7 cm H2O(1 cm H2O=0.098 kPa)且能自主咳痰后可拔管撤機。觀察組患者采用有創-無創序貫通氣治療,具體用法:有創機械通氣過程中,待患者病情穩定后進行自主呼吸試驗(spontaneous breathing trials,SBT),設定低水平壓力支持(PS)為8 cm H2O、PEEP為5 cm H2O,采用SIMV-持續氣道正壓(CPAP)-脫機模式撤機。密切觀察患者生命體征變化,SBT持續60 min,待患者基本生理指標穩定、主觀感覺舒適、能自主排痰后拔管,改為無創機械通氣(NIPPV)。設定PEEP為4 cm H2O,同時給予適當PS,密切監測患者動脈血氣指標,根據患者病情改善情況逐漸降低吸氣壓,以穩定患者自主呼吸、維持正常的每分鐘靜息通氣量和潮氣量,直至完全撤機。患者撤機后,若病情反復甚至出現加重,出現嚴重Ⅱ型呼吸衰竭、嚴重呼吸抑制及意識障礙性肺性腦病時應立即氣管插管進行有創機械通氣。
1.5 觀察指標觀察兩組患者撤機前臨床指標及觀察組患者拔管時和無創通氣3 h后臨床指標,臨床指標包括:動脈血氧分壓(PaO2)、PaCO2、收縮壓(SBP)、心率(HR)、呼吸頻率(RR)。比較兩組患者治療時間(包括有創機械通氣時間、機械通氣總時間、入住ICU時間)及臨床轉歸(包括撤機成功率、再插管率、VAP發生率及病死率),其中撤機成功是指患者呼吸衰竭、肺性腦病等臨床癥狀顯著改善,自主呼吸穩定,能撤離ICU。
1.6 統計學方法應用SPSS 19.0統計學軟件進行數據處理,計量資料以(±s)表示,采用兩獨立樣本t檢驗;計數資料采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者撤機前臨床指標比較兩組患者撤機前PaO2、PaCO2、SBP、HR及RR比較,差異無統計學意義(P>0.05,見表1)。觀察組患者拔管時與無創通氣3 h后PaO2、PaCO2、SBP、HR、RR比較,差異無統計學意義(P>0.05,見表2)。
表1 兩組患者撤機前臨床指標比較(±s)Table 1 Comparison of clinical index between the two groups before ventilator weaning
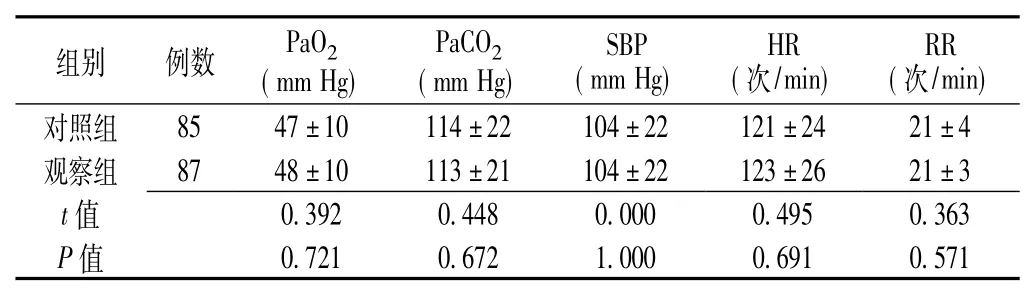
表1 兩組患者撤機前臨床指標比較(±s)Table 1 Comparison of clinical index between the two groups before ventilator weaning
注:PaO2=動脈血氧分壓,PaCO2=動脈血二氧化碳分壓,SBP =收縮壓,HR=心率,RR=呼吸頻率
組別例數PaO2(mm Hg) PaCO2(mm Hg) SBP (mm Hg) HR (次/min) RR (次/min) 85 47±10 114±22 104±22 121±24 21±4觀察組87 48±10 113±21 104±22 123±26 21±3 t對照組0.721 0.672 1.000 0.691 0.571 0.392 0.448 0.000 0.495 0.363 P值值
2.2 兩組患者治療時間比較觀察組患者有創機械通氣時間、機械通氣總時間、入住ICU時間短于對照組,差異有統計學意義(P<0.05,見表3)。
2.3 兩組患者臨床轉歸比較觀察組患者撤機成功率高于對照組,再插管率、VAP發生率、病死率均低于對照組,差異
有統計學意義(P<0.05,見表4)。
表2 觀察組患者拔管時和無創通氣3 h后臨床指標比較(±s,n=87)Table 2 Comparison of clinical index of observation group at tube extubation and 3 hours after non-invasive ventilation
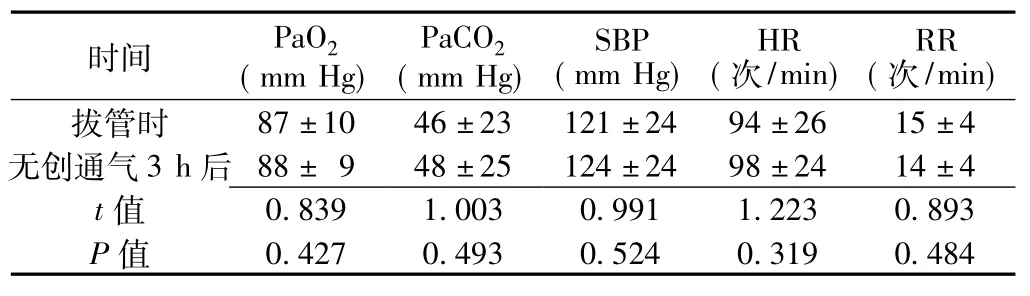
表2 觀察組患者拔管時和無創通氣3 h后臨床指標比較(±s,n=87)Table 2 Comparison of clinical index of observation group at tube extubation and 3 hours after non-invasive ventilation
時間PaO2(mm Hg) PaCO2(mm Hg) SBP (mm Hg) HR (次/min) RR (次/min) 87±10 46±23 121±24 94±26 15±4無創通氣3 h后88±9 48±25 124±24 98±24 14±4 t拔管時0.839 1.003 0.991 1.223 0.893 P值值0.427 0.493 0.524 0.319 0.484
表3 兩組患者治療時間比較(±s,d)Table 3 Comparison of treatment time between the two groups
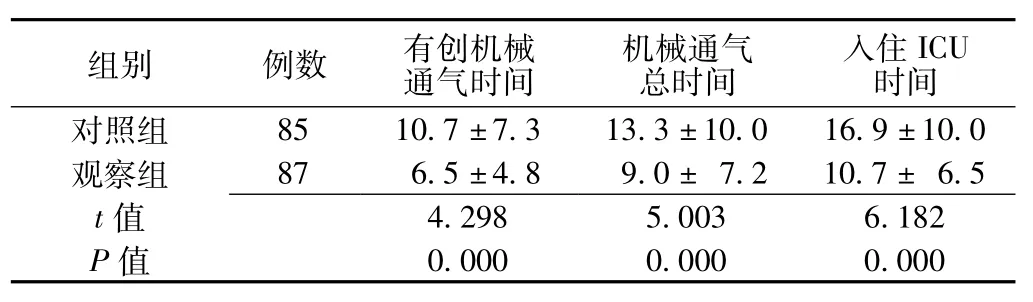
表3 兩組患者治療時間比較(±s,d)Table 3 Comparison of treatment time between the two groups
注:ICU=重癥監護室
時間對照組組別例數有創機械通氣時間機械通氣總時間入住ICU 85 10.7±7.3 13.3±10.0 16.9±10.0觀察組87 6.5±4.8 9.0±7.2 10.7±6.5 t 0.000 0.000 0.000 4.298 5.003 6.182 P值值
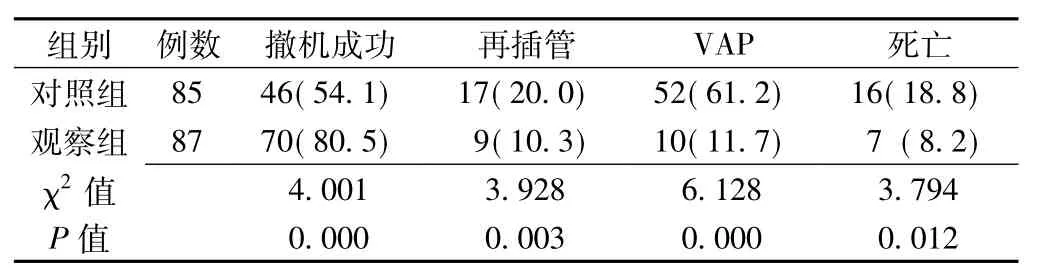
表4 兩組患者臨床轉歸比較〔n(%)〕Table 4 Comparison of clinical outcome between the two groups
3 討論
機械通氣是AECOPD合并Ⅱ型呼吸衰竭的主要治療手段,且有創和無創機械通氣治療均有效[6]。機械通氣可維持和改善機體氣體交換以保證氧供,從而改善細胞缺氧[7],臨床上出現以下情況者應立即進行機械通氣:(1)滿足PaCO2>90 mm Hg、PaO2<40 mm Hg、pH值<7.2其中之一;(2)患者呈進行性意識障礙加重;(3)出現呼吸不規律、呼吸暫停甚至窒息等情況。而進行有創機械通氣的患者一般在基礎生命體征穩定、咳痰能力及咳嗽反射能力恢復較好、呼吸肌基本恢復、無明顯水電解質紊亂的情況下可選擇撤機,但長時間有創機械通氣可引起患者發生呼吸機依賴、氣道損傷等并發癥[8-9]。因此,減少有創機械通氣時間對患者具有重要的臨床意義。
有創-無創序貫通氣是指進行有創機械通氣的患者在具備充分拔管及撤機指征時提前拔管,轉換為NIPPV,直至拔管撤機。許多學者認為,盡早拔管能最大限度地實現序貫通氣[10],且NIPPV能明顯縮短患者有創機械通氣時間,從而降低并發癥發生率[11]。本研究結果顯示,觀察組患者拔管時與無創通氣3 h后PaO2、PaCO2、SBP、HR、RR比較無差異,表明無創-有創序貫通氣對患者臨床指標無明顯影響;且觀察組患者有創機械通氣時間、機械通氣總時間、入住ICU時間均短于對照組,撤機成功率高于對照組,再插管率、VAP發生率及病死率均低于對照組,表明有創-無創序貫通氣能有效縮短患者治療時間、提高撤機成功率、降低VAP發生率和病死率,從而提高患者的救治成功率,改善預后效果。
值得一提的是,本研究將SBT作為有創與無創機械通氣轉換的重要條件。SBT作為一個客觀評價指標,能比較準確地反映患者的呼吸功能,為臨床判定是否撤機提供依據。但由于個體因素,如神經損傷、呼吸負荷過重、代謝紊亂、頑固性低氧血癥、病程較長等會直接或間接地影響SBT結果,因此,應盡量根據患者實際病情選擇適當的時機轉換通氣方式[12-13]。由于本研究樣本量及研究時間有限而未能對有創與無創通氣轉換節點進行研究,但也為后續研究指明了方向。
綜上所述,有創-無創序貫通氣能提高AECOPD合并Ⅱ型呼吸衰竭患者撤機成功率,且能有效縮短患者機械通氣時間,降低VAP發生率、再插管率及病死率。
[1]葛慧青,袁月華,應可凈,等.無創通氣在機械通氣撤離中的作用[J].中華急診醫學雜志,2010,19(1):69-73.
[2]蘭平起,黃慧俐,李莉,等.序貫無創通氣在慢性阻塞性肺疾病并呼吸衰竭患者撤機中的應用[J].西南軍醫,2010,12(1): 56-58.
[3]陳海英,陳麗萍,金雪娣,等.無創通氣在COPD合并呼吸衰竭中的應用[J].臨床肺科雜志,2007,12(4):379-380.
[4]楊敏,王春寶,宋衛東,等.無創通氣在慢性阻塞性肺疾病患者撤機中的應用[J].內科急危重癥雜志,2009,15(2):85-86,89.
[5]中華醫學會呼吸病學分會慢性阻塞性肺疾病學組.慢性阻塞性肺疾病診治指南(2007年修訂版)[J].中華結核和呼吸雜志,2007,30(1):8-17.
[6]鄭玉蘭,曹鋒生,曾憲升,等.序貫通氣治療術后合并呼吸衰竭的臨床研究[J].臨床內科雜志,2013,30(2):134-135.
[7]陳劍波.78例無創通氣治療呼吸衰竭療效分析[J].內蒙古中醫藥,2012,31(1):12-13.
[8]周敬奎.無創通氣序貫治療AECOPD并肺性腦病拔管患者的療效分析[J].中國實用神經疾病雜志,2014,17(19):120.
[9]黃樂為,王東亮,侯麗麗,等.無創通氣在AECOPD機械通氣患者撤機中的研究[J].現代生物醫學進展,2013,13(29): 5743-5745.
[10]韓雪峰,乜慶榮,張愛民,等.有創-無創序貫機械通氣治療COPD合并Ⅱ型呼吸衰竭臨床分析[J].臨床肺科雜志,2011,16(6):950-951.
[11]陳建軍,陳羨敏,李冰,等.有創和無創正壓通氣在慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者中的療效比較[J].國際醫藥衛生導報,2014,20(6):786-788.
[12]Antonaglia V,Ferluga M,Molino R,et al.Comparison of noninvasive ventilation by sequential use of mask and helmet versus mask in acute exacerbation of chronic obstructive pulmonary disease:a preliminary study[J].Respiration,2011,82(2):148-154.
[13]武淑萍,田小京,溫江麗,等.高齡呼吸衰竭患者撤機拔管后應用無創通氣序貫治療的護理[J].解放軍護理雜志,2012,29(7):50-53.
Im pact of Sequential Invasive and Non-invasive Ventilation on Ventilator W eaning in AECOPD Patients Com p licated w ith TypeⅡRespiratory Failure
ZHU Yan-ling,TIAN Liang-dong,FANG Hua.
Traditional Chinese Medicine Hospital of Meishan,Meishan 620000,China
Objective To investigate the impact of sequential invasive and non-invasive ventilation on ventilator weaning in AECOPD patients complicated with typeⅡrespiratory failure.M ethods A total of 172 AECOPD inpatients with typeⅡrespiratory failure were selected in ICU of Traditional Chinese Medicine Hospital of Meishan from February 2009 to January 2013,and they were divided into control group(n=85)and observation group(n=87)according to ventilation treatment.Patients of control group were given invasive ventilation till ventilator weaning,while patients of observation group were given sequential invasive and non-invasive ventilation till ventilator weaning.PaO2,PaCO2,SBP,heart rate,respiratory rate were compared between the two groups before ventilator weaning,and above index of observation group were compared at tube extubation and 3 hours after non-invasive ventilation.Treatment time including invasive mechanical ventilation time,total mechanical ventilation time and ICU stays and clinical outcome including success rate of ventilator weaning,reintubation rate,incidence of ventilator associated pneumonia and fatality rate were compared between the two groups.Results No statistically significant differences of PaO2,PaCO2,SBP,heart rate or respiratory rate was found between the two groups before ventilator weaning(P>0.05),and no statistically significant differences of above index of observation group was found too at tube extubation and 3 hours after non-invasive ventilation(P>0.05).The invasive mechanical ventilation time,total mechanical ventilation time and ICU stays of observation group were statistically significantly shorter than those of control group,success rate of ventilator weaning of observation group was statistically significantly higher than that of control group,reintubation rate,
Pulmonary disease,chronic obstructive;Respiratory insufficiency;Sequential invasive and noninvasive ventilation;Ventilator weaning
R 563.9
A
10.3969/j.issn.1008-5971.2015.04.005
2015-02-14;
2015-04-06)
(本文編輯:謝武英)
620000四川省眉山市中醫醫院
incidence of ventilator associated pneumonia and fatality rate of observation group were statistically significantly lower than those of control group(P<0.05).Conclusion Sequential invasive and non-invasive ventilation can improve the success rate of ventilator weaning in AECOPD patients complicated with typeⅡrespiratory failure,effectively shorten the mechanical ventilation time,reduce the incidence of reintubation rate,incidence of ventilator associated pneumonia and fatality rate.

