分析老年骨科患者實施全身和硬膜外麻醉對術后短期認知功能的影響
蕭安
[摘要] 目的 分析比較老年骨科患者實施全身麻醉與硬膜外麻醉對術后短期認知功能的影響。方法 選取2009年5月—2013年5月于該院進行手術的70例老年骨科患者的資料,隨機分為兩組,一組為全身麻醉組(對照組),另一組為硬膜外麻醉組(觀察組),每組各35例患者。比較兩組患者在術前1 d,術后1 d,術后2 d,術后7 d的MMSE評分以及認知功能障礙的發生率。結果 觀察組患者在術后1 d,術后2 d,術后7 d的MMSE評分明顯高于對照組(P<0.05),并且觀察組術后認知障礙發生率也明顯低于對照組(P<0.05)。 結論 針對老年骨科患者,硬膜外麻醉相比全身麻醉能有效降低其術后短期認知功能障礙的發生率。
[關鍵詞] 術后認知功能障礙;全身麻醉;硬膜外麻醉;老年患者
[中圖分類號] R614.2 [文獻標識碼] A [文章編號] 1674-0742(2015)02(b)-0063-02
老年骨科患者在近幾年逐漸增多,通過手術治療往往會出現術后精神功能障礙,其中術后認知功能障礙最常見。老年患者術前無神經系統障礙,但手術后容易并發神經系統癥狀,這是一種一過性的或者是永久性的認知功能障礙。術后認知功能障礙的主要臨床表現為精神紊亂,認知及行為意識障礙,社會生活能力下降等[1]。這種現象產生的原因很復雜,多數研究表明老年產生認知功能障礙的一個重要的原因之一是麻醉[2]。為研究兩種不同麻醉方式對老年骨科患者術后認知功能的影響,該研究選取2009年5月—2013年5月該院收治的70例老年骨科手術患者為研究對象,其中35例采用全身麻醉即對照組,35例采用硬膜外麻醉即觀察組,現報道如下。
1 資料與方法
1.1 一般資料
選取在該院進行手術的老年骨科患者70例,隨機分為全身麻醉組(對照組)和硬膜外麻醉組(觀察組),每組各35例。對照組中男20例,女15例,年齡60~80歲,平均年齡為(70±5)歲,受教育年限為3~16年;觀察組中男21例,女14例,年齡在58~80歲,平均年齡為(69±4)歲,受教育年限為4~15年。兩組患者資料均無神經系統疾病的退變,且在性別,年齡,受教育年限等方面差異無統計學意義(P>0.05),相關資料具有可比性。
1.2 麻醉方法
兩組術前均禁水禁食,建立靜脈通道。麻醉前0.5 h給予肌內注射0.5 mg阿托品,進入手術室后觀察監測患者的生命各項體征。
對照組:靜脈滴注0.05 mg/kg咪達唑侖+4 μg/kg芬太尼+2.0 mg/kg丙泊酚+0.1 mg/kg的維庫溴銨,插氣管,連接上麻醉呼吸機通氣。觀察組:患者側臥,雙腿自然彎曲,雙手抱頭,頭盡可能靠近膝部,以此來充分暴露腰椎關節,然后在腰椎間選取適宜的位置,常規消毒,穿刺進入,使用0.5%布比卡因1.0 mL進行麻醉,術中根據麻醉程度大小進行濃度為0.25%的利多卡因定量追加,術后使用芬太尼進行麻醉止痛。
1.3 評價指標
通過比較觀察組和對照組兩組患者在術前1 d,術后1 d,術后2 d,術后7 d的MMSE評分以及認知功能障礙的發生率。采用簡易智能表進行MMSE評分[3],總共30分,患者評分下降4分認為有認知障礙。
1.4 統計方法
采用SPSS19.0軟件對所有研究數據進行相關性分析,其中組間術前1 d,術后1 d,術后2 d,術后7 d的MMSE評分等比較采用t檢驗,記錄方式以均數±標準差(x±s)表示,認知障礙發生率采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術前后MMSE評分比較
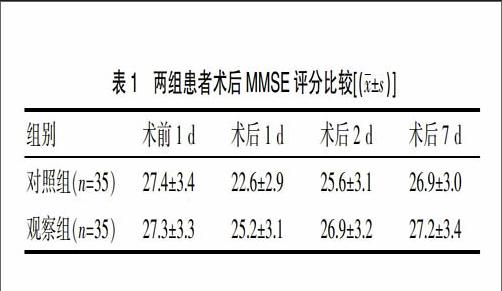
兩組患者術前1 d的MMSE評分對比差異無統計學意義(P>0.05);但觀察組即硬膜外麻醉組在術后1 d、術后2 d、術后7 dMMSE評分均明顯高于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者術后MMSE評分比較[(x±s)]
2.2 兩組患者術后認知功能比較
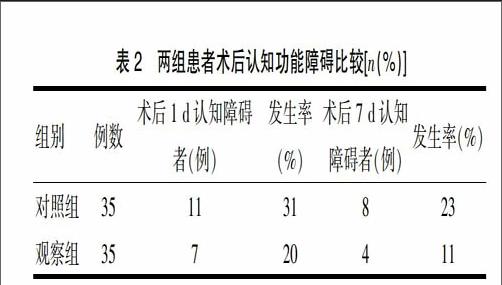
兩組患者在術前MMSE評分均在24分以上,無認知障礙,在術后1 d,對照組和觀察組存在認知障礙的患者分別為11例和7例,發生率分別為31%和20%;術后7 d,對照組和觀察組存在認知障礙的患者分別為8例和4例,發生率分別為23%和11%,見表2。通過χ2檢驗,觀察組術后1 d及術后7 d的認知障礙發生率均低于對照組,差異有統計學意義(P<0.05)。
表2 兩組患者術后認知功能障礙比較[n(%)]
3 討論
近年來,醫學水平正在不斷地提高,在外科手術中麻醉應用的安全性也相應地提高。但是患者手術后認知功能障礙仍然是影響術后康復的一個主要因素。POCD在臨床上的表現為精神紊亂,認知及行為意識障礙,社會生活能力下降等,因此針對老年人手術麻醉的應用需要高度重視[4]。
老年人作為特殊群體之一,其自身免疫力隨著年齡的增長也相應的降低,各部位的身體器官的功能也日漸減退,治療老年骨科患者通常需要配合手術治療。此外,隨著交通工具的發展,交通事故數也日漸增多,老年患者出現跌倒損傷后發生骨折率也相應增大,往往也需要手術治療。
外科手術中都需要麻醉配合,但是麻醉會對患者的神經組織造成影響。麻醉藥物作用于神經組織,信號在組織與神經元之間傳遞,通過加速神經細胞的死亡,改變腦血流量以及供氧能力,因此長期應用麻醉藥物影響神經功能的恢復,老年患者在麻醉以后,由于其自身身體器官功能的減退,各機能的恢復速度更慢,影響著老年患者的語言表達能力、聽力以及視覺。對麻醉師的要求也相應提高,需要密切關注麻醉的方式,因為患者的神經組織細胞受到麻醉操作不慎的影響,患者會有一些如記憶力減退,精神狀態上緊張恐懼的臨床表現,生活自理能力也相應的下降[5]。該研究通過進行分析比較兩種麻醉方式對老年骨科患者術后認知功能的影響是相當必要的。
對于老年患者,一旦發生POCD,相應的會加速其神經系統的衰老進程,阿爾茨海默病的發病率也相應增高,也影響了患者的認知能力、記憶力以及情緒[6]。隨著麻醉藥物的研究和發展,其毒副作用逐漸減小,但仍然影響了患者的神經認知功能。現已有很多研究者開始關注和研究不同麻醉方式對患者認知功能的影響。胡紅俠等[7]發現硬膜外麻醉、單純全身麻醉及全身麻醉復合硬脊膜外阻滯均與老年患者手術后認知功能的影響發生有關,其中對認知功能的影響最大的是全身麻醉,影響最小的是硬膜外麻醉。
該研究也通過對比全身麻醉組與硬膜外麻醉組,結果發現硬膜外麻醉組在術后1 d、術后2 d、術后7 d MMSE評分均明顯高于對照組即全身麻醉組,并且在術后1 d,對照組和觀察組存在認知障礙的患者分別為11例和7例,發生率分別為31%和20%;術后7 d,對照組和觀察組存在認知障礙的患者分別為8例和4例,發生率分別為23%和11%,觀察組術后1 d及術后7 d的認知障礙發生率均低于對照組(P<0.05)。老年人作為特殊群體之一,需要具體分析治療,針對老年骨科患者選取合適的手術治療方案是及其必要的,硬膜外麻醉相比于全身麻醉能有效地降低其術后短期認知功能障礙的發生。
[參考文獻]
[1] 田小生,周婷,崔德華,等.術后認知功能障礙[J].神經疾病與精神衛生,2012,12(1):1-5.
[2] 徐俊峰.不同麻醉方式對老年骨科患者術后認知功能的影響[J].實用臨床醫藥雜志,2012,16(13):118-120.
[3] 于海超,王延國,高魯渤,等.七氟烷或丙泊酚麻醉對老年肺癌患者術后認知功能的影響[J].天津醫科大學學報,2012,18(1):102-105.
[4] 陳琛,徐光紅,李元海,等.麻醉與老年患者術后認知功能障礙的研究進展[J].安徽醫科大學學報,2014,49(1):133-136.
[5] 疏樹華,方才,潘建輝,等.老年病人全麻術后顱內興奮性氨基酸水平與術后認知功能障礙的關系[J].中華麻醉學雜志,2010(3):290-293.
[6] 蔣宗明,叢昊,仲俊峰,等.硬膜外阻滯對全麻下腹腔鏡胃癌根治術老年病人術后認知功能障礙的影響[J].中華麻醉學雜志,2013,33(9):1056-1058.
[7] 胡紅俠,王熙,李筠.不同麻醉方式對老年患者術后認知能力的影響[J].職業與健康,2013,29(17):2189-2191.
[8] 郝軍榮,張丹參.麻醉藥所致術后認知功能障礙作用機制的研究進展[C]//全國第四次麻醉藥理學學術會議暨2013年貴州省麻醉學術年會論文集.北京:中國藥理學會,2013:95-100.
(收稿日期:2014-11-18)

