中樞神經系統血管外皮細胞瘤的綜合治療臨床研究
遷榮軍 張佳棟 李治曉 史錫文
河南省人民醫院神經外科 鄭州 450003
血管外皮細胞瘤(hemangiopericytoma,HPC)是一種起源于毛細血管外膜細胞的一種惡性腫瘤,常見于身體各部位軟組織,極少發生于中樞神經系統,且此腫瘤有復發、轉移傾向,我院于2010-01—2014-12收治中樞神經系統血管外皮細胞瘤患者22例,采取手術并術后綜合治療,現報告如下。
1 資料與方法
1.1 一般情況 本組患者中男9例,女13例,年齡20~70歲,平均40.5歲。
1.2 臨床表現 本組顱內HPC 20例,椎管內HPC 2例,其中復發性1例;臨床癥狀:頭痛、頭暈16例,癲癇5例,肢體活動障礙10例,腰背疼并肢體麻木無力1例。
1.3 影像學檢查 22例患者術前均常規行CT 及MRI檢查。CT 平掃為等或稍低密度占位病灶,增強可見明顯強化。MRI平掃可見T1、T2加權像為等信號,T2加權像瘤內可見豐富血管流空影,增強強化明顯,并可見腫瘤周邊呈分葉狀或蘑菇樣小結節(圖1),腦膜尾征明顯。顱內20例12例有腦水腫表現,5例有顱骨受侵表現(圖2)。2例椎管內HPC MRI顯示為髓外硬膜下占位,增強明顯,邊界清楚。
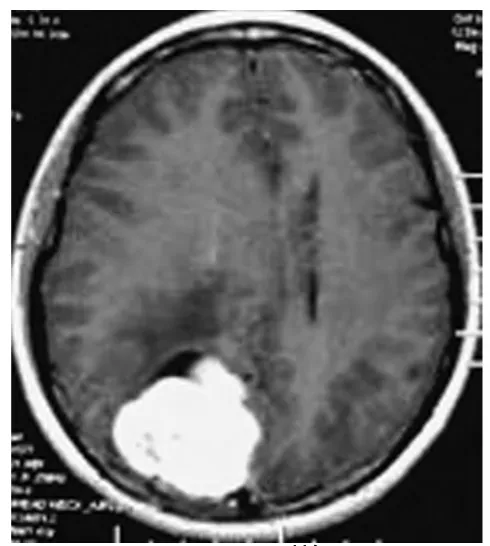
圖1 MRI HPC增強明顯,周邊有蘑菇樣小結節
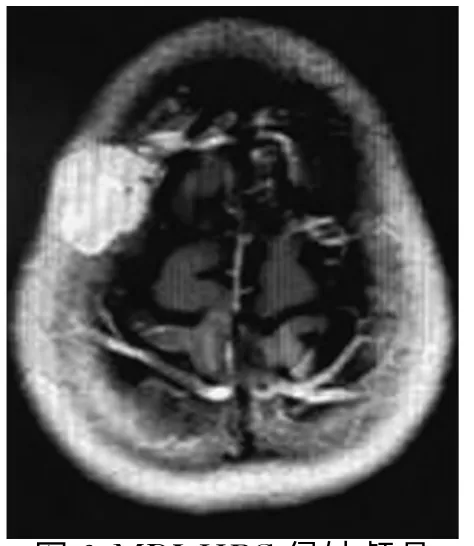
圖2 MRI HPC侵蝕顱骨
1.4 手術治療 本組顱內HPC患者20例術前4例診斷為血管外皮細胞瘤,其余均診斷為腦膜瘤而行手術切除。椎管內HPC患者2例中1例原發者術前診斷為脊膜瘤,1例復發者術前診斷為血管外皮細胞瘤。手術全切除19例,3例侵犯靜脈竇者近全切除;5例侵蝕顱骨者2例去除骨瓣,一期顱骨修補,3例行顱骨侵蝕部位磨除、電灼處理。

表1 22例患者一般資料及回訪資料
2 結果
2.1 手術結果 手術均順利完成,術后意識均清醒,1例患者術后3d出現腦水腫加重,癲癇持續狀態,意識漸加重,最終自動出院而死亡。1例椎管內復發性HPC 術后出現雙下肢活動障礙。其余20例術后恢復良好。
2.2 病理學結果 術后腫瘤標本送常規病理及免疫組織化學檢查,組織學表現為腫瘤細胞呈卵圓形和梭形,常見核分裂,血管豐富,表現為典型的“鹿角狀”血管腔隙。免疫組化染 色10 例Vimentin 陽 性,22 例CD34 陽 性,EMA 均 為 陰性。
2.3 術后放療與隨訪結果 1例術后因腦水腫嚴重,病情加重自動出院,21例術后恢復患者臨床癥狀均有改善,11例遵醫囑行術后放療,3例近全切除者均于術后4周內行放療,5例侵蝕顱骨者中3例術后4周內行放療,2例未做放療,放療患者均接受標準60Gy局部照射。10例未行放療者均常規MRI檢查回訪。所有存活患者均得到隨訪,隨訪時間6~60個月,平均28.6個月。隨訪患者均未發現復發情況。本組患者一般資料及回訪資料見表1。
3 討論
HPC首次報道于1954年,本病長期被認為是腦膜瘤的一個亞型,后來發現其來源并非在腦膜上皮,而是來源于腦膜間質血管的Zimmerman細胞,在病理上有特殊免疫組化表現,因而1993年WHO 神經腫瘤分類將HPC 分為非腦膜上皮腫瘤,2007年又將其歸類為腦膜間質腫瘤,分級Ⅱ~Ⅲ級[1]。顱內HPC發病率較低,只占全部顱內腫瘤的0.5%~1%[2]。其臨床特點與腦膜瘤較相似,術前和腦膜瘤鑒別有困難,但因其有顱內或顱外轉移傾向,故在治療上與腦膜瘤有明顯不同。而在脊髓的HPC 多數時間被誤診為脊膜瘤,術后病理才會被證實。
中樞神經系統的HPC 多數存在于顱內,本組患者中只有2例為椎管內,占9.1%,本組病例中顱內HPC 只有4例術前影像診斷考慮為HPC,其余均認為是腦膜瘤。椎管內HPC除1例術前已認為是顱內HPC 轉移所致外,另1例也考慮為脊膜瘤。術后病理最后證實均為HPC,說明術前依靠影像診斷HPC不太容易,且與腦膜瘤不易區別,與國內外報道相似[3]。但仔細分析,HPC 在CT 和MRI影像上也有其特點,CT 增強掃描時強化明顯,提示血供豐富,MRI檢查表現分葉狀或瘤周有蘑菇樣小結節,瘤內可見豐富血管流空,瘤周水腫幾率比腦膜瘤高[4]。這與本組病例影像表現一致。
中樞神經系統HPC可發生于任何年齡,但以30~50歲為多,男性稍多于女性,但本組病人男性占40.9%,少于女性,可能與樣本數少有關。因HPC有復發和轉移傾向,所以治療上以手術為主,術后需行放射治療。手術治療時應爭取全切除腫瘤,必要時要擴大切除范圍,資料顯示全切除與部分切除5a復發率有顯著差異[5]。本組全切除率86.4%,對侵犯顱骨的HPC行去除顱骨治療,包括去除骨瓣和受侵顱骨磨除處理。術后病理證實后均告知患者需術后放射治療,但10例因種種原因未行放療,放療患者在回訪期內均未見復發及轉移情況。術后放療對HPC 的冶療作用,因目前的文獻主要是回顧性分析結果[6-8],所以近期也有對放療作用質疑的情況出現[9-10]。一組臨床資料分析發現,行全切除的患者術后生存時間明顯長于全切除后輔助放療的患者,所以認為切除程度與患者生存期呈顯著正相關,而術后放療并不能使患者受益[11]。也有研究建議放療時機應為術后發現腫瘤復發時[7,10]。然而,這些都是單一機構的回顧性研究,同樣存在爭議。但至少在腫瘤切除程度與患者結局方面所有研究結果是一樣的,即腫瘤切除程度是最重要的預后影響因素[12]。Ghia等[13]通過單中心30aHPC 臨床資料分析認為全切除和術后放療都能提高腫瘤局部控制,且推薦放療劑量≥60Gy。
因此,本組未全切除患者均于術后行放射治療,而全切除患者也均告知放療的重要性,但有近一半患者未行放療,所有存活患者均進行了隨訪,到目前為止,放療和未放療患者均未發現有復發和轉移,這應與手術全切除及術后放療的原則有相關性。
中樞神經系統HPC發病率相對較低,但預后差,且術前確診較為困難,因此,術前根據影像資料若有此病考慮時應在術中爭取全切,甚至是擴大切除受侵腦膜和顱骨,術后均建議行放射治療,同時建議放療劑量≥60Gy,這一結果在本組病例及既往文獻中均有體現。當然,本組病例資料仍有限,結果未免偏頗,進一步的研究仍需繼續進行。
[1] Louis DN,Ohgaki H,Wiestlet OD,et al.The 2007 WHO classification of tumours of the central nervous system[J].Acta Neuropathol,2007,114(2):97-109.
[2] Suzuk S,Wanifuchi H,Shimizu T,et al.Hemangiopericytoma in the lateral ventricle[J].Neurol Med Chir(Tokyo),2009,49(11):520-523.
[3] Tashjian VS,Khanlou N,Vinters HV,et al.Hemangioperichtoma of the cerebellopontine angle:a case report and review of the literature[J].Surg Neurol,2009,72(3):290-295.
[4] 鄭紅偉,祁佩紅,陳燕萍,等.中樞神經系統血管外皮細胞瘤的CT_MRI表現與病理分析[J].中樞神經放射學,2012,31(9):1 224-1 228.
[5] Hirose Y,Sagoh M,Hayashi T,et al.Hemangiopericytoma arising at the site of a dural graft 13years after total removal of a benign meningioma-case report[J].Neurol Med Chir(Tokyo),1998,38(11):733-737.
[6] Kim JW,Kim DG,Chung HT,et al.Gamma Knife stereotactic radiosurgery for imtracranial hemangiopericytomas[J].J Neurooncol,2010,99(1):115-122.
[7] Olson C,Yen CP,Schlesinger D,et al.Radiosurgery for intracranial hemangiopericytomas:outcome after initial and repeat Gamma Knife surgery[J].J Neurosurg,2010,112(1):133-139.
[8] Schiariti M,Goetz P,El-Maghraby H,et al.hemangiopericytomas:long-time outcome revisited[J].J Neurosurg,2011,114(3):747-755.
[9] Rutkowski MJ,Jian BJ,Bloch O,et al.Intracranial hemangiopericytoma:clinical experience and treatment considerations in a modern series of 40adult patients[J].Cancer,2012,118(6):1 628-1 636.
[10] Rutkowski MJ,Bloch O,Jian BJ,et al.Management of recurrent intracranial hemangiopericytoma[J].J Clin Neurosc,2011,18(11):1 500-1 504.
[11] Rutkowski MJ,Sughrue ME,Kane AJ,et al.Predictors of mortality following treatment of intracranial hemangiopericytoma[J].J Neurosurg,2010,113(2):333-339.
[12] Bassiouni H,Asgari S,Hubschen U,et al.Intracranial hemangiopericytoma:treatment outcome in a consecutive series[J].Zentralbl Neurocbir,2007,68(3):111-118.
[13] Ghia AJ,Chang EL,Allen PK,et al.Intracranial hemangiopericytoma:patterns of failure and the role of radiation therapy[J].Neurosurgery,2013,73(4):624-630.

