胰十二指腸切除術后胰腸吻合不同重建方式對術后并發癥發生的分析
彭承東,龔義偉,李海濱,區軍杰
(梧州市人民醫院普外科,廣西梧州 543000)
胰十二指腸切除術技術難度大、持續時間長,是外科比較復雜的手術[1]。因而術后并發癥較多,其中胰漏是最多發的并發癥,胰漏發生率為9.2% ~26.7%[2]。患者年齡、術前狀態、手術胰腸吻合方式、病理類型等因素均會影響胰漏的發生,胰腸吻合方式是其中最關鍵的影響因素[3-4]。術中胰腸吻合方式選擇也是學術界一直爭論的焦點,目前還沒有關于哪種吻合方式明顯優于其他方式的定論。本研究回顧性分析2006年1月—2014年12月期間在我院行胰十二指腸切除術的82例患者臨床資料,比較不同胰腸吻合方式與術后并發癥發生情況及嚴重程度,為臨床醫生胰腸吻合方式的選擇提供參考。
1 資料與方法
1.1 一般資料 本次收集的82例接受胰十二指腸切除術的患者中,男54例、女28例,年齡31~75歲,平均年齡54歲。良性病變14例,其中慢性胰腺炎10例,胰腺良性腫瘤4例,其余均為惡性腫瘤,共68例(胰腺癌21例、壺腹周圍癌35例、十二指腸癌7例、遠端膽管癌5例),病灶性質及腫瘤類型經病理學檢查證實。根據胰腸吻合方式不同分為三組,分別為捆綁式吻合組(62例)、胰管空腸黏膜對黏膜吻合組(12例)和套入式吻合組(8例),因后兩組病例數較少,將兩組合成一組,以常規吻合組命名。經檢驗,兩組患者性別比、年齡、基礎疾病(糖尿病、高血壓病、心臟疾病等)、術前實驗室檢查、病理類型等一般臨床資料均無統計學差異,具有可比性。根據臨床病歷信息,記錄每例研究對象術后早期主要并發癥發生情況及嚴重程度,包括胰漏、腹腔內出血、腹腔感染、胃潴留、膽漏等發生例數及給予的處理措施。
1.2 手術方法 所有患者胰十二指腸切除術后均采用Child法行消化道重建,胰腸吻合方式:采用捆綁式吻合62例、套入式吻合8例和胰管空腸黏膜對黏膜吻合12例。所有患者均在腹腔內放置硅膠引流管引流。術后常規給予抗生素、抑酸劑和生長抑素治療,部分患者根據情況給予止血藥物和保肝藥物等。
1.3 術后并發癥評判標準[5-6]Clavien術后并發癥診斷和分級標準:根據患者的病歷信息,記錄每例患者的術后并發癥發生情況,并對其并發癥進行定級,發生多個或多次并發癥的患者以最嚴重的并發癥為準。
ISGPF標準:參照國際胰漏研究小組2005年的判斷標準,術后連續3 d及3 d以上腹腔引流液淀粉酶濃度高于正常血淀粉酶濃度的3倍,就可以判定為胰漏。胰漏的嚴重程度分為A、B、C三個等級:A級,胰漏未導致需要處置的臨床后果;B級,發生胰漏并引起需要處理的臨床后果;C級,胰漏引起嚴重的臨床癥狀。發生B級與C級胰漏時才計入術后并發癥。
1.4 統計學分析 病例資料的錄入采用Excel,資料分析運用SPSS19.0統計軟件包進行分析,其中定量資料采用t檢驗,計數資料以百分比表示,統計推斷采用卡方檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 術后主要并發癥發生情況分析 依據國際胰痿研究小組(CISGPF)標準,82例患者中,有15例術后出現了并發癥,總體并發癥發生率為18.29%,包括胰漏6例、胃潴留5例、吻合口出血3例、腹腔感染1例。不同胰腸吻合方式后患者術后各種并發癥發生情況見表1,從表1可以看出,胰漏是最多發的并發癥,占40.00%,捆綁式吻合組胰漏發生率為6.45%,常規吻合組為10.00%,兩組比較差異無統計學意義。
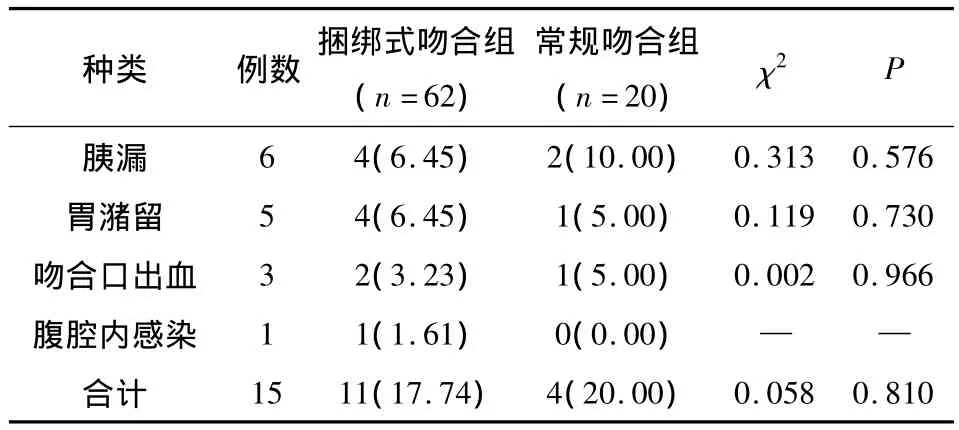
表1 兩組患者術后主要并發癥發生情況/n(%)
2.2 術后并發癥胰漏發生情況分析 兩組患者術后有19例發生了胰漏,捆綁式吻合組12例,常規吻合組7例,其中輕微的不需處理的A級胰漏13例,兩組患者術后胰漏發生無明顯不同,且在等級分配上也無顯著差異,見表2。
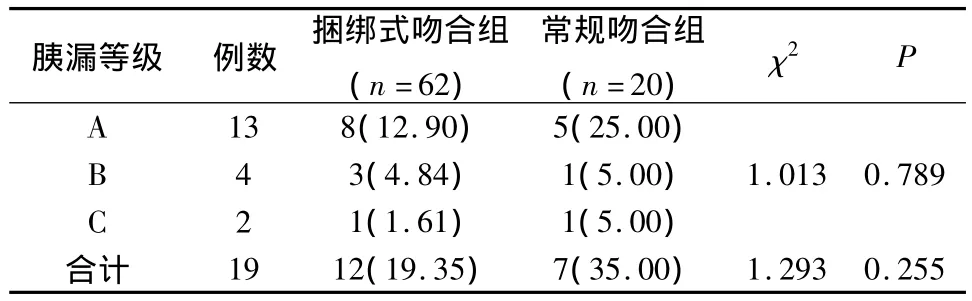
表2 兩組患者術后胰漏發生情況/n(%)
2.3 Clavien標準術后并發癥發生情況分析 根據Clavien標準,82例患者中35例術后發生了不同程度并發癥,并發癥總體發生率為42.68%。其中捆綁式吻合組患者術后并發癥發生率為46.77%(29/62),常規吻合組患者并發癥發生率為30.00%(6/20),兩組通過秩和檢驗比較,差異無統計學意義(Z=1.118,0.2 <P <0.4)。進一步比較各級并發癥發現,并發癥發生率最高的是Ⅱ級,其次是Ⅰ級,主要包括胰漏、感染、出血、胃潴留等,見表3。
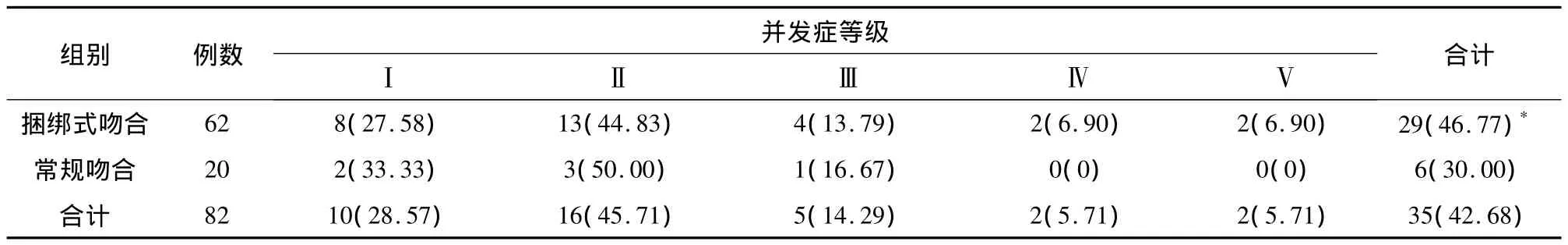
表3 兩組患者切除術后并發癥發生情況比較/n(%)
3 討論
胰十二指腸切除術是臨床治療胰腺癌和壺腹周圍病變的一種標準術式,該術主要包括探查、切除和消化道重建三個步驟,三個步驟中消化道的重建是關鍵[7],而胰腺和空腸的吻合又是消化道重建過程中的一個關鍵點,胰腺和空腸吻合的好不好直接影響患者的術后恢復。胰腸吻合技術一直是外科醫師關注和討論的話題。目前,比較常用的胰腸吻合方法有胰管空腸黏膜對黏膜吻合、胰腺空腸套入式吻合和胰腺空腸捆綁式吻合,其中前兩種吻合方法在國內已經應用有幾十年了,技術比較成熟,仍然是目前國內胰十二指腸切除術的主流胰腸吻合方式[8]。捆綁式胰腸吻合方式是近年學者提出的一種改良套入式吻合方法,因其術后胰漏發生風險較小,受到不少外科醫生的青睞[9]。本組研究對象大部分是采用新型的捆綁式胰腸吻合方式,其余采用常規的胰管空腸黏膜對黏膜吻合或套入式吻合。
有些研究證實捆綁式的胰腸吻合方式術后胰漏的發生確實少了[10],但也有研究報道捆綁式的胰腸吻合方式與常規的黏膜對黏膜吻合和套入式吻合方式術后并發胰漏的發生率無顯著差異,甚至還會增加出血的風險[11]。導致各研究報道的不同胰腸吻合方式術后并發癥發生率不盡相同的可能原因是術后并發癥的定義及嚴重程度的標準不統一,為此本研究采用兩種評價標準對術后并發癥的發生進行評定。因我院自2006年以來僅有12例采用胰管空腸黏膜對黏膜吻合術式和8例采用套入式吻合術式,樣本量過小,與捆綁式吻合組可比性較差,故將這兩組患者合并且以常規吻合組命名納入分析。本組研究結果表明:胰十二指腸切除術后發生率較高的并發癥是胰瘺,捆綁式胰腸吻合患者術后并發癥特別是胰漏發生率和嚴重程度與常規吻合患者均沒有顯著差異。可能是兩組方法在減少術后并發癥方面真的沒有差別,但也不能排除此次樣本量小,合并和沒有做分層分析對最終結果的影響。因此,要比較臨床中優先應用何種胰腸吻合方式,應設計大樣本量的隨機對照試驗進行循證驗證,且應根據胰腺質地、胰管內徑、患者術前狀態、醫師經驗等因素進行分層分析,排除混雜因素。
綜上所述,目前我們還不能認為捆綁式胰腸吻合方式在預防術后并發癥方面優于常規的胰管空腸黏膜對黏膜吻合和套入式吻合。每一種胰腸吻合方式都有其自身的特點,同一種胰腸吻合方式不太可能適用所有胰腺和壺腹周圍疾病,而且同一種胰腸吻合方式由于執行的醫師不同,其術后恢復情況也會有所不同,因此,外科醫師應根據患者具體情況和自己對手術方法的熟練掌握程度靈活選擇胰腸吻合方式,盡力降低胰十二指腸切除術后并發癥的發生率[12],而不應盲目地追求某一種通用化的胰腸吻合方式。
[1]向 穎,徐明清,嚴律南,等.胰十二指腸切除術中胰腸吻合方式與術后胰漏及吻合口出血的相關性研究[J].中國普外基礎與臨床雜志,2013,20(5):503-507.
[2]朱學鋒,陳益君.胰十二指腸切除術中胰腸吻合的歷史與研究現狀[J].肝膽外科雜志,2012,20(4):311-313.
[3]崔志剛,崔乃強.胰十二指腸切除術后早期并發癥危險因素分析[J].山東醫藥,2013,53(42):71-73.
[4]周新紅,黃 明,胡明道,等.胰十二指腸切除術后胰瘺發生的相關因素分析[J].中華消化外科雜志,2012,11(4):335-338.
[5]李 俊,田伯樂,劉續寶,等.兩種胰腸吻合方式對胰十二指腸切除術后并發癥的影響[J].中華消化外科雜志,2013,12(2):128-130.
[6]Bassi C,Dervenis C,Butturini G,et al.Postoperative pancreatic fistula:an international study group(ISGPF)definition[J].Surgery,2005,138(1):8-13.
[7]畢 濤,李 勇,王 靜,等.胰十二指腸切除術中兩種胰腸吻合方式療效比較[J].肝膽胰外科雜志,2013,25(6):441-443.
[8]陳一帆,劉 巍,花 榮,等.根據胰管直徑等因素選擇不同胰腸吻合方式對患者術后恢復的影響[J].肝膽胰外科雜志,2014,26(3):181-184.
[9]吳 剛,張建成,韓 斌,等.捆綁式胰胃吻合在胰十二指腸切除術中的應用[J].中華實用診斷與治療雜志,2011,25(1):28-29.
[10]朱旭陽,顧繼禮.胰十二指腸切除術術后并發癥的防治策略[J].實用臨床醫藥雜志,2013,17(17):158-160.
[11]吳國忠,姜 杰,龐紹春.胰十二指腸切除術后胰瘺的預防[J].肝膽胰外科雜志,2011,23(3):210.
[12]肖偉鍇,陳 東,李紹強,等.胰十二指腸切除術后發生并發癥的危險因素分析[J/CD].中華臨床醫師雜志(電子版),2013,24(7):11345-11348.

