慢性乙型病毒性肝炎患者抗病毒治療中細胞免疫功能的改變
趙曉春,郭熙清,劉書宏,安 選,梁塵格,王 輝
(重慶三峽中心醫院肝病中心,重慶 404000)
慢性乙型肝炎是全球性疾病,病發率一直居高不下。患者體內特異性CD4+T淋巴細胞的應答性降低,引起細胞免疫功能低下,使得免疫細胞不能對乙型肝炎病毒(HBV)病毒進行有效的清除,導致患者發生持續的肝損害,部分患者可能發生肝硬化甚至肝部癌變,嚴重威脅慢性乙型肝炎患者的健康安全[1-2]。臨床上常采用口服核苷(酸)類似物對慢性乙型肝炎患者進行抗病毒治療,雖然能夠取得較顯著的療效,但治療后是否會對患者的細胞免疫功能產生影響仍未十分明確,且使用核苷類似物對抗病毒治療產生的效應是否與機體細胞免疫功能存在相關性,仍有待探究。因此,本研究通過探究慢性乙型肝炎患者在抗病毒治療中細胞免疫功能的改變情況,旨在為慢性乙型肝炎的臨床相關診斷與治療提供更多參考依據,現報道如下。
1 資料與方法
1.1 一般資料 選取我院2010年3月至2011年3月期間收治的90例行核苷(酸)類似物抗病毒治療的乙肝e抗原(HBeAg)陽性慢性乙型肝炎患者作為本次研究的對象,且均符合2010年版的《慢性乙型肝炎防治指南》[3]。男性49例,女性41例,年齡19~72歲,平均年齡(31.21±11.42)歲。納入標準:(1)預計生存期>6個月;(2)入院前48周內未使用任何抗病毒藥物、胸腺肽等免疫調節劑進行治療。排除標準:合并結核病、其他類型肝炎、自身免疫性疾病及肝惡性腫瘤患者。
1.2 方法 所有患者均服用10 mg阿德福韋酯進行抗病毒治療,以治療48周為一療程,并采集治療前、治療12、48周后的檢測標本,檢測外周血T細胞亞群水平、HBeAg轉陰情況、病毒載量等。
1.2.1 T細胞亞群檢測方法 于流式試管中加入100 μL抗凝血CD4異硫氰酸熒光(fluorescein isothiocyanate,FITC)、CD8藻紅蛋白(phycoerythrin,PE)、CD3多甲藻黃素—葉綠素—蛋白質復合物等20 μL三標記單克隆熒光抗體,均由美國BD公司提供,經避光反應、紅細胞裂解、離心、棄上清后,加入1 mL磷酸鹽緩沖液,1 000×g離心5 min,棄上清后,再補入磷酸鹽緩沖液500 μL,充分混勻后,使用BD FACS Calibur流式細胞儀(美國BD公司)進行檢測,以SSC/CD3作為設門,分別記錄抑制/細胞毒性T淋巴細胞(CD3+CD4-CD8+)與輔助/誘導T淋巴細胞(CD3+CD4+CD8-)等的百分比,并計算輔助/抑制T淋巴細胞(CD4+/CD8+)的比值。
1.2.2 分組方法及HBV-DNA的檢測 根據治療前HBVDNA測定的載量,將病毒載量為105~106U·mL-1作為DNA低拷貝組,以病毒載量為≥107U·mL-1作為DNA高拷貝組。根據治療治療48周后的HBV-DNA及HBeAg轉陰情況,分為DNA轉陰組與DNA未轉陰組、HBeAg轉陰組與HBeAg未轉陰組。使用ABI 7300熒光定量PCR分析儀器(美國ABI公司)對治療前后患者的HBV-DNA進行測定,采用達安基因公司提供的檢測試劑盒,并按照試劑盒操作說明書進行測定。
1.3 統計學分析 采用SPSS17.0進行統計分析。計量資料用(±s)表示,兩組間的比較為成組t檢驗,多時點間的比較采用重復測量的方差分析,均以P<0.05表示具有統計學意義。
2 結果
2.1 治療前不同HBV-DNA載量患者的T細胞亞群對比抗病毒治療前DNA低拷貝組患者共34例(37.78%),DNA高拷貝組患者56例(62.22%),低拷貝組患者的CD4+百分率、CD8+百分率、CD4+/CD8+比值分別與DNA高拷貝組相比,差異均有統計學意義(P<0.05),見表1。
2.2 抗病毒治療中T細胞亞群的改變 抗病毒治療中T細胞亞群的改變均為多時點重復觀測資料,統計分析如下。
整體分析(單因素重復測量方差分析)知:經球型性檢驗并以HF系數調整檢驗的自由度后,整體分析無顯著性意義(P>0.05);精細比較(時點間兩兩比較,配對t檢驗)知:各時點兩兩比較,均有統計學意義(P<0.05);結合數據來看:隨著抗病毒治療的進行,患者T細胞亞群失衡情況得到逐步的改善,治療前、治療12、48周后的 CD4+百分率、CD4+/CD8+比值對比,差異均有統計學意義(P<0.05),治療48周后的CD4+百分率、CD4+/CD8+比值明顯高于治療前,差異有統計學意義(P<0.05),見表2。
表1 治療前不同HBV-DNA載量患者的T細胞亞群對比(±s)
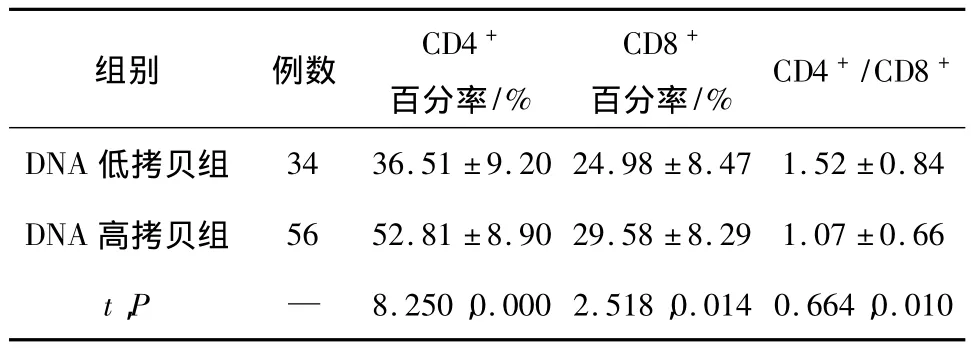
表1 治療前不同HBV-DNA載量患者的T細胞亞群對比(±s)
組別 例數 CD4+百分率/%CD8+百分率/% CD4+/CD8+DNA低拷貝組34 36.51 ±9.20 24.98 ±8.47 1.52 ±0.84 DNA 高拷貝組 56 52.81 ±8.90 29.58 ±8.29 1.07 ±0.66 t,P — 8.250,0.000 2.518,0.014 0.664,0.010
表2 抗病毒治療中T細胞亞群的改變對比(±s)
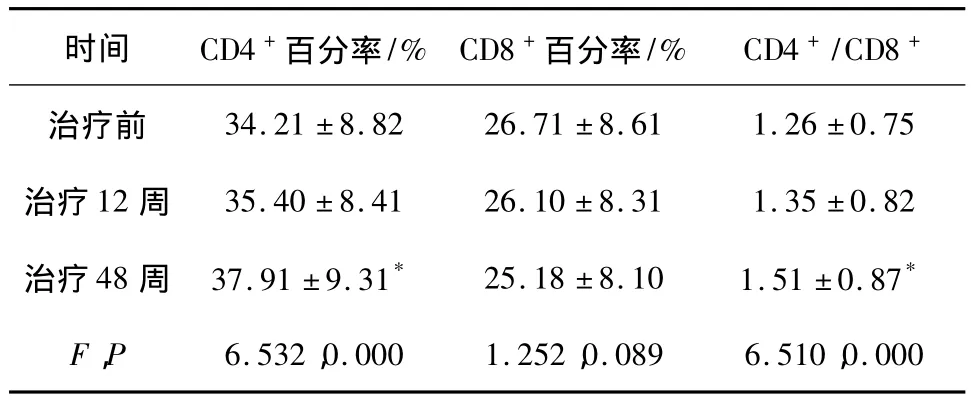
表2 抗病毒治療中T細胞亞群的改變對比(±s)
注:與治療前 CD4+百分率、CD4+/CD8+比值相比:*t1=3.323,*P1=0.001;*t2=2.817,*P2=0.005。
時間 CD4+百分率/% CD8+百分率/% CD4+/CD8+治療前34.21 ±8.82 26.71 ±8.61 1.26 ±0.75治療12 周 35.40 ±8.41 26.10 ±8.31 1.35 ±0.82治療48 周 37.91 ±9.31* 25.18 ±8.10 1.51 ±0.87*F,P 6.532,0.000 1.252,0.089 6.510,0.000
2.3 治療48周后HBV-DNA、HBeAg轉陰與未轉陰患者的T細胞亞群對比 治療48周后HBV-DNA轉陰患者共60例,其CD4+/CD8+比值顯著高于HBV-DNA未轉陰患者;HBeAg轉陰患者共35例,其CD4+/CD8+比值顯著高于HBeAg未轉陰患者,差異均有統計學意義(P<0.05);HBeAg轉陰與未轉陰患者的CD8+百分率相比,差異無統計學意義(P>0.05),HBV-DNA轉陰與未轉陰患者的CD8+百分率相比,差異無統計學意義(P>0.05),見表3。
表3 治療48周后HBV-DNA、HBeAg轉陰與未轉陰患者的T細胞亞群對比(±s)

表3 治療48周后HBV-DNA、HBeAg轉陰與未轉陰患者的T細胞亞群對比(±s)
組別 例數 CD4+百分率/% CD8+百分率/% CD4+/CD8+HBV-DNA 轉陰60 42.01 ±8.02 24.31 ±8.59 1.71 ±0.65未轉陰 30 37.81 ±8.39 25.88 ±8.31 1.39 ±0.66 t,P — 2.271,0.027 0.835,0.407 2.111,0.039 HBeAg 轉陰 35 42.61 ±8.51 24.10 ±8.31 1.73 ±0.60未轉陰 55 38.29 ±9.10 25.49 ±8.87 1.45 ±0.65 t,P — 2.285,0.025 0.753,0.454 2.089,0.040
3 討論
已經有研究[4]表明,細胞免疫功能紊亂是慢性乙肝患者病理損傷的主要機制之一。人體的T淋巴細胞主要由CD4+T細胞、CD8+T細胞組成,對于健康機體的外周血T淋巴細胞亞群會保持平衡,但對于HBV病毒感染患者,其外周血CD4+T細胞、CD8+T細胞等的數量及占比均會發生改變,T淋巴細胞開始重新分布,進而引起機體出現免疫應答反應,對肝細胞產生損傷性作用,最終影響了該類患者病情的發展與疾病的轉歸。本研究結果發現,治療前DNA低拷貝組CD4+百分率、CD8+百分率、CD4+/CD8+比值與DNA高拷貝組相比,差異均有統計學意義(P<0.05)。在吳剛等[5]的研究中,亦觀察到類似結果。有研究[6]證實,當機體受到HBV病毒感染后,淋巴細胞亞群的平衡狀況受到嚴重影響,慢性乙肝患者CD4+細胞構成比下降,CD8+細胞的百分率上升,CD4+/CD8+比值降低,這對徹底清除HBV病毒造成較大的阻礙,容易引起患者出現肝炎反復性發作,此外,對于HBV病毒高水平載量的患者,其細胞免疫功能的發揮被抑制,最終在體內形成一種惡性循環。特異性與非特異性是機體清除HBV病毒的兩種細胞免疫機制,而肝炎慢性化主要是由于細胞免疫功能異常、HBV病毒在肝臟內不斷發生復制[7],故分析細胞免疫功能的改變情況是探究治療方向的基礎。
臨床上治療慢性乙型肝炎患者往往采用核苷(酸)類似物進行抗病毒治療,但治療過程中能否抑制上述惡性循環的持續,進而恢復患者的細胞免疫功能?該問題已經逐漸成為臨床研究的重點,對制定正確的抗病毒治療方案具有重要意義。本研究在對慢性乙肝患者行抗病毒治療時采用了核苷(酸)類藥物進行抗病毒治療,主要包括阿德福韋酯、恩替卡韋等藥物,具備耐藥性低、藥價低廉等優點,已經被證實可顯著改善患者淋巴細胞亞群失衡狀態[8]。本研究對該藥物治療過程中的T淋巴細胞亞群相關指標進行觀察,觀察結果發現,隨著治療的進行,患者T細胞亞群失衡情況得到逐步的改善,治療前、治療12、48周后的CD4+百分率、CD4+/CD8+比值對比,差異均有統計學意義(P<0.05),且治療96周后的CD4+百分率、CD4+/CD8+比值明顯高于治療前,差異有統計學意義(P<0.05),這與黃少軍等[9]的報道結果基本一致。此外,本研究結果顯示,治療48周后HBV-DNA轉陰患者的CD4+/CD8+比值顯著高于 HBVDNA未轉陰患者,HBeAg轉陰患者的CD4+/CD8+比值顯著高于HBeAg未轉陰患者,差異均有統計學意義(P<0.05),這與相關文獻[10]報道結果相符,提示該類患者在進行抗病毒治療過程中細胞免疫水平與療效可能存在密切的相關性。本研究經過48周的治療,患者的細胞免疫功能基本得到恢復,尤其是對于治療產生應答的患者,其HBV病毒得到較大程度的抑制,進而打破了細胞免疫功能被抑制的惡性循環。但在本研究中發現,HBeAg轉陰與未轉陰患者及HBV-DNA轉陰與未轉陰患者的CD8+百分率分別相比,差異均無統計學意義(P>0.05),這可能與受到觀察時間長度限制有關,本研究對患者的隨訪檢測持續時間僅為抗病毒治療48周后,而慢性乙型肝炎患者治療更長時間后的CD4+百分率、CD8+百分率、CD4+/CD8+比值等是否會發生更明顯的變化,是本研究下一步觀察的方向,同時這也在另一方面提示,隨著慢性乙型肝炎患者抗病毒治療的不斷進行,該類患者的外周血T細胞亞群失衡狀況可能會得到更明顯的恢復。
綜上所述,對抗病毒治療有應答的慢性乙型肝炎患者,其細胞免疫功能恢復明顯,隨著抗病毒治療的進行,T細胞亞群失衡得到顯著的改善。
[1]殷先堯,孟 佳,方 芳,等.慢性乙肝患者HBV DNA載量與YMDD自然變異之間的相關性[J].安徽醫藥,2014,18(7):1296-1298.
[2]Hwang JP,Vierling JM,Zelenetz AD,et al.Hepatitis B virus management to prevent reactivation after chemotherapy:A review[J].Supportive Care in Cancer,2012,20(11):2999 -3008.
[3]中華醫學會肝病學分會,中華醫學會感染病學分會.慢性乙型肝炎防治指南(2010年版)[J].中華臨床感染病雜志,2011,4(1):1-13.
[4]謝服役,孫 琦,陳 巍.乙肝病毒大蛋白在乙肝患者診療中的臨床意義[J].中華實驗和臨床病毒學雜志,2013,27(4):280-282.
[5]吳 剛,盛云建,陳 文.阿德福韋酯對慢性乙肝患者Th1/Th2類細胞因子、肝功能及HBV DNA復制的影響[J].中國老年學雜志,2013,33(21):5320 -5321.
[6]畢少麗,張光文.替比夫定對慢性乙型肝炎患者TCR CDR3譜型的影響[J/CD].中華臨床醫師雜志(電子版),2013,7(14):6401-6404.
[7]楊 帆,潘修成,陳 明,等.慢性乙型肝炎患者MoDCs表面PD-L1分子的表達及其對T淋巴細胞功能的影響[J/CD].中華實驗和臨床感染病雜志(電子版),2012,6(4):272-277.
[8]石文波,盛慧萍,楊 巖,等.阿德福韋酯對慢性乙型肝炎患者血清IFN-γ、IL-10、乙型肝炎病毒DNA水平及肝組織病理的影響[J].西安交通大學學報(醫學版),2014,35(1):77 -80.
[9]黃少軍,汪晶晶,朱宇芳,等.阿德福韋酯治療 HBeAg陽性慢性乙型肝炎過程中患者外周血T細胞亞群的動態變化[J].廣東醫學,2013,34(11):1765 -1767.
[10]劉江凱,趙文霞,王 嘯,等.慢肝康丸對肝郁脾虛型慢性乙型肝炎患者細胞免疫功能的影響[J].中國實驗方劑學雜志,2013,19(20):293 -296.

