上消化道疾病無痛胃鏡及HP檢測優化探討
上消化道疾病無痛胃鏡及HP檢測優化探討
陳琛李正剛何瑛劉容馮剛馮軼饒正偉
(貴州省遵義縣人民醫院消化內科貴州遵義563100)
項目:本課題獲得遵義縣教育和科學技術局項目:遵縣科計2013(1)號
摘要目的:對上消化道疾病患者進行無痛胃鏡檢查及HP檢測不同順序進行探討,對檢查步驟進行優化。方法:對我院2014年05月-2014年08月在胃鏡室進行無痛胃鏡檢查及HP檢測的60例患者進行不同順序進行:觀察組(30例)[HP檢測-靜脈麻醉-無痛胃鏡檢查];對照組(30例)[靜脈麻醉→無痛胃鏡檢查→HP檢測],并分別觀察兩組總耗費時間、HP陽性率及不良反應。結果:第一組每例平均耗費總時間57.1分,HP陽性率83.33%(25/30)發生不良反應5例。第二組每例平均耗費總時間58.8分,HP陽性率60.00%(18/30),發生不良反應11例,兩組在平均耗費總時間比較無差異性(P>0.05),但在HP陽性率、不良反應方面比較有差異性(p<0.05)。結論:上消化道疾病患者進行無痛胃鏡檢查及HP檢測時,合理利用現有的醫療資源,按HP檢測→靜脈麻醉→無痛胃鏡檢查順序進行,則HP檢測假陰性率、不良反應發生低。
關鍵詞上消化道疾病;無痛胃鏡及HP;檢查優化
【中圖分類號】R446.5
靜脈麻醉下進行胃鏡檢查因其無痛苦,依從性好,在消化道疾病的診斷中得到了廣泛應用;然而現階段并沒有較多關于HP檢測與胃鏡檢查順序選擇的報道[1]。筆者對靜脈麻醉下HP檢測與胃鏡檢查順序選擇的優點進行了探討,以期為臨床診斷和治療提供參考依據,利用現有的醫療資源,將患者在檢查中的風險降到最低,現將結果總結報道如下。
1.資料與方法
1.1 一般資料
選取2014年05月01日-08月30日之間需要接受無痛胃鏡檢查與HP檢測的60例門診或住院患者為研究對象,其中男32例,女28例;病程長達15年,最短3月,平均3.5年;年齡最大者84歲,最小17歲,平均54歲;患者就診時癥狀:3例患者因貧血原因就診,5例因吞咽困難就診,6例因便血、嘔血就診,16例因黑便就診,24例因上腹部疼痛就診,6例因上腹不適,噯氣,反酸就診。將60例患者隨機分為2組,每組30例,體重指數、病程、性別及年齡等一般資料在兩組間的差異均無統計學意義,可以進行對比。本次研究排除嚴重心臟疾病患者(包括心力衰竭且心功能>Ⅲ級者,竇房結綜合征Ⅱ度房室傳導阻滯等)與合并支氣管哮喘急性發作期等呼吸系統疾病者。
1.2 檢查方法
①術前準備:患者家屬或患者本人自愿簽署麻醉知情同意書與無痛胃鏡檢查知情同意書,并根據設計安排進行無痛胃鏡檢查與HP檢測。
②藥品與器械:廣東嘉博制藥有限公司提供的丙泊芬注射液(20ml:200mg)、宜昌人福藥業有限責任公司提供的枸櫞酸芬太尼注射劑(20ml:0.1mg)、急救藥品、氧氣與面罩、氣管插管設備、中心負壓吸引裝置、呼吸囊、麻醉機、多功能監護儀、Olympus GIF-V70或Olympus GIF-Q260電子胃鏡。
③步驟及方法:伖鄄熳椴扇。篐P檢測-靜脈麻醉-無痛胃鏡檢查順序;首先對患者進行HP檢測,患者先服用1枚14C尿素膠囊(上海欣科醫藥有限公司)15min后,然后吹幽門螺旋桿菌檢測呼氣卡約5min(由安徽養和醫療器械設備有限公司生產),最后交呼氣卡給護理人員進行機器檢測,打印檢測結果報告;接著護理人員給予患者常規建立靜脈通道,囑患者取左側臥位,張口將"口咬"咬住后,接著以1-2 L/min的流量進行鼻導管吸氧。對患者的SPO2、血壓與心率的波動情況進行觀察和記錄,然后麻醉醫師將1ug/kg芬太尼進行靜脈推注,之后靜脈推注丙泊酚(劑量為1-2mg/kg)。保持患者的自主呼吸與靜脈通道,等待其呼吸平穩,睫毛反射消失,確定入睡后,實施無痛胃鏡檢查。如果操作過程中發現患者的SPO2< 90%或發生呼吸抑制,需要馬上停止麻醉用藥與當前的操作,將患者的下頜托起,使呼吸保持通暢,如果有必要可氣管插管或面罩加壓吸氧,等待其恢復平穩呼吸,且SPO2恢復正常后可以繼續實施檢查。如果患者降低的血壓值在基礎值的30%以上,應靜脈推注1-5mg麻黃堿;若患者心率低于或等于60次/min,應靜脈推注0.5mg阿托品,通常在退鏡時不再增加麻醉藥劑量。對患者心電圖、SPO2、血壓、呼吸和心率的變化情況進行密切監測,記錄麻醉時間(從向患者靜推芬太尼開始,直到患者被呼叫時能睜眼,而且準確回答問題為止)。
1.3 觀察指標
分別記錄兩組平均所用時間(從工作人員接待患者到患者檢查結束清醒后能步行離開檢查室時間)和不良反應情況( 嘔吐、呃逆、嗆咳、精神興奮、注射部位疼痛及配合程度)。
1.4 統計學方法
本次研究中采用的統計學軟件為SPSS18.0,采用t檢驗計數資料的組間比較,采用X2檢驗計量資料的組間比較,若p<0.05,表示差異具有統計學意義。
2.結果
檢查情況見表1。
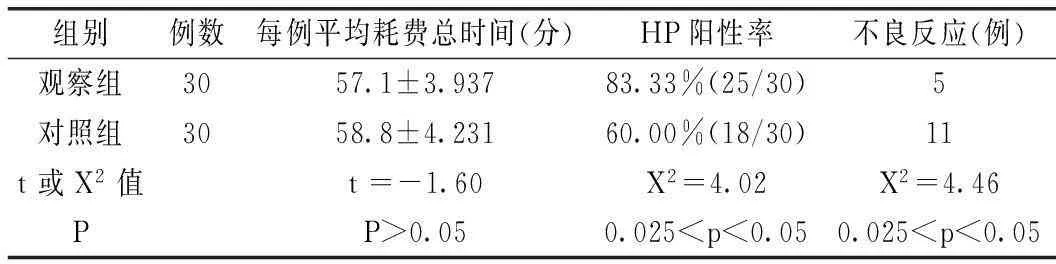
表1 兩組患者的檢查情況對比
從以上結果可見兩組每例平均耗費總時間比較無差異性(P>0.05),但在HP陽性率、不良反應方面比較有差異性(p<0.05)。
3.討論
目前無痛胃鏡檢查是治療胃腸道疾病的一種常用方法,在胃鏡檢查前實施靜脈麻醉,能夠使患者的恐懼心理消除,對疼痛、嘔吐、惡心等反應有抑制作用,而且可改善鎮痛效果,不會給患者帶來痛苦,具有較高的檢查成功率,有利于詳細檢查,避免誤診或漏診,所以受到了廣大上消化道疾病患者與臨床醫師的青睞。與此同時,需要注意的是,實施幽門螺旋桿菌(HP)檢測與無痛胃鏡檢查的時間安排與順序選擇非常重要。在胃內定植的HP呈灶性分布,當選擇不同的診斷方法時,其對HP的敏感性也各不相同,但是目前在不同檢查順序對結果的影響方面卻鮮有報道。
因為HP是急性與慢性胃炎,消化道潰瘍的重要致病因素,并與胃癌的發生發展有密切關系。我國普通人群中幽門螺桿菌的感染率達50%-60%,部分地區的感染率更高。由于幽門螺桿菌能產生較強的尿素酶,尿素酶可分解尿素產生氨和CO2,沒有被分解的尿素吸收后以原型從尿中排出,分解得到的CO2則會進入血液,經過肺部后向體外排出。若胃中存在HP,在服用適量14C-尿素后,HP產生的尿素酶會將示蹤尿素分解,示蹤碳經肺以14CO2的形式呼出。將呼出的氣體收集好,并檢測14CO2含量,從而判斷胃中是否感染HP。
在我們觀察結果中,觀察組采取:HP檢測-靜脈麻醉-無痛胃鏡檢查順序,對照組采取靜脈麻醉→無痛胃鏡檢查→HP檢測順序進行,兩組每例平均耗費總時間比較無差異性(P>0.05),而觀察組HP陽性率83.33%(25/30)發生不良反應5例,對照組HP陽性率60.00%(18/30),發生不良反應11例,兩組在HP陽性率、不良反應方面比較有差異性(p<0.05)。這可能與患者在靜脈麻醉復蘇后部分患者因麻醉宿醉效應在溝通交流、配合協作及理解等方面能力下降有關:如醫護人員囑患者先服用1枚14C尿素膠囊15min后,然后吹幽門螺旋桿菌檢測呼氣卡約5min,在此期間患者可能因為麻醉效應出現吹起斷斷續續或時間未到而進行HP檢測,故出現14C-尿素呼氣試驗敏感性下降而出現假陰性。
綜上,在上消化道疾病患者進行無痛胃鏡檢查及HP檢測時,合理利用現有的醫療資源,按HP檢測→靜脈麻醉→無痛胃鏡檢查順序進行,則HP檢測假陰性率、不良反應發生低,有利于患者安全及指導臨床治療。
參考文獻
[1]劉文忠,李曉波.幽門螺桿菌常用診斷方法的評價[J].中華消化雜志,2012,22(11):691-693.

