C反應蛋白指導胎膜早破患者合理預防性應用抗生素的可行性研究
劉巧玲,凌玲
(南京醫科大學附屬江寧醫院婦產科,江蘇 南京 211100)
?
C反應蛋白指導胎膜早破患者合理預防性應用抗生素的可行性研究
劉巧玲,凌玲
(南京醫科大學附屬江寧醫院婦產科,江蘇 南京 211100)
目的:探討C反應蛋白(C-reactive protein,CRP)指導胎膜早破患者合理預防性應用抗生素的可行性。方法:選取138例入院時未臨產且距破膜時間<12 h的胎膜早破患者,檢測血清中CRP水平,CRP>8 mg/L的患者,隨機分為A組(n=34)、B組(n=36),CRP<8 mg/L的患者,隨機分為C組(n=42)、D組(n=26)。A、C組預防性使用抗生素,B、D組不予預防性抗生素治療,各組均在破膜24 h內分娩。觀察4組孕婦胎盤組織學絨毛膜羊膜炎發生率,入院時、分娩后血CRP、降鈣素原(PCT)水平、白細胞計數(WBC)數量、血白介素(IL)-6、IL-8水平變化。結果:B組胎盤組織學絨毛膜羊膜炎發生率為94.44%(34/36),高于D組的26.92%(7/26)及A組的41.18%(14/34),差異有統計學意義(P<0.01);C組胎盤組織學絨毛膜羊膜炎發生率與D組比較無統計學差異(P>0.05)。4組分娩后血CRP、PCT水平及WBC數量均高于入院時,差異有統計學意義(P<0.05)。B組分娩后血CRP、PCT水平及WBC數量高于A組、C組、D組,差異有統計學意義(P<0.01)。A、C組分娩后血清IL-6、IL-8水平均較入院時降低,差異有統計學意義(P<0.01),B組較入院時增高,差異有統計學意義(P<0.01)。結論:CRP水平升高與絨毛膜羊膜炎的發生明顯相關,CRP正常者是否抗生素治療對胎盤組織學絨毛膜羊膜炎發生率、產后血CRP、PCT、WBC水平變化無明顯影響,對于CRP升高者經抗生素抗感染治療后能有效降低胎盤組織學絨毛膜羊膜炎發生率,并在一定程度上抑制分娩后血CRP、PCT、WBC水平升高及抗炎性細胞因子IL-6、IL-8水平的升高。
C反應蛋白;降鈣素原;白細胞介素-6;白細胞介素-8;胎膜早破;抗生素;感染
胎膜早破是指臨產前發生的胎膜破裂,若發生于妊娠37周后為足月胎膜早破,臨床癥狀多為不伴有疼痛的陰道流液[1]。胎膜早破的主要發生原因為細菌、支原體感染,感染造成的胎膜早破又增加了孕婦宮內感染的機率[2]。因此,胎膜早破發生后,抗感染治療可以很大程度地減少對母嬰的危害,探索某種理想的指標來指導抗生素的應用顯得尤為重要。C反應蛋白(C-reactive protein,CRP)是無特異性的人類急性時相反應蛋白,降鈣素原(PCT)是新興的細菌感染特異性標志物。研究[3-4]證實,CRP和PCT在感染性疾病的早期診斷中發揮重要作用,是產科常用于確診胎膜早破感染病因學的重要指標。白介素(IL)-6、IL-8是啟動、調控免疫細胞之間的重要介質,在抗感染、免疫等方面發揮重要作用。本研究旨在研究胎膜早破患者破膜12 h內根據CRP值決定預防性應用抗生素的可行性,現報告如下。
1 資料與方法
1.1 一般資料
選取2013年1月至2014年12月入院時未臨產,且距破膜時間<12 h的足月胎膜早破患者138例為研究對象,年齡22~40歲,平均(28.5±3.0)歲;初產婦91例,經產婦47例。入組標準:①主訴陰道流液,pH試紙堿性變色,胰島素樣生長因子結合蛋白實驗陽性;②對可疑病例消毒后放窺陰器檢查,見后穹窿有液體或手觸見宮頸口有液體流出,且取陰道液涂片鏡檢見羊齒狀結晶,確診為羊水;③入院距破膜時間<12 h,入院采血時未臨產;④患者均知情同意,且經醫院倫理委員會批準。排除標準:①存在臨床感染征象,即存在母體心動過速、胎兒心動過速、母體發熱、子宮激惹、羊水惡臭、母體白細胞達15×109/L、中性粒細胞達90%、其中任意一項絨毛膜羊膜炎臨床表現;②患有肝病、自身免疫性疾病、風濕性疾病和其他感染性疾病以及入院前1周服用抗生素者;③分娩距破膜時間達24 h。孕婦入院后即抽取肘靜脈血3 mL,置于干燥不含抗凝劑的試管內,離心后采集血清,用酶聯免疫吸附測定法(ELISA)檢測血清中CRP水平。CRP>8 mg/L的患者,采用隨機數字表法分為A、B組,CRP<8 mg/L的患者,隨機分為C、D組,在入院后、治療觀察分娩過程中出現了排除標準中的任一項則排除出組,最終入組共138例:A組34例,B組36例,C組42例,D組26例。4組一般資料比較無統計學差異,具有可比性(P>0.05)。見表1。

表1 各組一般資料比較±s)
1.2 方法
1.2.1 治療方法 A、C組破膜后預防性應用抗生素,頭孢唑啉鈉2.0 g+氯化鈉注射液250 mL靜滴。B、D組不應用抗生素。各組患者均在破膜24 h內分娩。
1.2.2 檢測方法 分娩時(陰道分娩或剖宮產)取靠近宮頸口的胎盤胎膜組織約3 cm×3 cm×3 cm大小,用10%甲醛固定,送病理學檢查,根據組織學絨毛膜羊膜炎診斷標準[5]診斷組織學絨毛膜羊膜炎。所有孕婦分別于入院時、分娩后2 h采集靜脈血6 mL(3 mL×2管),ELISA法測定血清CRP水平,試劑盒購自北京利德曼生化股份有限公司。ELISA法測定血清IL-6、IL-8水平,試劑盒由深圳達科為生物技術有限公司提供。靜脈全血通過血細胞分析儀(日本希森美康醫用電子有限公司生產,Sysmex XE-2100D)進行血常規白細胞計數(WBC)檢測。
1.3 觀察指標
觀察4組孕婦組織學絨毛膜羊膜炎發生率,入院時、分娩后血CRP、PCT水平、WBC數量、血IL-6、IL-8水平變化。
1.4 統計學分析
2 結果
2.1 4組組織學絨毛膜羊膜炎發生情況
B組胎盤組織學絨毛膜羊膜炎發生率為94.44%(34/36),高于D組的26.92%(7/26),差異有統計學意義(P<0.01)。A組胎盤組織學絨毛膜羊膜炎發生率為41.18%(14/34),明顯低于B組94.44%(34/36),差異有統計學意義(P<0.01);C組胎盤組織學絨毛膜羊膜炎發生率與D組比較無統計學差異(P>0.05)。見表2。
2.2 4組入院時、分娩后血CRP、PCT水平及WBC數量比較
4組入院時PCT、WBC數量差異均無統計學意義(P>0.05)。各組分娩后血CRP、PCT水平及WBC數量均高于入院時,差異有統計學意義(P<0.05)。B組分娩后血CRP、PCT水平及WBC數量高于A組、C組、D組,差異有統計學意義(P<0.01)。見表3。

表2 4組胎盤組織學絨毛膜羊膜炎發生率
*P<0.01,與B組比較。
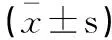
表3 4組入院時、分娩后血CRP、PCT水平及WBC數量比較
*P<0.05,與入院時比較; #P<0.01,與B組比較。
2.3 4組入院時、分娩后血IL-6、IL-8變化情況
4組入院時血清IL-6、IL-8水平差異無統計學意義(P>0.05)。分娩后,A、C組血清IL-6、IL-8水平均較入院時降低,B組增高,差異有統計學意義(P<0.01),D組無顯著變化(P>0.05)。見表4。
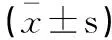
表4 4組入院時、分娩后血IL-6、IL-8水平比較
*P<0.01,與入院時比較。
3 討論
胎膜早破的原因尚不明確,但已公認感染(微生物感染為首要因素[6])在胎膜早破的發生過程中發揮了重要作用。發生胎膜早破的孕婦,一般建議破膜時間>12 h可予預防性使用抗生素,但無具體的時間要求,亦無具體參考指標指導預防性使用抗生素。國內外亦缺少關于胎膜早破抗生素預防性應用的相關研究。但是,適時對亞臨床感染的胎膜早破孕婦使用抗生素,能夠有效降低宮內感染的發生率,對新生兒感染的有效預防有重要作用。更合理地預防性應用抗生素能夠進一步減少醫療資源浪費和改善新生預后,為社會帶來經濟和社會效益。
一般情況下,在胎膜早破前數周,甚至數月時就可發生宮內感染,感染晚期才會出現羊膜腔感染征象。CRP為急性時相反應蛋白,CRP作為能夠反映炎癥狀態的重要指標對宮內感染也有監測作用[7-9]。在胎膜早破并發新生兒感染方面,CRP有一定的特異性和敏感性。在絨毛膜羊膜炎的發生病例中,母體發熱前21~34 h時,就存在血清CRP水平升高的現象,這說明CRP對絨毛膜羊膜炎的預測價值較高[10]。臨產前72 h血清中CRP水平可作為早期識別組織學絨毛膜羊膜炎而無羊膜腔感染的重要標志物。孕婦臨產前72 h血清中CRP水平是新生兒臍帶炎及早發型新生兒敗血癥的一個獨立的預測,CRP水平<8 mg/L具有良好的陰性預測,能排除新生兒臍帶炎及早發型新生兒敗血癥[11],血CRP>8mg/L提示羊膜腔感染[12]。關于胎膜早破產婦血清CRP水平變化及意義的研究[13]亦提示:CRP水平與胎盤絨毛膜羊膜炎發生率呈正相關,胎膜早破產婦血清CRP高于正常,檢測孕婦血CRP水平有助于早期診斷胎膜早破并發亞臨床絨毛膜羊膜炎。
本研究中孕婦均為胎膜破裂12 h內入院,且于破膜24 h內完成分娩,在不予抗生素干預的情況下,血清CRP>8 mg/L的孕婦,組織學絨毛膜羊膜炎發生率明顯高于血清CRP<8 mg/L的孕婦,可見CRP水平升高與組織學絨毛膜羊膜炎的發生明顯相關。血清CRP>8 mg/L的孕婦,抗生素預防性治療后組織學絨毛膜羊膜炎的發生明顯下降,可見對于CRP增高者抗生素抗感染治療能有效降低胎盤組織學絨毛膜羊膜炎發生率。CRP<8 mg/L患者,不預防性使用抗生素,亞臨床絨毛膜羊膜炎的發生未明顯增多;提示對于預計能夠在破膜24 h內分娩的CRP<8 mg/L患者預防性應用抗生素無明顯必要性。
本研究還發現孕婦產后血CRP、PCT水平及WBC計數較入院時明顯升高,分析可能是由于產婦剛經歷過產程或手術,可能導致應激性的血CRP、PCT、WBC水平升高。但CRP增高未抗生素治療者產后血CRP、PCT、WBC水平升高較抗生素治療者增高明顯,考慮其在應激同時存在感染性升高,對于CRP增高患者預防性使用抗生素,可在一定程度上抑制分娩后血CRP、PCT、WBC水平升高。而對于CRP正常產婦預防性使用抗生素與未抗生素治療者產后CRP、PCT、WBC水平增高無明顯差異,可見對于CRP正常患者可考慮暫不予預防性使用抗生素。
IL-6、IL-8等均參與了機體的炎癥反應過程。研究[14]證實,血清IL-6和IL-8水平的升高與細菌感染的嚴重程度密切相關。本研究結果表明,發生胎膜早破的孕婦經抗生素治療后,血清IL-6和IL-8水平明顯降低,如不予抗生素治療,入院時CRP增高患者血清IL-6和IL-8水平增高明顯,CRP正常患者無顯著變化,提示對于入院時CRP增高患者抗生素應用的必要性,而對于CRP正常的胎膜早破患者無明顯必要性。
本研究旨在探討胎膜早破患者胎膜破裂12 h內,且于破膜24 h內完成分娩,CRP<8 mg/L患者應用抗生素的必要性,為臨床胎膜早破合理應用抗生素提供參考和依據,在保障母嬰預后的同時減少醫療浪費。感染是胎膜早破的主要原因及并發癥,及時治療感染能夠有效減少產婦及圍生兒并發癥的發生[15]。CRP水平升高與絨毛膜羊膜炎的發生明顯相關,經抗生素抗感染治療后能有效降低組織學絨毛膜羊膜炎發生率,并在一定程度上抑制分娩后血CRP、PCT、WBC水平升高及抗炎性細胞因子IL-6、IL-8水平的升高,但對于預計能夠在破膜24 h內分娩的CRP<8mg/L患者預防性應用抗生素無明顯必要性。
[1] 高亮,程慧清,徐發林.早期足月兒圍產期高危因素及并發癥臨床特征的研究[J].中華圍產醫學雜志,2016,19(3):212-218.
[2] McQuivey RW,Block JE.ROM Plus?:accurate point-of-care detection of ruptured fetal membranes[J].Med Devices (Auckl),2016,9(9):69-74.
[3] 中華醫學會婦產科學分會產科學組.胎膜早破的診斷與處理指南(2015) [J].中華圍產醫學雜志,2015,18(3):161-167.
[4] Park CW,Park JS,Moon KC,etal.Preterm labor and preterm premature rupture of membranes have a different pattern in the involved compartments of acute histologoic chorioamnionitis and/or funisitis:Patho-physiologic implication related to different clinical manifestations[J].Pathol Int,2016,66(6):325-332.
[5] 曹澤毅.中華婦產科學(臨床版)[M].北京:人民衛生出版社,2010:34,227-228.
[6] Maciejewski TM, L?cka R, Chelchowska M,etal.Serum nitric oxide metabolites as a predictive factor of premature delivery[J].Pol Merkur Lekarski,2015,39(229):14-17.
[8] 王劍平,王玉環,呂杰強.胎膜早破孕婦血清及羊水中可溶性髓系細胞觸發受體-1水平預測絨毛膜羊膜炎的價值[J].中華圍產醫學雜志,2011,14(11):689-692.
[9] Kwak DW,Cho HY,Kwon JY,etal.Usefulness of maternal serum C-reactive protein with vaginal Ureaplasma urealyticum as a marker for prediction of imminent preterm delivery and chorioamnionitis in patients with preterm labor or preterm premature rupture of membranes[J].J Perinat Med,2015,43(4):409-415.
[10]Koseoglu SB,Guzel AI,Deveer R,etal.Maternal serum amyloid A levels in pregnancies complicated with preterm prelabour rupture of membranes[J].Ginekol Pol,2014,85(7):516-520.
[11]吳翼君,余靜,管利榮.CRP以及PCT檢測應用于胎膜早破新生兒細菌感染的診斷意義[J].標記免疫分析與臨床,2015,22(7):640-645.
[12]彭忠英,鐘少平,劉霞,等.C-反應蛋白與白細胞計數對早產型胎膜早破患者感染的診斷價值[J].浙江醫學,2015,37(10):858-860.
[13]Cobo T,Jacobsson B,Kacerovsky M,etal.Systemic and local inflammatory response in women with preterm prelabor rupture of membranes[J].PLoS One,2014,9(1):e85277.
[14]Pavcnik-Arnol M,Lucovnik M,Kornhauser-Cerar L,etal.Lipopolysaccharide-binding protein as marker of fetal inflammatory response syndrome after preterm premature rupture of membranes[J].Neonatology,2014,105(2):121-127.
[15]Martinez-Lopez DG,Funderburg NT,Cerissi A,etal.Lipopolysaccharide and soluble CD14 in cord blood plasma are associated with prematurity and chorioamnionitis[J].Pediatr Res,2014,75(1):67-74.
(學術編輯:石琪)
Study on feasibility of reasonable preventive application of antibiotics in patients with CRP-guided premature rupture of fetal membrane
LIU Qiao-ling,LING Ling
(DepartmentofGynecologyandObstetrics,JiangningHospitalAffiliatedtoNanjingMedicalUniversity,Nanjing211100,Jiangsu,China)
Objective:To explore the feasibility of reasonable preventive application of antibiotics in patients with C-reactive protein (CRP)-guided premature rupture of fetal membrane (PROM).Methods:A total of 138 patients with PROM who were not in labor with rupture of fetal membrane <12 h on admission were selected to detect the level of serum CRP.Patients with CRP >8 mg/L were randomly divided into group A (n=34) and group B (n=36),while those with CRP <8 mg/L into group C (n=42) and group D (n=26).Groups A and C received preventive application of antibiotics,while groups B and D did not. All groups delivered within 24 h after rupture of membrane.The rate of histological chorioamnionitis,and the changes of serum CRP level,proclacitonin (PCT) level, white blood cell count (WBC),interleukin (IL)-6 level and IL-8 level on admission and after delivery were observed in all groups.Results:The rate of histological chorioamnionitis was 94.44% (34/36) in group B,evidently higher than the 26.92% (7/26) in group D and 41.18% (14/34) in group A,the difference was statistically significant (P<0.01).But there was no significant difference between groups C and D in the rate of histological chorioamnionitis (P>0.05).After delivery,serum CRP level,PCT level and WBC were markedly higher in all groups than those on admission,and the differences were significant (P<0.05),which were notably higher in group B than those in the rest groups,the difference was statistically significant (P<0.01).The levels of serum IL-6 and IL-8 decreased in both groups A and C after delivery than those on admission,the difference was statistically significant (P<0.01),but increased prominently in group B than that on admission,the difference was statistically significant (P<0.01).Conclusion:Increase of CRP level has obvious association with the occurrence of histological chorioamnionitis,but whether using antibiotics has insignificant influence on the rate of histological chorioamnionitis,and the changes of postnatal serum CRP,PCT and WBC in patients with normal CRP level. As to patients with increased CRP,preventive application of antibiotics can effectively reduce the rate of histological chorioamnionitis and inhibit the increase of postnatal serum CRP,PCT and WBC as well as anti-inflammatory cytokines IL-6 and IL-8 levels to some extent.
C-reactive protein;Proclacitonin;Interleukin-6;Interleukin-8;Premature rupture of fetal membrane;Antibiotics;Infection
10.3969/j.issn.1005-3697.2016.06.018
江蘇省南京市衛生局醫學科技發展項目(YKK13212)
2016-04-23
劉巧玲(1971-),女,副主任醫師。E-mail:1134447805@qq.com
凌玲,E-mail:22452505@qq.com
時間:2017-1-3 22∶01
http://www.cnki.net/kcms/detail/51.1254.R.20170103.2201.036.html
1005-3697(2016)06-0844-04
R722.1
A

