孕婦及新生兒游離甲狀腺素和促甲狀腺激素參考區(qū)間的探討
劉偉玲,劉偉旗,胡 河,蔡錦河,黎志全
(廣東省佛山市禪城區(qū)中心醫(yī)院檢驗科 528000)
·臨床研究·
孕婦及新生兒游離甲狀腺素和促甲狀腺激素參考區(qū)間的探討
劉偉玲,劉偉旗△,胡河,蔡錦河,黎志全
(廣東省佛山市禪城區(qū)中心醫(yī)院檢驗科528000)
摘要:目的建立佛山市禪城區(qū)中心醫(yī)院孕婦與新生兒游離甲狀腺素(FT4)、促甲狀腺激素(TSH)參考區(qū)間,為臨床診治孕婦及新生兒甲狀腺疾病提供依據(jù)。方法隨機選取佛山市禪城區(qū)中心醫(yī)院257例產(chǎn)前檢查孕婦及其子代257例新生兒,采用Beckman Coulter UniCel DxI 800全自動化學(xué)發(fā)光免疫分析儀檢測FT4、TSH水平。結(jié)果佛山市禪城區(qū)中心醫(yī)院孕婦FT4、TSH參考范圍分別為7.37~20.66 pmol/L、0.071~6.772 μU/L;新生兒FT4、TSH參考范圍分別為6.84~29.38 pmol/L、0.646~19.242 μU/L。孕婦和新生兒采用文獻FT4、TSH參考區(qū)間對數(shù)據(jù)分析異常水平都高于佛山市禪城區(qū)中心醫(yī)院檢驗科參考區(qū)間,F(xiàn)T4差異有統(tǒng)計意義(P<0.05),而TSH差異無統(tǒng)計學(xué)意義(P>0.05)。結(jié)論不同地域、儀器及方法應(yīng)建立各自實驗室的孕婦及新生兒FT4、TSH的參考區(qū)間。
關(guān)鍵詞:孕婦;新生兒;游離甲狀腺素;促甲狀腺激素;參考區(qū)間
甲狀腺激素是維持機體正常基礎(chǔ)代謝和促進生長發(fā)育的重要內(nèi)分泌激素,孕婦合并甲狀腺疾病僅次于糖尿病,為較常見的內(nèi)分泌系統(tǒng)疾病。妊娠合并甲狀腺疾病可引起流產(chǎn)、死胎、胎兒早產(chǎn)、新生兒窒息等疾病,嬰幼兒神經(jīng)系統(tǒng)及生長發(fā)育快速發(fā)展,如出生后新生兒甲狀腺功能異常可嚴(yán)重影響神經(jīng)系統(tǒng)及體格的發(fā)育。由于地域、生活習(xí)慣、儀器等各種原因,使用統(tǒng)一的參考區(qū)間并不能反映本地區(qū)的實際水平,因此,制訂適合本實驗室孕婦及新生兒甲狀腺激素參考區(qū)間顯得尤為重要。本研究擬對佛山地區(qū)孕婦及新生兒游離甲狀腺素(FT4)、促甲狀腺激素(TSH)水平進行分析,建立本實驗室的參考區(qū)間,為佛山地區(qū)孕婦及新生兒甲狀腺功能診治提供依據(jù),現(xiàn)報道如下。
1資料與方法
1.1一般資料選取禪城區(qū)中心醫(yī)院257例產(chǎn)前檢查孕婦及其子代257例新生兒,孕婦平均年齡(27±4)歲,新生兒年齡小于28 d。孕婦入選對象選擇標(biāo)準(zhǔn)為單胎妊娠妊娠前無個人或家族性甲狀腺疾病史;無觸及甲狀腺腫大;近3個月沒有服用含碘藥物或抗甲狀腺藥物史;無不良嗜好,如酗酒、吸煙等;無遺傳性疾病、其他自身免疫性疾病、臟器功能不全、精神病史等。
1.2標(biāo)本采集研究對象均抽取靜脈血3 mL,3 000 r/min離心10 min,分離血清,所有標(biāo)本當(dāng)天完成所有項目檢測。
1.3方法
1.3.1儀器與試劑采用Beckman Coulter UniCel DxI 800全自動化學(xué)發(fā)光免疫分析儀及其原裝配套試劑。質(zhì)控物由Bio-rad公司提供。
1.3.2標(biāo)本檢測FT4和TSH采用化學(xué)發(fā)光法進行檢測。
1.3.3質(zhì)量控制試驗由固定檢驗人員操作,試驗前用質(zhì)控物校對儀器,結(jié)果顯示符合質(zhì)控要求后,再進行標(biāo)本檢測。
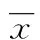
2結(jié)果
2.1妊娠期孕婦與新生兒FT4和TSH頻數(shù)分布及參考區(qū)間對研究對象FT4、TSH數(shù)據(jù)進行分析,結(jié)果發(fā)現(xiàn),妊娠期孕婦FT4、TSH及新生兒TSH分布呈非正態(tài)分布,而新生兒FT4呈正態(tài)分布(圖1),其參考范圍為孕婦FT4為7.37~20.66 pmol/L,TSH為0.071~6.772 μU/L;新生兒FT4為6.84~29.38 pmol/L;TSH為0.646~19.242 μU/L。

圖1 妊娠期孕婦與新生兒FT4、TSH分布示意圖
2.2妊娠期孕婦與新生兒FT4、TSH檢測結(jié)果比較見表1。對257例孕婦、新生兒FT4、TSH進行分析,發(fā)現(xiàn)孕婦FT4、TSH與新生兒二者之間差異有統(tǒng)計學(xué)意義(P<0.05)。
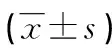
表1 孕婦與新生兒FT4、TSH檢測結(jié)果比較
2.3孕婦與新生兒FT4、TSH水平與文獻參考區(qū)間比較見表2、3。研究對象FT4、TSH水平與文獻參考區(qū)間相比較,結(jié)果顯示,孕婦與新生兒文獻FT4、TSH異常水平都高于佛山地區(qū),二者FT4、TSH異常水平進行比較,F(xiàn)T4差異有統(tǒng)計意義(P<0.05),TSH差異無統(tǒng)計學(xué)意義(P>0.05)。

表2 孕婦FT4、TSH水平與文獻[1]參考區(qū)間比較

表3 新生兒FT4、TSH水平與文獻[2]參考區(qū)間比較
2.4妊娠期孕婦與新生兒FT4、TSH相關(guān)性分析孕婦與新生兒FT4、TSH進行相關(guān)性分析,F(xiàn)T4與TSH相關(guān)系數(shù)分別為0.02、0.09,說明二者相關(guān)程度弱,基本不相關(guān)。
3討論
近年來,妊娠期甲狀腺疾病已成為圍生醫(yī)學(xué)研究的熱點,孕婦在正常妊娠過程中甲狀腺激素水平的變化對胎兒的生長及大腦發(fā)育有重要影響[3-4]。妊娠期甲狀腺功能亢進可增加妊娠婦女流產(chǎn)、胎盤早剝、先兆子癇等疾病的發(fā)病率,而妊娠期甲狀腺功能減退則可引起低體質(zhì)量兒、早產(chǎn)兒等;同時胚胎期人類腦神經(jīng)發(fā)育主要依賴于甲狀腺激素,胎兒甲狀腺組織在妊娠10~12周開始形成,18~20周時開始分泌甲狀腺激素,參與神經(jīng)髓鞘生成、突出發(fā)生、神經(jīng)遞質(zhì)調(diào)節(jié)等過程[5]。在20周前,供給胎兒腦發(fā)育所需的甲狀腺激素主要來源于母體,因此,妊娠期間甲狀腺功能異常可直接影響其后代的發(fā)育。由于甲狀腺疾病的臨床癥狀進程緩慢,且其癥狀與妊娠反應(yīng)相似,因此,妊娠期甲狀腺疾病易發(fā)生漏診,對妊娠期患甲狀腺疾病孕婦及時進行治療,可減少甚至避免對胎兒大腦發(fā)育的損傷[6]。故合理甲狀腺激素區(qū)間對篩查妊娠期甲狀腺疾病顯得尤為重要。妊娠期孕婦甲狀腺激素水平具有獨特的生理變化,妊娠期甲狀腺疾病的診治對實驗室檢測結(jié)果的依賴性較強,因此,妊娠期甲狀腺激素參考區(qū)間的確定至關(guān)重要[7]。TSH作為垂體合成分泌的糖蛋白,是調(diào)節(jié)下丘腦-垂體-甲狀腺系統(tǒng)的主要激素,血液中甲狀腺激素水平的變化可負(fù)反饋地導(dǎo)致血清TSH水平的顯著變化,且TSH不與血漿蛋白結(jié)合,干擾因素少且結(jié)果可靠;而FT4代表血清中T4的代謝活性部分,反映激素產(chǎn)生(甲狀腺分泌,甲狀腺外T4向T3轉(zhuǎn)化)和激素清除(血管外轉(zhuǎn)動、代謝)的真實狀態(tài)。妊娠早期FT4水平可較非妊娠期升高10%~15%,F(xiàn)T4并不依賴人群和各人體內(nèi)差異的結(jié)合蛋白濃度,比TT4測定更有意義。因此,國內(nèi)、外均推薦把血清FT4、TSH測定作為妊娠期甲狀腺功能首選篩查項目。各地實驗室應(yīng)根據(jù)區(qū)域、實驗室所用儀器和方法建立孕婦FT4、TSH參考區(qū)間,為臨床診斷妊娠期甲狀腺疾病提供可靠依據(jù)。本研究采用化學(xué)發(fā)光法對孕婦FT4、TSH水平參考區(qū)間進行探討,其FT4為7.37~20.66 pmol/L,TSH為0.071~6.772 μU/L。本研究FT4參考區(qū)間低于文獻參考區(qū)間,而TSH參考區(qū)間大于文獻參考區(qū)間。應(yīng)用本試驗參考區(qū)間與文獻參考區(qū)間對本研究數(shù)據(jù)進行分析發(fā)現(xiàn),文獻參考區(qū)間異常率高于本試驗參考區(qū)間,二者異常水平進行比較,F(xiàn)T4差異有統(tǒng)計意義(P<0.05),而TSH差異無統(tǒng)計學(xué)意義(P>0.05),由此說明文獻參考區(qū)間對孕婦FT4診治易造成誤診。
新生兒時期先天性甲狀腺功能減低癥(CH)是新生兒篩查的重要疾病之一,它常因甲狀腺激素合成不足或其受體缺陷所導(dǎo)致[8]。嬰幼兒身體快速生長發(fā)育,出生后新生兒如果甲狀腺功能異常可嚴(yán)重影響神經(jīng)系統(tǒng)及體格的發(fā)育。FT4、TSH作為先天性甲狀腺功能減低癥診斷依據(jù),不但能避免漏診,早期診斷,還可及時補充甲狀腺素,避免造成不可逆的損傷。本研究對新生兒FT4、TSH水平參考區(qū)間進行探討,結(jié)果顯示,本研究新生兒FT4為6.84~29.38 pmol/L,TSH為0.646~19.242 μU/L,新生兒FT4、TSH明顯高孕婦,以及成年人FT4、TSH水平,以TSH尤為突出,這與較早前文獻[9]報道的結(jié)果一致。據(jù)文獻報道,新生兒甲狀腺激素隨年齡增長而降低,且生后1個月內(nèi)明顯高于其他年齡段[10],這與本研究結(jié)果相一致。應(yīng)用本實驗室參考區(qū)間與文獻參考區(qū)間對研究對象的FT4、TSH結(jié)果進行分析,本實驗室FT4、TSH參考區(qū)間低于文獻參考區(qū)間,二者比較FT4差異有統(tǒng)計學(xué)意義(P<0.05);TSH差異無統(tǒng)計學(xué)意義(P>0.05)。說明應(yīng)用文獻參考區(qū)間對新生兒FT4、TSH診治易造成誤診。
本研究以本單位為中心,參考個體涵蓋面不夠廣泛,若能進行多單位聯(lián)合研究,則能獲取更多的客觀數(shù)據(jù),降低客觀因素的影響,使參考區(qū)間更加客觀有效,更有助于對臨床孕婦及新生兒甲狀腺疾病的診治。
參考文獻
[1]葉應(yīng)嫵,王毓三,申子瑜.全國臨床檢驗操作規(guī)程 [M].3版.南京:東南大學(xué)出版社,2006:526-527.
[2]托馬斯,朱漢民等譯.臨床實驗診斷學(xué):實驗結(jié)果的應(yīng)用和評估[M].上海:上海科學(xué)技術(shù)出版社,2004:1004-1007.
[3]Lazarus JH.Thyroid function in pregnancy[J].Br Med Bull,2011,97(2):137-148.
[4]陳桂山,楊有業(yè),溫冬梅,等.臨床生化檢驗項目生物參考區(qū)間適用性驗證探討[J].中華檢驗醫(yī)學(xué)雜志,2008,31(2):170-174.
[5]Patel J,Landers K,Li H,et al.Thyroid hormones and fetal neurological development[J].J Endocrinol,2011,209(1):1-8.
[6]康燕.孕婦甲狀腺疾病對胎兒及新生兒的影響[J].實用兒科臨床雜志,2011,26(2):80-82.
[7]范建霞,宋夢帆.妊娠期甲狀腺功能特異性參考值的意義[J].中華圍產(chǎn)醫(yī)學(xué)雜志,2012,15(2):69-72.
[8]中華醫(yī)學(xué)會兒科學(xué)分會內(nèi)分泌遺傳代謝學(xué)組,中華預(yù)防醫(yī)學(xué)會兒童保健分會新生兒疾病篩查學(xué)組.先天性甲狀腺功能減低診療共識[J].中華兒科雜志,2011,49(6):421-423.
[9]胡亞美.諸福棠實用兒科學(xué) [M].7版.北京:人民衛(wèi)生出版社,2002:101-105.
[10]Chaler EA,Fiorenzano R,Chileli C,et al.Age-specific thyroid hormone and thyrotropin reference intervals for a pediatric and adolescent population[J].Clin Chem Lab Med,2012,50(5):885-890.
DOI:10.3969/j.issn.1673-4130.2016.11.046
文獻標(biāo)識碼:A
文章編號:1673-4130(2016)11-1554-03
(收稿日期:2016-01-13修回日期:2016-03-21)

