融合與非融合治療腰椎管狹窄癥療效和安全性對比
凌仕勇 賈連順


[摘 要] 目的:對比觀察Coflex與融合治療腰椎管狹窄癥(Lumbar spinal stenosis,LSS)的中期療效及對相鄰節段退變的影響。方法:以我院2008年9月—2010年9月收治的47例LSS患者為研究對象,進行回顧性分析。按照手術方案,分為Coflex組(n=23)與融合組(n=24),觀察兩組圍術期指標,術前、末次隨訪時疼痛視覺模擬(VAS)評分、Oewestry功能障礙指數(ODI)評分、腰椎神經功能(JOA)評分、健康調查簡表(SF-36)評分及腰椎X線片、MRI片變化,比較其中期療效及相鄰節段退變狀態。結果:Coflex組手術時間、術中出血量、術后引流量、拔管時間、下地活動時間、住院時間均顯著低于融合組,差異有統計學意義(P<0.05)。兩組患者術后3個月VAS評分、ODI評分、JOA評分、SF-36量表得分均較術前顯著升高,Coflex組升高更為明顯,差異有統計學意義(P<0.05),兩組患者末次隨訪時疼痛、功能及生活質量評分比較,差異無統計學意義(P>0.05)。融合組末次隨訪L3/4椎間活動度較術前顯著升高,差異有統計學意義(P<0.05)。Coflex組Pfirrmann分級升高3例(13.0%),顯著低于融合組的11例(45.8%),差異有統計學意義(P<0.05)。兩組隨訪期間均未見術后感染、內固定斷裂、移位、棘突骨折等并發癥發生。結論:Coflex與融合治療LSS均可取得良好的中期療效,而Coflex裝置對相鄰節段退變的影響更小且創傷更低,對患者康復及預后質量的保證具有更積極的作用。
[關鍵詞] Coflex;椎間融合;腰椎管狹窄;相鄰節段退變
中圖分類號:R683.2 文獻標識碼:B 文章編號:2095-5200(2016)03-031-03
DOI:10.11876/mimt201603012
腰椎管狹窄癥(Lumbar spinal stenosis,LSS)是由腰椎管中央、側隱窩及椎間孔狹窄引發的神經受壓、血液循環障礙[1]。一般而言,對于保守治療3個月以上臨床癥狀無明顯改善者,需行手術治療,腰椎融合內固定術以其良好的臨床療效及安全性,已成為LSS治療首選術式,但有學者認為,該術式可能導致患者相鄰節段退變加速,遠期療效不佳[2]。作為一種棘突間非融合固定裝置,Coflex可通過棘突間植入達到動態固定的目的[3]。本研究回顧性分析我院47例患者資料,了解Coflex治療LSS中期療效及對相鄰節段退變的影響。
1 資料與方法
1.1 選取及排除標準
以我院2008年9月—2010年9月收治的47例LSS患者為研究對象,進行回顧性分析。選取標準:1)參照文獻相關標準確診LSS,經規范保守治療3~6個月后無效[4];2)術前MRI檢查示LSS病因為退行性,且責任節段為L4/5單一節段,伴或不伴腰椎間盤突出、I°以下滑脫;3)鄰近L3/4、L5/S1未見狹窄或不穩;4)接受椎管減壓棘突間Coflex植入或椎間融合治療。排除標準:1)既往有腰椎手術史、腰椎嚴重外傷、感染史等其他腰椎疾病;2)L4/5節段滑脫>I°或為真性滑脫,棘突長度<2.5 cm;3)合并骨腫瘤或嚴重骨質疏松;4)隨訪資料保存不完整或隨訪時間<2年。
1.2 分組與手術方法
按照患者手術方案,將其分為Coflex組與融合組。Coflex組23例,接受椎管減壓棘突間Coflex植入[5]:行氣管插管全身麻醉,取俯臥位,自后正中切口入路,銳性分離并保留棘上韌帶,開窗減壓,保證小關節切除<內側1/3,切除黃韌帶、棘間韌帶,修整上下棘突,植入Coflex假體,其U型前緣應盡可能貼近硬膜,距離在1 mm左右即可;術畢留置負壓引流管,關閉切口。術后常規應用抗菌藥物及小劑量激素,常規行腰背肌功能鍛煉。融合組24例,接受椎間融合治療[6]:麻醉、體位及入路同Coflex組,行全椎板切除減壓、椎間融合及椎弓根釘固定,術后處理同Coflex組。
1.3 分析方法
1.3.1 隨訪方式 采用電話隨訪、門診隨診等方式,囑患者分別于術后1周、術后2周、術后1個月、術后3個月門診復查,之后規律復查,持續2~5年。
1.3.2 分析指標 比較圍術期指標及術后并發癥。分別于術前、術后3個月、末次隨訪時,應用疼痛視覺模擬(VAS)評分、Oewestry功能障礙指數(ODI)評分、腰椎神經功能(JOA)評分以及健康調查簡表(SF-36)[7],對兩組患者疼痛、功能及生活質量進行評價。分別于術前、末次隨訪時,應用X線片及MRI檢查,對相鄰節段間隙高度、相鄰節段椎間活動度、手術部位上下節段椎間盤分級進行評定,其中相鄰節段椎間隙高度于正側位X線片下測量,前緣和后緣距離均值即為椎間隙高度;相鄰節段椎間活動度于過伸過屈位X線片下測量,以前凸角為正數,以后凸角為負數,過伸位與過屈位角度之差即為活動角度;椎間盤分級根據腰椎MRI矢狀位T2相參照Pfirrmann分級法[8]評定。相鄰節段退變標準[9]:1)椎間隙高度降低>10%;2)相鄰節段椎間活動度>10%;3)Pfirrmann分級增加。
1.4 統計學分析
采用SPSS18.0軟件,計數資料以(n/%)表示,計量資料以(x±s)表示,以P<0.05為有統計學意義。
2 結果
2.1 一般資料
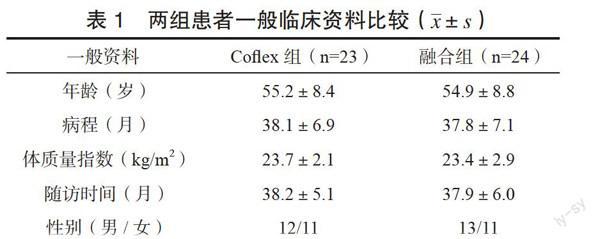
兩組患者年齡、病程、體質量指數、隨訪時間、性別等一般臨床資料比較,差異無統計學意義(P>0.05)。見表1。
2.2 圍術期指標
Coflex組手術時間、術中出血量、術后引流量、拔管時間、下地活動時間、住院時間均顯著低于融合組,差異有統計學意義(P<0.05)。見表2。
2.3 疼痛、功能及生活質量評分
兩組患者術后3個月VAS評分、ODI評分、JOA評分、SF-36量表得分均較術前顯著升高,Coflex組升高更為明顯,差異有統計學意義(P<0.05),兩組患者末次隨訪時疼痛、功能及生活質量評分比較,差異無統計學意義(P>0.05)。見表3。
2.4 影像學參數
融合組末次隨訪L3/4椎間活動度較術前顯著升高,差異有統計學意義(P<0.05)。見表4。末次隨訪椎間盤分級評定結果示,Coflex組Pfirrmann分級升高3例(13.0%),顯著低于融合組的11例(45.8%),差異有統計學意義(P<0.05)。
2.5 安全性評價
兩組患者隨訪期間均未見術后感染、內固定斷裂、移位、棘突骨折等并發癥發生。
3 討論
臨床治療LSS的手術方案多種多樣,常見術式包括后路椎板切除椎管減壓、椎弓根螺釘固定、椎體間融合等[10]。但有學者指出,上述術式均可能導致患者遠期相鄰節段退變,且發生率往往高達21.3%~31.9%,并進一步導致患者癥狀緩解受限甚至進行性加重[11]。
近年來有學者提出動態固定理念,即在避免椎體節段間融合的基礎上,保留有益節段運動及節段間負荷傳遞穩定性[12]。Coflex就是基于這一理念研發的棘突間動態非融合固定的代表產物,其機制為:在維持椎間隙高度的前提下,通過適當增大棘突間距離,使得椎管內容積、椎間孔高度得以恢復,從而緩解LSS導致的一系列臨床癥狀[13]。該方案的優勢在于Coflex裝置的植入不會對脊柱原有應力傳導造成明顯影響,且可有效保證植入節段脊柱原有的伸屈功能,故不易引發相鄰節段椎間活動度的代償性升高[14]。
本次研究中,我們以VAS評分、ODI評分、JOA評分及SF-36量表作為患者中期療效的評價指標,并發現兩組患者末次隨訪時上述指標比較均較術前顯著改善,且組間比較差異無統計學意義,說明Coflex可達到與融合治療相仿的中期療效,與Davis等[15]研究結果一致。我們發現,術后3個月時Coflex組患者上述指標改善較融合組更為明顯,考慮與Coflex植入后相鄰節段承擔的生物力學改變更小、患者術后恢復速度更快有關。Patel等[16]認為,由于Coflex裝置僅需較小的切口即可有效植入,故可有效降低手術創傷。更低的手術創傷、更快的恢復速度可保證患者功能鍛煉的早期實施,且精確的減壓范圍、較小的椎間盤組織結構破壞有助于脊柱穩定性的良好保證,對降低患者遠期復發率亦具有積極意義[17-18]。
本研究隨訪時間有限,未能明確Coflex方案對LSS患者遠期預后的影響。可觀察但Coflex與融合內固定均可取得滿意的中期療效,但融合內固定易導致椎間活動度、椎間盤分級上升,安全性不夠理想,相較而言,應用Coflex棘突間撐開裝置延緩相鄰節段椎間盤退變。
參 考 文 獻
[1] Weinstein J N, Tosteson T D, Lurie J D, et al. Surgical versus nonsurgical therapy for lumbar spinal stenosis.[J]. N Engl J Med, 2008, 358(8):794-810.
[2] 梁昌詳, 昌耘冰, 沈梓維, 等. 椎管減壓棘突間 Coflex 置入術治療 L4/5 退變性腰椎管狹窄癥的 5 年隨訪結果[J]. 中國脊柱脊髓雜志, 2014, 24(12): 1072-1078.
[3] RICHTER A,HALM HF,HAUCK M,et al. Two-year follow-up after decompressive surgery with and without implantation of an interspinous device for lumbar spinal stenosis: a prospective controlled study[J]. J Spinal Disord Tech, 2014, 27(6): 336-341.
[4] Auerbach J D, Field J S. Two-Level Coflex? Interlaminar Stabilization Compared to Two-Level Lumbar Spinal Fusion for the Treatment of Spinal Stenosis with Low-Grade Spondylolisthesis[J]. Spine, 2013, 13(9): S155-S156.
[5] 徐華梓,倪文飛,周洋,等.Coflex腰椎棘突間動態固定裝置的臨床應用評價附108例中長期隨訪結果[C].//第四屆中國國際腰椎外科學術會議暨第三屆首都骨科高峰論壇論文集.2012:237-238.
[6] KUMAR N,SHAH SM,NG YH,et al. Role of coflex as an adjunct to decompression for symptomatic lumbar spinal stenosis[J]. Asian Spine J, 2014, 8(2): 161-169.
[7] WU AM,ZHOU Y,LI QL,et al. Interspinous spacer versus traditional decompressive surgery for lumbar spinal stenosis: a systematic review and meta-analysis[J]. PLoS ONE, 2014, 9(5): e97142.
[8] 海涌, 周立金, 蘇慶軍, 等. 后路有限減壓聯合 Coflex 動態穩定術治療腰椎管狹窄癥的臨床研究[J]. 中國骨與關節雜志, 2012, 1(1): 11-16.
[9] XU C,NI WF,TIAN NF,et al. Complications in degenerative lumbar disease treated with a dynamic interspinous spacer (Coflex)[J]. Int Orthop, 2013, 37(11): 2199-2204.
[10] 黃益獎, 彭茂秀, 何少奇, 等. Coflex 棘突間動態內固定系統治療退行性腰椎管狹窄癥[J]. 臨床骨科雜志, 2015, 18(4): 402-405.
[11] BAE HW,RAJAEE SS,KANIM LE. Nationwide trends in the surgical management of lumbar spinal stenosis[J]. Spine, 2013, 38(11): 916-926.
[12] 鄭曉青.Coflex棘突間固定裝置植入術在治療腰椎管狹窄癥中的應用價值[D].廣州:南方醫科大學,2015.
[13] R?DER C,BAUMG?RTNER B,BERLEMANN U,et al. Superior outcomes of decompression with an interlaminar dynamic device versus decompression alone in patients with lumbar spinal stenosis and back pain: a cross registry study[J]. Eur Spine J, 2015, 24(10): 2228-2235.
[14] 鄭曉青, 昌耘冰, 李夢遠, 等. Coflex 棘突間固定裝置在治療腰椎管狹窄癥中的價值[J]. 中國臨床解剖學雜志, 2015, 33(3): 344-348.
[15] KUMAR N,SHAH SM,NG YH,et al. Role of coflex as an adjunct to decompression for symptomatic lumbar spinal stenosis[J]. Asian Spine J, 2014, 8(2):161-9.
[16] PATEL VV,WHANG PG,HALEY TR, et al. Superion interspinous process spacer for intermittent neurogenic claudication secondary to moderate lumbar spinal stenosis: two-year results from a randomized controlled FDA-IDE pivotal trial[J]. Spine, 2015, 40(5): 275-282.
[17] Str?mqvist B H, Berg S, Gerdhem P, et al. X-stop versus decompressive surgery for lumbar neurogenic intermittent claudication: randomized controlled trial with 2-year follow-up[J]. Spine, 2013, 38(17): 1436-1442.
[18] HONG P,LIU Y,LI H. Comparison of the efficacy and safety between interspinous process distraction device and open decompression surgery in treating lumbar spinal stenosis: a meta analysis[J]. J Invest Surg, 2015, 28(1): 40-49.

