腮腺腺淋巴瘤MSCT雙期增強特點及病理學基礎分析
張廣彬 徐志鋒 張永輝 葛小兵
(1.化州市人民醫院 放射科 廣東 茂名 525100; 2.佛山市第一人民醫院 CT室 廣東 佛山 528000)
?
腮腺腺淋巴瘤MSCT雙期增強特點及病理學基礎分析
張廣彬1徐志鋒2張永輝1葛小兵1
(1.化州市人民醫院 放射科廣東 茂名525100; 2.佛山市第一人民醫院 CT室廣東 佛山528000)
目的探討腮腺腺淋巴瘤MSCT雙期增強的特點和病理學基礎,以提高診斷水平。方法回顧性分析經手術及病理證實的25例腮腺腺淋巴瘤MSCT表現,觀察病灶的數目、部位、密度、邊界、強化程度及方式。結果6例為單發腫塊,19例為多發,其中16例(64%)為雙側發病,共64個病灶;52個(81.3%)病灶均發生于腮腺后下部;界限清楚,密度均勻(48 個)或不均勻(16 個),不均勻者見不同程度囊變;腺淋巴瘤實質成分動脈期均呈中度或明顯強化,CT值平均為(85.76±12.43)Hu,靜脈期強化程度均呈下降趨勢,CT值平均為(62.38±13.14)Hu,呈快進快退表現。腫瘤內見豐富淋巴樣組織和毛細血管網。結論腮腺腺淋巴瘤的MSCT雙期強化方式具有特征性,結合發病年齡、數目和部位等特點可提高診斷的正確性。
腮腺腫瘤;腺淋巴瘤;MSCT;雙期增強
發生在腮腺的腫瘤種類繁多,其中絕大多數為良性腫瘤;腮腺腺淋巴瘤是腮腺中僅次于多形性腺瘤的良性腫瘤,近年來相關報道其發病率有不斷上升趨勢。由于腮腺腫瘤均多發表現為緩慢生長的腫塊,且臨床表現無明顯特異性,以往術前診斷準確率較低,常常誤診為其他腮腺腫瘤。腺淋巴瘤無惡變傾向,手術多采用腫瘤剔除術或待瘤生存處理方式。因此術前腺淋巴瘤準確診斷十分重要。本文回顧性分析了25例經手術病理證實的腮腺腺淋巴瘤的CT 表現,并與病理表現進行對照分析,旨在提高對其的認識和診斷準確率。
1 資料與方法
1.1一般資料搜集2012年3月至2015年6月接受CT檢查,并經手術病理證實的腮腺腺淋巴瘤25例。男19例,女6例,年齡46~75歲,平均(58.48±7.25)歲。臨床表現為耳前下方無痛性腫塊,多為無意間發現或疼痛不適就診,病史2個月~10 a。其中20例患者均有長期(8~25 a)吸煙史。
1.2檢查方法采用GE lightspeed16排螺旋CT 掃描機,所有患者均行平掃及增強雙期掃描,掃描范圍從顱底至頸根部,常規采用層厚、層間距2.0 mm掃描,增強采用非離子型對比劑典比樂(300 mgI/ml)80 ml,以3.5 ml/s 流率經肘靜脈注射,同時延時30 s(早期)及60 s(期)分別對腮腺區進行螺旋掃描。所有患者掃描前均去除假牙,簽訂增強掃描知情同意書。病理學檢查:25例患者均行腮腺淺葉切除或腫瘤摘除術,切除腫瘤組織經10%甲醛固定,制備病理切片后行蘇木精-伊紅(HE)染色,鏡下觀察。
2 結果
2.1腫瘤發病位置和數目25例患者中,6例為單發腫塊(圖1.A),19例為多發腫塊,其中16例(16/19,64%)為雙側發病(圖1.B),共64個病灶;所有的病灶均發生在腮腺淺葉,其中52個(81.3%)病灶發生于腮腺后下部;所有病灶邊緣均較清晰,呈類圓形或橢圓形(圖1.A~C)。
2.2腫瘤增強特征病灶界限清楚,密度均勻者(38個),不均勻者(26個),密度不均的病灶見不同程度囊變(圖1.A);腺淋巴瘤實質成分動脈期均呈中度或明顯強化,CT值平均為(85.76±12.43)Hu,靜脈期強化程度均呈下降趨勢,CT值平均為(62.38±13.14)Hu,呈快進快退表現(圖1.C~E)。
2.3病理學特點鏡下腫瘤由上皮及淋巴樣組織兩種成分組成,部分腫瘤淋巴樣組織極為豐富,部分淋巴組織伴淋巴濾泡形成,認為是病灶囊變的病理基礎。同時腫瘤內見較豐富毛細血管(圖2)。

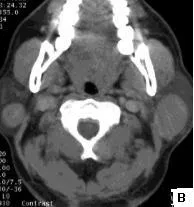
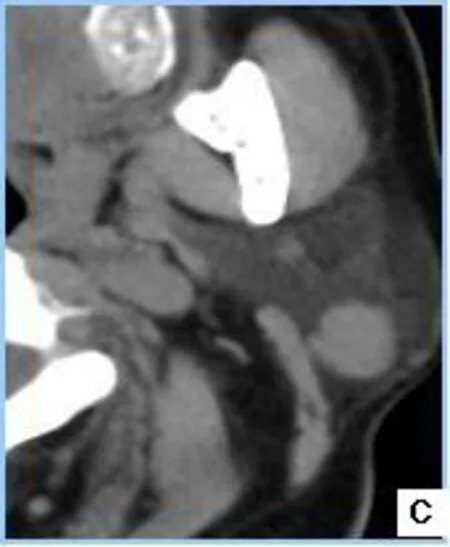
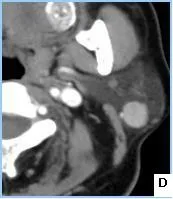
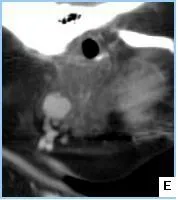
A圖:右側腮腺后下部單發腫塊,界限清楚,其邊緣見小囊變區。B圖:雙側腮腺后下部單發腫塊,界限清楚。C~E圖:分別為同一患者橫斷面平掃和增強早期,矢狀面增強晚期;表現為左側腮腺多發大小不等結節,最大結節平掃、增強早期和晚期CT值分別為47.6、108.28、84.57 Hu,雙期增強呈“快進快退”特征。

HE染色(200×)。腫瘤由上皮及淋巴樣組織兩種成分組成,內見豐富毛細血管(箭頭)。
3 討論
3.1腫瘤臨床和病理學特征腺淋巴瘤是腮腺僅次于多形性腺瘤的良性腫瘤。目前對于腮腺腺淋巴瘤的發生尚存爭議,多數學者認為該病是由于涎腺導管上皮迷走于淋巴結或淋巴組織并異常增殖而成[1],而腮腺內淋巴結或淋巴組織常位于淺葉后下部,故認為此位置是腮腺腺淋巴瘤的好發部位。本研究病例共64個病灶,其中52個(81.3%)病灶均發生于腮腺后下部,支持該觀點。國外有學者研究發現吸煙能促進異位涎腺組織的導管上皮異常增生[2],所以腮腺腺淋巴瘤常發生于長期吸煙者,國內吸煙者以男性居多,故國內腮腺腺淋巴瘤常發生于中老年男性。本研究就診年齡46~75歲,平均(58.48±7.25)歲;另外20例(80%)患者均有長期吸煙史,與以往的報道相符[3-5]。腺淋巴瘤易復發,與腫瘤多發性密切相關。腫瘤大體形態呈圓形橢圓形或淺分葉狀,邊界清楚,有菲薄完整的纖維包膜。當腫瘤邊緣感染時,部分邊緣可模糊,本組有8例邊緣模糊,術中發現腫瘤伴感染。腺淋巴瘤切面灰紅色,見囊性和實性區,實性區由上皮及淋巴樣組織構成,并見豐富的毛細血管;囊腔內有乳白色或黃褐色黏液,在較大的囊腔中見乳頭狀突起。乳頭間見數量不等的淋巴樣組織,伴有淋巴濾泡形成。
3.2腮腺腺淋巴瘤的MSCT特征既往文獻報道腮腺腺淋巴瘤的典型影像學表現為單側或雙側腮腺淺葉后下象單發或多發圓形、橢圓形等或稍高密度結節,部分病灶內見多發小囊變區[3-4,6-8]。本研究中81.3%病灶發生于腮腺后下部,與國內外相關研究相符[4,6,8]。由于腺淋巴瘤的上皮樣成分易形成不規則的腺管和大小不一的囊腔,所以在腺淋巴瘤的CT表現上腫瘤內常可見多發大小不一囊變區,腺淋巴瘤大體標本的囊變區對應CT表現的大小不一囊狀低密度區,且腫瘤越大其內囊變區分布范圍越廣。Ikeda等[9]認為位于腫瘤周邊的多個小囊腔,尤其是裂隙樣的囊變對于腺淋巴瘤有一定的特異性。本研究中64個腺淋巴瘤中有26個密度不均,增強實質內見多個小囊狀低密度區,其中大部分囊變區位于病灶邊緣,占40.6%,低于以往報道[8,10],我們推測與腫瘤內囊變的發生率與腫瘤的大小有關,病灶越大,發現囊變的機率越高。病灶多發性也是腺淋巴瘤重要特點,可表現為單側或雙側多發病變,Xu等[6]報道雙側發病率約40%。本組25例患者中雙側或單側多灶發生19 例,占76%,較相關報道觀點一致,但高于既往發病率數據報道[4-6,8,10]。我們認為腮腺腺淋巴瘤病灶的多發性常致影像及臨床漏診較小病灶,使手術治療不徹底,這可能是該病易復發的原因之一。
Xu等[6]對腮腺灌注研究發現腺淋巴瘤時間-密度曲線為速升速降型,國內外學者雙期增強也發現腫瘤“快進快出”的特征。Ogawa等認為增強掃描早期明顯強化,隨后迅速廓清是腮腺腺淋巴瘤的特征性強化方式。部分學者也嘗試利用腫瘤強化幅度進行鑒別診斷,但是目前報道腺淋巴瘤強化幅度不一,變化范圍很大,位于16~65 Hu區間[4-6,8,10-11]。鄺平定等[4]認為腫瘤強化幅度受很多因素影響,包括對比劑的類型、劑量、速率及掃描延遲時間不同,因此很難作為鑒別診斷的有效依據,我們認同此觀點,因此本研究未將該指標列入分析。本研究重點分析雙期強化特征,腺淋巴瘤實質成分動脈期均呈中度或明顯強化,靜脈期強化程度均呈下降趨勢,呈快進快退表現,符合腺淋巴瘤強化特征。我們認為該征象與腫瘤內具有豐富的毛細血管結構密切相關,與馮紅梅等[12]研究相符。
3.3鑒別診斷腮腺腺淋巴瘤需與以下腫瘤鑒別:①多形性腺瘤:女性好發,一般單發,病灶密度較均勻,囊變較少,無恒定的發病部位,動態增強掃描為延遲強化,與腺淋巴瘤相反;②基底細胞腺瘤:好發于老年女性,無明顯吸煙史,病灶單發,多呈囊實性,早期強化明顯;③腮腺惡性腫瘤:少見,病變進展快,形態不規則,密度不均,邊緣模糊不清,常累及深葉并沿著周圍間隙浸潤性生長,常伴有頸部淋巴結腫大。
綜上,長期吸煙的中老年男性,耳前下方出現無痛性腫塊,臨床病史較長,單側或雙側多發,雙期增強掃描呈“快進快出”表現,首先考慮腺淋巴瘤診斷。
[1]Arcega R S,Feinstein A J, Bhuta S,et al. An unusual initial presentation of mantle cell lymphoma arising from the lymphoid stroma of warthintumor[J].Diagn Pathol,2015,10:209.
[2]Cope W, Naugler C, Taylor S M, et al.The association of warthin tumor with salivary ductal inclusions in intra and periparotid lymph nodes[J].Head Neck Pathol,2014,8(1):73-76.
[3]汪國余,陳再智,吳玉林.腮腺腺淋巴瘤的CT表現[J].放射學實踐,2008,23(9):977-979.
[4]鄺平定,張敏鳴,邵國良,等.腮腺腺淋巴瘤的CT表現[J].中華放射學雜志,2009,43(12):1324-1326.
[5]Woo S H,Choi D S,Kim J P,et al.Two-Phase computed tomography study of warthin tumor of parotid gland:differentiation from other parotid gland tumors and its pathologic explanation[J].J Comput Assist Tomogr,2013,37(4):518-524.
[6]Xu Z F,Yong F,Yu T, Chen Y Y,et al.Different histological subtypes of parotid gland tumors:CT findings and diagnostic strategy[J].World J Radiol,2013,5(8):313-320.
[7]Jin G Q,Su D K,Xie D,et al.Distinguishing benign from malignant parotid gland tumours: low-dose multi-phasic CT protocol with 5-minute delay[J].Eur Radiol,2011, 21(8):1692-1698.
[8]邱曉明,王珍,饒德利,等.腮腺腺淋巴瘤的CT診斷[J].醫學影像學雜志,2012,22(1):13-16.
[9]Ikeda M, Motoori K, Hanazaw A T,et al.Warthin tumor of the parotid gland:diagnostic value of MR imaging with histologic correlation[J].AJNR,2004,25(7):1256-1262.
[10]傅立軍,陳本寶,陳雅青,等.腮腺Warthin 瘤的CT診斷與病理對照分析[J].醫學影像學雜志,2015,25(2):210-213.
[11]薛鵬,史大鵬,張偉,等.CT灌注成像及增強掃描在腮腺多形性腺瘤與腺淋巴瘤鑒別診斷中的價值[J].實用放射學雜志,2012,28(9):1334-1337.
[12]馮紅梅,徐志鋒,潘愛珍.腮腺多形性腺瘤和腺淋巴瘤的MSCT灌注成像研究[J].放射學實踐,2015,30(2):131-135.
R 739.8doi: 10.3969/j.issn.1004-437X.2016.09.012
2016-01-29)

