心力衰竭并阻塞性睡眠呼吸暫停低通氣綜合征患者心率變異性變化及其對預后的影響研究
肖立平
?
·論著·
心力衰竭并阻塞性睡眠呼吸暫停低通氣綜合征患者心率變異性變化及其對預后的影響研究
肖立平
目的探究心力衰竭并阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)患者心率變異性(HRV)變化及其對預后的影響。方法選取 2012年1月—2015年5月秦皇島市第二醫院收治的初發心力衰竭患者364例作為觀察組,并根據OSAHS發生情況將患者分為心力衰竭并OSAHS組(A組)219例與心力衰竭無OSAHS組(B組)145例;另選取同期在秦皇島市第二醫院體檢健康者180例作為正常對照組。比較A、B兩組患者臨床資料及預后,3組受檢者HRV指標。結果A、B組患者吸煙史陽性率、疾病類型、美國紐約心臟病學會(NYHA)分級、左心室射血分數(LVEF)、左心室舒張末期內徑(LVEDD)、高血壓和糖尿病及高脂血癥發生率比較,差異無統計學意義(P>0.05)。A、B組患者24 h竇性R-R間期總體標準差(SDNN)、24 h每5 min平均竇性 R-R間期標準差(SDANN)、相鄰竇性R-R間期差值的均方根(rMSSD)、相鄰R-R間期差值>50 ms百分比(PNN50)、總功率(TP)、極低頻(VLF)、低頻(LF)、高頻(HF)低于正常對照組,A組患者SDNN、SDANN、rMSSD、PNN50、TP、VLF、LF、HF低于B組(P<0.05)。A組患者心律失常、心源性猝死發生率及再次入院率高于B組(P<0.05)。結論心力衰竭并OSAHS患者HRV指標低于單純心力衰竭患者,預后較差。
睡眠呼吸暫停,阻塞性;心力衰竭;心率變異性;預后
肖立平.心力衰竭并阻塞性睡眠呼吸暫停低通氣綜合征患者心率變異性變化及其對預后的影響研究[J].實用心腦肺血管病雜志,2016,24(9):16-19.[www.syxnf.net]
XIAO L P.Change of heart rate variability of heart failure patients complicated with obstructive sleep apnea hypopnea syndrome and the impact on prognosis[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2016,24(9):16-19.
阻塞性睡眠呼吸暫停低通氣綜合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是具有潛在危險的睡眠呼吸障礙性疾病,好發于夜間睡眠期間,是由于上氣道阻塞引起的機體一系列病理變化和功能紊亂,臨床表現為睡眠時反復發生呼吸暫停間斷低氧血癥,睡眠結構紊亂。有研究表明,OSAHS是冠心病、心肌梗死等疾病的獨立危險因素,也是目前導致老年人心力衰竭的主要原因之一[1]。心力衰竭是由各種心臟疾病導致的心功能不全綜合征,可降低患者的生活質量,縮短生存期;另外,心力衰竭是一種持續增加住院負擔和醫療保健費用的心血管疾病,猝死率極高。目前,有關OSAHS患者夜間心率變異性(HRV)指標下降的研究報道較多[2-3],可為臨床治療OSAHS提供參考。有研究發現,高血壓并OSAHS患者HRV指標低于單純高血壓患者,提示OSAHS可降低高血壓患者心臟自主神經調節功能[4]。HRV是目前公認的判斷自主神經功能損傷準確且敏感的指標,而自主神經功能受損患者易發生心源性猝死。目前,有關OSAHS、心力衰竭患者HRV的研究報道較多,但有關心力衰竭并OSAHS患者HRV的研究報道較少。本研究旨在分析心力衰竭并OSAHS患者HRV變化及對預后的影響,現報道如下。
1 資料與方法
1.1一般資料選取2012年1月—2015年5月秦皇島市第二醫院收治的初發心力衰竭患者364例作為觀察組,其中男239例,女125例;年齡40~72歲,平均年齡(56.5±7.8)歲;擴張型心肌病191例,缺血性心肌病173例;美國紐約心臟病學會(NYHA)分級:Ⅱ級202例,Ⅲ級96例,Ⅳ級66例。納入標準:(1)充血性心力衰竭患者,有心力衰竭癥狀、體征;(2)NYHA分級為Ⅱ~Ⅳ級;(3)左心室射血分數(LVEF)≤40%,左心室舒張末期內徑(LVEDD)>55 mm(男性)或>50 mm(女性);(4)入院后給予強心、利尿、擴張冠狀動脈等常規治療;(5)行24 h動態心電圖監測。排除標準:(1)存在Ⅱ度房室傳導阻滯患者;(2)植入起搏器患者;(3)合并心房顫動、心房撲動、病態竇房結綜合征患者;(4)合并甲狀腺疾病、惡性腫瘤、肺部疾病、慢性腎功能不全患者。根據OSAHS發生情況將觀察組患者分為心力衰竭并OSAHS組(A組)219例與心力衰竭無OSAHS組(B組)145例。OSAHS患者均經多導睡眠監測(PSG)檢查確診,符合2002年中華醫學會呼吸學分會制定的OSAHS診斷標準[5]〔每夜7 h睡眠呼吸過程中呼吸暫停及低通氣反復發作>30次,或睡眠呼吸暫停低通氣指數(AHI)≥5次/h〕。另選取同期在秦皇島市第二醫院體檢健康者180例作為正常對照組,亦行24 h動態心電圖監測。3組受檢者性別、年齡、體質指數(BMI)比較,差異無統計學意義(P>0.05,見表1),具有可比性。
1.2觀察指標
1.2.1臨床資料收集A、B組患者臨床資料,包括吸煙史、疾病類型(擴張型心肌病、缺血性心肌病)、NYHA分級(Ⅱ級、Ⅲ級、Ⅳ級)、LVEF、LVEDD、合并癥(高血壓、糖尿病、高脂血癥)。(1)吸煙史:連續或累積吸煙6個月或以上。(2)NYHA分級:Ⅰ級:

表1 3組受檢者一般資料比較
注:a為F值;BMI=體質指數
患者有心臟病,但日常活動不受限,一般體力活動不引起過度疲勞、心悸、氣喘或心絞痛;Ⅱ級:心臟病患者,體力活動輕度受限,休息時無自覺癥狀,一般體力活動則引起過度疲勞、心悸、氣喘或心絞痛;Ⅲ級:患者有心臟病,體力活動明顯受限,休息時無癥狀,但小于一般體力活動即可引起過度疲勞、心悸、氣喘或心絞痛;Ⅳ級:心臟病患者,不能從事任何體力活動,休息狀態亦會出現心力衰竭癥狀,且體力活動后加重。(3)由本院心臟彩超室專職工作人員應用惠普5500型彩色多普勒超聲顯像儀,于左心室長軸切面測量LVEDD,并采用Teichholz法測定LVEF。(4)高血壓:未使用降壓藥物情況下非同日測量血壓3次,收縮壓≥140 mm Hg(1 mm Hg=0.133 kPa)和/或舒張壓≥90 mm Hg;糖尿病:任意時間血糖≥11 mmol/L或空腹血糖≥7 mmol/L;高脂血癥:空腹血清總膽固醇(TC)>6.2 mmol/L,三酰甘油(TG)>2.28 mmol/L,高密度脂蛋白膽固醇(HDL-C)<0.09 mmol/L。
1.2.2HRV指標3組受檢者均行24 h動態心電圖監測,采用美國GE公司12導聯動態心電記錄儀,經主機回放數據,通過計算機分析竇性心搏。(1)時域指標:主要包括24 h竇性R-R間期總體標準差(SDNN)、24 h每5 min平均竇性R-R間期標準差(SDANN)、相鄰竇性R-R間期差值的均方根(rMSSD)和相鄰R-R間期差值>50 ms百分比(PNN50)。(2)24 h頻域指標:總功率(TP,頻率≤0.40 Hz)、極低頻(VLF,頻率0.03~0.04 Hz)、低頻(LF,頻率0.05~0.15 Hz)、高頻(HF,頻段0.16~0.40 Hz)。
1.2.3預后A、B組患者出院后1年內由專人進行隨訪(主要隨訪方式為門診隨訪或電話隨訪),并記錄患者心律失常、心源性猝死發生情況及再次入院情況。
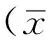
2 結果
2.1A、B組患者臨床資料比較A、B組患者吸煙史陽性率、疾病類型、NYHA分級、LVEF、LVEDD及高血壓、糖尿病、高脂血癥發生率比較,差異無統計學意義(P>0.05,見表2)。
2.23組受檢者HRV指標比較3組受檢者SDNN、SDANN、rMSSD、PNN50、TP、VLF、LF、HF比較,差異有統計學意義(P<0.05);A、B組患者SDNN、SDANN、rMSSD、PNN50、TP、VLF、LF、HF低于正常對照組,A組患者SDNN、SDANN、rMSSD、PNN50、TP、VLF、LF、HF低于B組,差異有統計學意義(P<0.05,見表3、4)。

Table 3Comparison of time-domain index of HRV among the three groups

組別例數SDNN(ms)SDANN(ms)rMSSD(ms)PNN50(%)正常對照組180141.0±20.5109.0±17.237.6±8.013.0±12.2A組21950.1±12.0a47.3±12.0a14.2±6.8a4.2±2.0aB組14589.0±14.3ab74.2±15.0ab25.8±7.0ab6.7±3.1abF值1623.86871.65512.8973.77P值<0.05<0.05<0.05<0.05
注:與正常對照組比較,aP<0.05;與A組比較,bP<0.05;SDNN=24 h竇性R-R間期總體標準差,SDANN=24 h每5 min平均竇性 R-R 間期標準差,rMSSD=相鄰竇性R-R間期差值的均方根,PNN50=相鄰R-R間期差值>50 ms百分比

Table 4Comparison of frequency-domain index of HRV among the three groups

組別例數TPVLFLFHF正常對照組1801567.5±349.51229.7±397.5287.3±123.692.4±31.5A組219724.5±198.7a486.2±234.5a134.1±51.2a20.4±15.3aB組145935.6±245.1ab687.9±275.8ab157.8±64.8ab32.4±18.9abF值506.50298.44567.58537.73P值<0.05<0.05<0.05<0.05
注:與正常對照組比較,aP<0.05;與A組比較,bP<0.05;TP=總功率,VLF=極低頻,LF=低頻,HF=高頻
2.3A、B組患者預后比較隨訪1年,A組患者出現心律失常55例(25.1%)、心源性猝死29例(13.2%)、再次入院78例(35.6%);B組患者出現心律失常23例(15.9%)、心源性猝死5例(3.4%)、再次入院37例(25.5%)。A組患者心律失常、心源性猝死發生率及再次入院率高于B組,差異有統計學意義(χ2值分別為4.44、9.88、4.12,P<0.05)。
3 討論
OSAHS好發于老年人,發病率約為20%[6],患者由于呼吸暫停或氣流受阻而反復發生低氧、高碳酸血癥、睡眠紊亂等,導致組織缺氧,引起自主神經功能損傷和內分泌紊亂,進而造成多個器官系統功能損傷。目前,HRV為公認的判斷自主神經功能損傷準確而敏感的指標[7],其可反映心率快慢的差異性。HRV發生變化的原因為自主神經對心率的調節作用異常。王永生等[8]研究表明,OSAHS患者多項HRV指標低于對照組,且OSAHS患者rMSSD及SDNN低于對照組;rMSSD降低提示OSAHS患者存在迷走神經張力下降、交感神經張力升高;SDNN降低反映自主神經功能受損。分析原因可能為OSAHS患者出現周期性呼吸暫停及低氧血癥,引起交感-迷走神經紊亂,造成自主神經功能損傷,表現為HRV各時域指標下降。
自主神經功能受損與某些心血管病患者病死率、猝死率有關[8],如心臟病患者隨著HRV指標下降,心臟自律性發生紊亂,導致猝死率逐漸升高[9-10]。目前,心力衰竭的臨床診治方法已取得了較大進展,心力衰竭患者6年病死率約為82%,而自主神經功能損傷是心力衰竭惡化的重要標志。心臟的心肌和血管均接受自主神經支配,HRV指標下降表明迷走神經活動降低或交感神經功能增強、心肌電較不穩定、心室顫動閾值降低,惡性心律失常或心源性猝死的發生率增加[11]。因此心力衰竭患者自主神經功能受損,HRV指標下降可作為預測心臟病患者死亡風險的重要指標[12-13]。OSAHS和心力衰竭均與自主神經功能損傷有關,但心力衰竭并OSAHS患者自主神經功能損傷程度是否加重尚未明確。本研究通過比較心力衰竭并OSAHS患者與心力衰竭未合并OSAHS患者HRV發現,無論是否合并OSAHS,心力衰竭患者HRV指標均低于健康者,與國內外研究結果一致[14-15],且心力衰竭并OSAHS患者HRV指標低于心力衰竭未合并OSAHS患者。HRV指標中SDNN是整體衡量HRV的直觀指標,SDANN、LF主要反映交感神經功能活性;rMSSD、HF主要反映迷走神經功能活性;LF、HF主要反映交感神經與迷走神經的平衡性。心力衰竭并OSAHS患者自主神經功能損傷更嚴重,分析其原因為OSAHS患者在發生睡眠呼吸暫停時首先表現出嚴重的心動過緩,臨床表現為迷走神經張力增高;隨著缺氧程度的加重,患者憋醒后可出現反射性交感神經活性增強,臨床表現為較持久的心動過速,缺氧狀態破壞了自主神經系統的平衡,而自主神經平衡受到破壞后心電不穩定性增高,導致心室顫動閾值降低,易引發室性心動過速、心室顫動和猝死。WANG等[16]對164例LVEF≤35%、NYHA分級為Ⅱ~Ⅲ級的心力衰竭患者隨訪2.9年,結果發現37例未經治療的心力衰竭并OSAHS患者病死率明顯高于113例心力衰竭未合并OSAHS患者,提示OSAHS可增加心力衰竭患者死亡風險。有研究發現,OSAHS患者心律失常發生率高于正常對照組[17]。由于心率受交感神經和副交感神經的雙重支配,交感神經活動增強時HRV指標下降,副交感神經活動增強時HRV指標升高,故HRV指標可在一定程度上反映心率變化[18]。OSAHS引起的周期性呼吸暫停及低氧血癥可導致迷走神經活性降低,交感神經活性升高,使患者夜間自主神經功能發生紊亂,造成HRV異常,引發心動過緩、室性異位搏動、傳導阻滯等[19]。
本研究結果顯示,A、B組患者SDNN、SDANN、rMSSD、PNN50、TP、VLF、LF、HF低于正常對照組,A組患者SDNN、SDANN、rMSSD、PNN50、TP、VLF、LF、HF低于B組;A組患者心律失常、心源性猝死發生率及再次入院率高于B組。提示心力衰竭并OSAHS患者HRV指標下降,心律失常、心源性猝死發生率及再次入院率均升高,臨床可通過檢測HRV指標而預測患者預后。

表2 A、B組患者臨床資料比較
注:a為χ2值,b為u值,c為t值;NYHA=美國紐約心臟病學會,LVEF=左心室射血分數,LVEDD=左心室舒張末期內徑
綜上所述,心力衰竭并OSAHS患者HRV指標低于單純心力衰竭患者,心律失常、心源性猝死發生率及再次入院率較高,預后較差,臨床應予以重視并采取有效措施以改善患者HRV及預后、減輕自主神經功能紊亂。但本研究的樣本量小、隨訪時間短,需進一步研究證實。
本文無利益沖突。
[1]陳維杰,李微,張俊梅.老年心力衰竭與阻塞性睡眠呼吸暫停低通氣綜合征的相關性[J].同濟大學學報(醫學版),2010,31(5):88-91.
[2]方紅.運用心率變異性初步檢測阻塞性睡眠呼吸暫停低通氣綜合征[J].國際醫藥衛生導報,2007,13(14):11-14.
[3]鄧偉勝,楊敏,李平.心率變異性在不同程度睡眠呼吸暫停綜合征患者中的變化[J].中西醫結合心腦血管病雜志,2013,11(2):161-162.
[4]曾利,覃數,史忠,等.高血壓伴阻塞性睡眠呼吸暫停低通氣綜合征患者的心律失常和心率變異分析[J].重慶醫科大學學報,2009,34(10):1434-1436.
[5]陳云輝,羅巍,曾博文,等.不同程度阻塞性睡眠呼吸暫停綜合征患者的心率變異性研究[J].臨床薈萃,2013,28(7):788-789.
[6]朱素玲,張波.雙水平氣道正壓通氣對心力衰竭合并阻塞性睡眠呼吸暫停低通氣綜合征患者左心功能的影響[J].中華肺部疾病雜志:電子版,2014,7(3):57-61.
[7]KIM Y S,KIM S Y,PARK D Y,et al.Clinical Implication of Heart Rate Variability in Obstructive Sleep Apnea Syndrome Patients[J].J Craniofac Surg,2015,26(5):1592-1595.
[8]王永生,李凱,梁宗安.阻塞性睡眠呼吸暫停綜合征患者的心率變異改變[J].華西醫學,2009,24(6):1439-1441.
[9]SILVA L E,LATARO R M,CASTANIA J A,et al.Multiscale entropy analysis of heart rate variability in heart failure,hypertensive,and sinoaortic-denervated rats:classical and refined approaches[J].Am J Physiol Regul Integr Comp Physiol,2016,311(1):R150-156.
[10]ISLER Y.Discrimination of systolic and diastolic dysfunctions using multi-layer perceptron in heart rate variability analysis[J].Comput Biol Med,2016(76):113-119.
[11]張輝,馮婧,梁婷,等.心率和心率變異性與心力衰竭及預后的相關性[J].中國動脈硬化雜志,2014,22(3):274-278.
[12]KAZMI S Z,ZHANG H,AZIZ W,et al.Inverse Correlation between Heart Rate Variability and Heart Rate Demonstrated by Linear and Nonlinear Analysis[J].PLoS One,2016,11(6):e0157557.
[13]彭云玲,齊新,魏麗萍,等.冠心病心力衰竭患者心率變異性分析[J].天津醫科大學學報,2014,20(5):363-365.
[14]孫有利.冠心病充血性心力衰竭患者心率變異性分析[J].醫療裝備,2015,29(4):50-51.
[15]METELKA R.Heart rate variability——current diagnosis of the cardiac autonomic neuropathy.A review[J].Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub,2014,158(3):327-338.
[16]WANG H,PARKER J D,NEWTON G E,et al.Influence of obstructive sleep apnea on mortality in patients with heart failure[J].J Am Coll Cardiol,2007,49(15):1625-1631.
[17]王紅,張春霞,閻麗,等.老年慢性心力衰竭患者N末端鈉尿肽前體和心率變異性與心功能的相關性[J].中華老年心腦血管病雜志,2013,15(11):1146-1148.
[18]桑城,劉志,史力生.睡眠呼吸暫停綜合征與心律失常的相關性[J].齊魯醫學雜志,2016,31(1):29-30.
[19]GONG X,HUANG L,LIU X,et al.Correlation Analysis between Polysomnography Diagnostic Indices and Heart Rate Variability Parameters among Patients with Obstructive Sleep Apnea Hypopnea Syndrome[J].PLoS One,2016,11(6):e0156628.
(本文編輯:李潔晨)
Change of Heart Rate Variability of Heart Failure Patients Complicated with Obstructive Sleep Apnea Hypopnea Syndrome and the Impact on Prognosis
XIAOLi-ping.
TheSecondHospitalofQinhuangdao,Qinhuangdao066600,China
ObjectiveTo explore the change of heart rate variability(HRV)of heart failure patients complicated with obstructive sleep apnea hypopnea syndrome(OSAHS),to investigate the impact on prognosis.MethodsA total of 364 patients with primary attack of heart failure were selected as observation group in the Second Hospital of Qinhuangdao from January 2012 to May 2015,and they were divided into A group(complicated with OSAHS,n=219)and B group(did not complicate with OSAHS,n=145)according to the complication of OSAHS;a total of 180 healthy people admitted to this hospital for physical examination were selected as control group at the same time.Clinical data and prognosis were compared between A group and B group,and index of HRV were compared among the three groups.ResultsNo statistically significant differences of positive rate of smoking history,categories of disease,NYHA grading,LVEF,LVEDD,incidence of hypertension,diabetes or hyperlipidaemia was found between A group and B group(P>0.05).SDNN,SDANN,rMSSD,PNN50,TP,VLF,LF and HF of A group and B group were statistically significantly lower than those of control group,meanwhile SDNN,SDANN,rMSSD,PNN50,TP,VLF,LF and HF of A group were statistically significantly lower than those of B group(P<0.05).The incidence of arrhythmia and sudden cardiac death,and hospital readmission rate of A group were statistically significantly lower than those of B group(P<0.05).ConclusionCompared with isolated heart failure patients,HRV of heart failure patients complicated with OSAHS is lower,and the prognosis is worse.
Sleep apnea,obstructive;Heart failure;Heart rate variability;Prognosis
066600河北省秦皇島市第二醫院心內科
R 563.8R 541.6
A
10.3969/j.issn.1008-5971.2016.09.004
2016-07-16;
2016-09-20)

